- Основные сведения
- Причины
- Признаки заражения
- Патогенез заболевания
- Лечение сепсиса
- Меры профилактики
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Одним из самых опасных заболеваний является заражение крови (сепсис), симптомы которого нередко дублируют таковые у других болезней. При первых же признаках расстройства следует немедленно обратиться к врачу. Промедление может привести к тяжелым последствиям, вплоть до смерти. Диагностировать заболевание трудно, однако основные признаки заражения крови можно определить самостоятельно.
Основные сведения
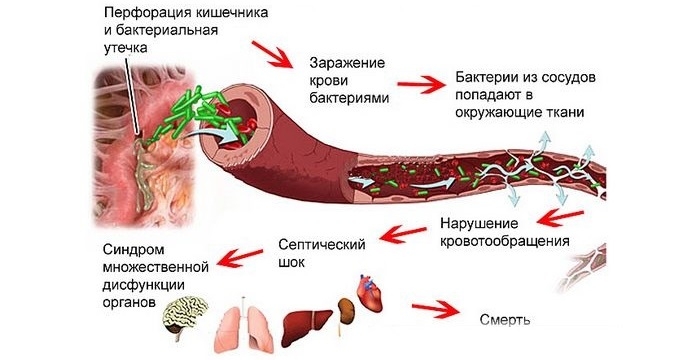
Сепсис (от греч. sēpsis (σῆψις) – "распад", "гниение") – патологическая воспалительная реакция организма в ответ на инфекционное заболевание, вызываемое болезнетворными вирусами, бактериями или грибками. Является вторичной инфекцией, при которой поражаются все системы и органы.
По данным Всемирной организации здравоохранения (ВОЗ), в 2017 г. в мире заражением крови (сепсисом) болели 48,9 млн чел., 20% из которых (11 млн) скончались. 48% умерших пациентов – дети. Это опасное заболевание входит в топ-3 главных причин госпитальной смертности.
По скорости развития выделяют 4 типа сепсиса: молниеносный (проявляется на 1–2-е сутки), острый (5–7 суток), подострый (6 недель – 4 месяца), рецидивирующий (проявляется периодически в течение 5–7 месяцев) и хронический (от 6 месяцев до нескольких лет).
По тяжести различают 4 стадии сепсиса:
- Стандартный. Системный воспалительный процесс, реакция организма на внедрение микробов или сильных раздражителей (хирургическая операция, травма). По симптомам сходен с инфекционными воспалительными процессами (пневмонией, перитонитом, пурпурой и аналогичными).
- Тяжелый. По клинике и симптоматике похож на стандартный, но при этом поражаются внутренние органы, нормальное кровотечение, проявляется общая дисфункция организма. Органы и ткани испытывают недостаток кислорода.
- Полиорганную недостаточность. Наблюдается поражение одного или нескольких внутренних органов на фоне истощения организма, который неспособен поддерживать свою жизнеспособность. В 80% случаях заканчивается летальным исходом.
- Септический шок. Следующее за тяжелым состояние, которое обычно заканчивается смертью. У пациента наблюдаются сильное расстройство кровотока, спутанность сознания. Реанимационные мероприятия не дают результата. Летальность доходит до 95%.
По форме локализации первичного инфекционного очага заражение крови разделяют на первичное и вторичное. При первичном обнаружить очаг распространения невозможно, при вторичном происходит вторжение возбудителей через каналы.
Виды сепсиса по механизму возникновения (месту вторжения микробов):
- кожный – повреждения, раны, гнойные образования на коже;
- легочный – воспалительные заболевания легких;
- отогенный – гнойные очаги в ушах;
- оральный – входные ворота в ротовой полости;
- одонтогенный – воспалительные процессы в зубочелюстной системе;
- перитонеальный – очаги в брюшной области;
- урологический – инфекционно-воспалительные процессы мочеполовой сферы;
- пупочный – занос патогенов у новорожденных через пупок;
- хирургический – занос патогенных микроорганизмов при проведении хирургических вмешательств и после них;
- акушерский – вторжение микробов при родах и после них;
- внутрибольничный – заражение через разные органы и системы организма устойчивыми к терапии микроорганизмами.
Точное определение "входных ворот" септического процесса повышает эффективность диагностики и лечения болезни.
Причины
Точно определить источники возникновения септической воспалительной реакции трудно.
По данным большинства исследований, основными причинами заражения крови являются:
- Инфекции (⅔ случаев).
- Тяжелые патологии (церебральный паралич, сахарный диабет, цирроз печени и др.).
- Травмы (преимущественно внутренних органов, головы).
- Хирургическое лечение (послеоперационный период).
Чаще всего источником болезни являются инфекции, вызванные грамположительными и грамотрицательными бактериями, а главным фактором – пониженный иммунитет. Заболеваемость напрямую зависит от степени патогенности микроорганизма.
В числе грамположительных бактерий возбудителями чаще всего являются кокки (пневмококки, стрептококки, стафилококки), среди грамотрицательных – синегнойная палочка, протей, диплококки, гонококки и др.
Грамположительные чаще всего поражают пациентов в отделениях интенсивной терапии и реанимации, ежегодно заболеваемость растет. Причинами являются легочные расстройства, фактором – нахождение на аппаратах искусственной вентиляции легких (ИВЛ).
Среди грамположительных бактерий отмечается рост числа заболевших от приобретаемых устойчивость к антибиотикам штаммов.
Грибки чаще всего поражают больных почечными заболеваниями, требующих инвазивных вмешательств, а также принимающих глюкокортикостероидные лекарства, находящихся в тяжелом положении в реанимации.
По информации ВОЗ, основными группами риска являются:
- пожилые люди;
- госпитализированные в отделениях интенсивной терапии, реанимации;
- страдающие тяжелыми заболеваниями, включая онкозаболевания, ВИЧ, СПИД;
- новорожденные;
- беременные женщины.
Исследования западных ученых, медиков добавляют в группу риска страдающих аутоиммунными, почечными патологиями, людей с удаленной селезенкой.
При самостоятельном выявлении симптомов сепсиса находящимся в группе риска рекомендуется немедленно обратиться к врачу. Понять, что у тебя заражение крови, можно по основным симптомам.
Признаки заражения
Точной симптоматики не существует. Следует обратить внимание на внезапное изменение состояния организма в худшую сторону. Диагностика включает фиксацию симптомов, связанных с проявлением вторичных инфекционных очагов в различных органах и тканях, общей интоксикацией.
Основные признаки заражения крови у человека (ВОЗ):
- Озноб.
- Обильное потоотделение.
- Спутанность сознания.
- Тахикардия.
- Одышка.
- Снижение объема диуреза.
- Боли в теле.
У детей могут наблюдаться учащенное дыхание, сонливость, бледность кожи, судороги, очаговое кожное понижение температуры.
Другие исследования относят сюда артериальную гипертензию, расстройство дыхания, потерю аппетита, бледность кожи, сильную интоксикацию, порождающую слабость, головокружение, снижение объема мочеотделения.
Одновременно могут фиксироваться локальные очаги инфекции:
- Внешние: припухлость в разных местах тела, нагноение фурункулов, ран, ожогов.
- Внутренние: остеомиелит, пиелонефрит, эндометрит, холецистит, пневмония, бронхит и др.
Патогенез заболевания
Инфекционное вторжение происходит через слизистые и кожу. Микроорганизмы проникают в кровеносное русло, вызывая патологическую бактериемию. Иммунная система активизируется, выбрасывая эндогенные вещества. Патоген активно выделяет токсины, взаимодействуя с макрофагами, Т-лимфоцитами и другими защитными клетками. Выбрасываются цитокины – белки, подавляющие воспаление.
Защитные иммунные белки попадают в кровь, распространяясь по всему организму. Происходят заживление ран, уничтожение патогенов в кровеносном русле. В обычных условиях процесс заканчивается после успешного подавления вторгшихся микробов и их токсинов.
В определенный момент количество цитокинов повышается до уровня, превышающего необходимый для защиты клеток. Цитокины накапливаются в органах и тканях организма, вызывая органно-системные повреждения. Нарушаются нормальный кровоток, доставка кислорода, биологически активных веществ к органам. Начинаются процесс омертвения клеток, полиорганная недостаточность.
Особенно чувствительны к септическому воздействию легкие, сердце, мозг, печень, почки:
- Повреждается сосудистый эпителий легких. Возникает отек; наблюдаются острая дыхательная недостаточность, спутанность сознания, пульс становится нитевидным.
- Снижается выброс левого желудочка сердца, высвобождается тропонин, что приводит к смерти даже при отсутствии ишемии.
- Развивается острая почечная недостаточность на фоне гиперфузии и повреждения митохондрий.
- Происходят тяжелые патологические изменения печени, мозга, фиксируемые как общие заболевания.
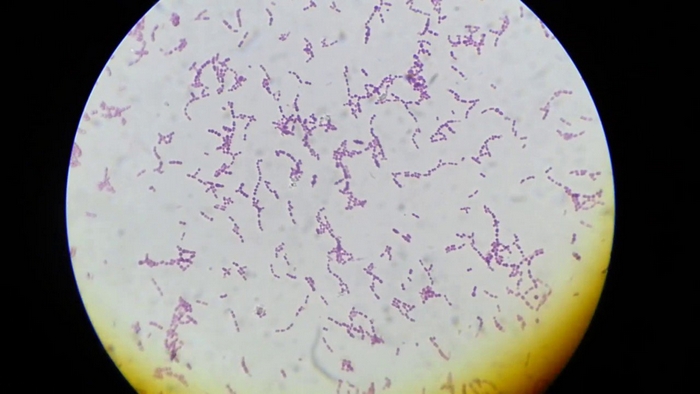
На фото можно увидеть, как выглядит под микроскопом стрептококковое вторжение:
Лечение сепсиса
Начинать лечение сепсиса можно лишь после точной диагностики причин его возникновения, возбудителя и очага вторжения. Пациента переводят в отделение интенсивной терапии, проводят почасовой контроль за функцией почек, составом артериальной крови, уровнем лактата, глюкозы и электролитов в ней, центральной гемодинамикой, др. измерения. При необходимости для поддержания систолического кровяного давления применяют вазопрессоры, жидкостную реанимацию.
Одновременно начинается непосредственное поддерживающее лечение заражения крови: терапевтическое или хирургическое.
При терапевтическом вводится антибиотик широкого спектра действия. Затем, в зависимости от полученных результатов лабораторных анализов, применяют специализированные антимикробные (антивирусные, антигрибковые) препараты. На взятие проб отводится не более 40 минут, на это время лечение может быть прервано.
Выбирается комбинированная или монотерапия (введение 1 антибиотика). Последняя предпочтительнее, т.к. обладает более щадящим действием на организм. Средняя продолжительность лечения сепсиса составляет 7–10 суток.
Продление сроков терапии нежелательно, применяется только при наличии у пациента:
- замедленного клинического ответа на лечебные процедуры;
- иммунодефицита;
- инфекционных очагов, которые невозможно ликвидировать или дренировать;
- септического расстройства, вызванного особо опасными микроорганизмами.
Для лечения сепсиса хорошо зарекомендовал себя препарат Этилпируват. Он способствует восстановлению энергии в органах, обладает противовоспалительным действием.
При хирургическом лечении проводят дренаж или удаление очагов воспаления, если это возможно. Гнойное содержимое удаляют с помощью дренажа, чтобы избежать распространения воспалительного процесса на окружающие органы и ткани. При невозможности дренирования мертвые ткани, инородные предметы удаляют, нагноение вычищают. Эффективной процедурой является промывание инфекционного очага.
Хирургическое лечение с удалением мертвых тканей и механическим промыванием эффективнее, чем терапевтическое. Важным фактором служит стабилизация состояния пациента.
При микроциркуляторных нарушениях и снижении артериального давления назначают индивидуальную кровинфузную терапию. При затруднении дыхания восстанавливают дыхательные пути. Обязательной процедурой является искусственная вентиляция легких. Если инфузионная терапия не дает результатов, вводят вазопрессоры, например Допамин, Норадреналин и др.
Меры профилактики
Лучшим способом лечения заражения крови является его профилактика. Для этого требуется укреплять иммунитет, придерживаться здорового питания, контролировать состояние здоровья, своевременно обращаться в поликлинику при недомоганиях, травмах, ранениях.
Рацион должен включать овощи, фрукты, рыбу, орехи, цельные крупы, кисломолочные продукты. Польза синтетических витаминов – вопрос спорный. Принимать их следует после консультации с врачом. Чаще всего рекомендуют поливитаминные комплексы Гексавит, Ундевит, витамины Е, С, D. Питаться следует 3–4 раза в день в спокойной обстановке.
Хорошим средством профилактики служит быстрая ходьба на свежем воздухе как минимум 30–40 минут в день. Сон должен быть не менее 7 часов. От вредных привычек лучше отказаться совсем или минимизировать их.