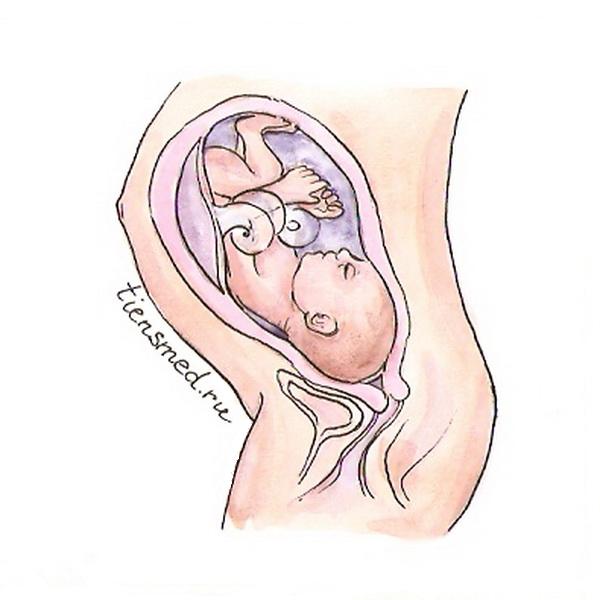
- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Разрешенные лекарства
- Роды на 36-й неделе
- 36 неделя беременности: подготовка к поездке в роддом, как отличить настоящие схватки от ложных (рекомендации гинеколога и неонатолога) – видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Плод
 На 36-й неделе масса плода колеблется в границах 2572 плюс-минус 235 г, а длина тела – 45,3 плюс-минус 1,7 см. В среднем масса чаще всего составляет 2500 – 2700 г, а длина тела 46 – 47 см.
На 36-й неделе масса плода колеблется в границах 2572 плюс-минус 235 г, а длина тела – 45,3 плюс-минус 1,7 см. В среднем масса чаще всего составляет 2500 – 2700 г, а длина тела 46 – 47 см.На 36-й неделе все органы и системы малыша развиты и слаженно работают, поэтому его организм практически готов к жизни вне утробы матери. Тем не менее, некоторые системы продолжают свое развитие, а другие – совершенствуются. Например, нервная система еще развивается, формируются многочисленные связи между структурами мозга, нервные волокна покрываются защитной миелиновой оболочкой, а иммунная система совершенствует навыки выработки антител и быстрого реагирования на проникновение в организм патогенных микробов.
Печень продолжает накапливать запас железа, которое будет расходоваться в первый год жизни на синтез гемоглобина и других ферментов. Работа эндокринной системы отлаживается, все гормоны вырабатываются в достаточном количестве. Легкие завершили свое развитие и готовы к дыханию.
Плод тренирует свою мочевыделительную и пищеварительную системы, заглатывая околоплодную жидкость. Содержащиеся в водах сахара и некоторые другие вещества перевариваются в желудочно-кишечном тракте, а из их остатков, желчи и слущенных клеток эпителия кишечника формируется первородный кал (меконий). Почки фильтруют кровь и образуют мочу, которой выводится примерно 0,5 л в сутки. Малыш писает прямо в околоплодные воды, но это не значит, что он находится в собственной моче, так как воды полностью обновляются каждые 2 часа.
Ребенок интенсивно набирает вес – по 250 – 350 г в неделю, причем масса увеличивается в основном за счет жировых отложений, которые будут ему нужны после рождения для поддержания постоянной температуры тела. Жир откладывается по всему телу – и на животе, и на спине, и на шее, и на ногах, и на руках, и даже на щеках.
Также малыш тренирует свои сосательные навыки, которые ему понадобятся для того, чтобы хорошо захватывать и сосать материнскую грудь или соску бутылочки со смесью. Для этого он сосет пальцы на ногах и руках или кулачок.
Кости скелета твердеют, а вот кости черепа пока остаются мягкими и полностью не срастаются между собой. Мягкие кости черепа необходимы для обеспечения безопасного и малотравматичного прохождения головки малыша по родовым путям в процессе рождения на свет.
Внешне плод на 36-й неделе уже имеет вид, в котором его увидит мать после рождения. Личико приобрело индивидуальные черты, ушные раковины расправляются, ногти и волосы на голове уже выросли, половые органы полностью сформировались и находятся на своем постоянном месте.
Шевеления плода
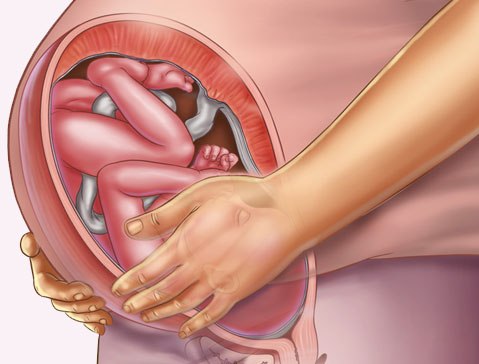
Плод сильно вырос и занимает все свободное пространство в матке. Он не может вытягивать руки и ноги, как ему хочется, а потому располагается в матке в позе эмбриона, подтянув согнутые в коленях ножки к животу, а ручки скрестив на груди. Из-за стесненности малыш двигается относительно редко, подолгу находится в одной позе без движения. Характер движений плода стал другим: теперь они медленные, плавные, аккуратные, он не кувыркается, не вытягивает резко и быстро ножки или ручки, а толкается, совершает тычки, хлопки, пошевеливания или упирается различными частями тела в стенки матки.
Хотя малыш двигается не так активно и часто, как раньше, его шевеления все равно хорошо заметны для матери и по-прежнему доставляют ей боль и дискомфорт. Тычки и толчки плод совершает с большой силой, так как его мышцы окрепли. Как правило, боль от движений плода ощущается матерью в области ребер, желудка, печени и кишечника, поскольку именно в эти участки тела чаще всего толкает, пинает и упирается малыш.
Когда малыш упирается в переднюю стенку матки различными частями тела, женщина может видеть их в виде отпечатков ручек, ножек, попки или головки на коже своего живота. Отпечатки частей тела малыша настолько хорошо видимы, что некоторые их даже фотографируют.
Помимо спокойных медленных и относительно редких шевелений, плод может совершать резкие, сильные движения, доставляющие женщине выраженную боль и дискомфорт. Такие резкие движения малыша, как правило, спровоцированные. Плод отвечает ими на разнообразные внешние раздражители, такие, как, например, слишком яркий свет, неприятный запах, громкие звуки, стресс, страх или другие сильные эмоции у матери. Усиление активности и совершение резких движений является своеобразным ответом плода на раздражители, которые ему не нравятся. Помните, что ребенок может среагировать усилением активности на что угодно, ведь он уже прекрасно видит, хорошо слышит, ощущает запахи, чувствует прикосновения к животу матери, а также отвечает на любые эмоции, которые испытывает женщина.
 Помимо ответа на внешние раздражители, плод практически всегда начинает активнее шевелиться после того, как мать поест. Это обусловлено тем, что после еды в крови повышается уровень глюкозы, которую малыш использует в качестве энергии для своих игр.
Помимо ответа на внешние раздражители, плод практически всегда начинает активнее шевелиться после того, как мать поест. Это обусловлено тем, что после еды в крови повышается уровень глюкозы, которую малыш использует в качестве энергии для своих игр.В некоторых случаях мать может почувствовать усиление интенсивности и частоты шевелений плода беспричинно, на фоне отсутствия внешних раздражителей и не после приема пищи. В таком случае активные шевеления обычно спровоцированы гипоксией, и плод пытается ускорить ток крови, чтобы ликвидировать дефицит кислорода. При возникновении подобных ситуаций рекомендуется встать на четвереньки и глубоко подышать или выполнить упражнения дыхательной гимнастики.
Плод двигается не одинаково часто и неравномерно в течение суток, так как у него чередуются периоды сна и бодрствования. Соответственно, в периоды бодрствования он шевелится активнее, а во время сна – практически неподвижен. Может показаться парадоксальным факт, что малыш спит и мало двигается в моменты, когда женщина активна (то есть делает какую-либо работу, ходит, перемещается, попеременно встает и садится). А когда женщина отдыхает, плод, наоборот, двигается гораздо активнее, чем в те моменты, когда мать перемещается. На самом деле в этом факте нет ничего парадоксального – ведь во время движения живот женщины покачивается, что убаюкивает малыша, и он спит. А когда женщина неподвижно сидит или лежит, живот не качается, эффект укачивания отсутствует, малыш просыпается и играет, что и проявляется более активными шевелениями.
Иногда женщина чувствует ритмические вздрагивания внутри живота, которые вызваны икотой у ребенка.
Шевеления плода должны ощущаться каждый день. Но шевеления не обязательно должны быть в строго определенном количестве ежечасно. Как уже говорилось, малыш попеременно спит и бодрствует. Поэтому опытные врачи рекомендуют считать шевеления в течение дня – за 12 часов плод должен двигаться примерно 10 раз. Если в течение 12 часов плод шевелится 10 раз или больше, то с ним все в порядке. Если же малыш вообще ни разу не пошевелился за 12 часов или шевелился менее 10 раз, то это свидетельствует о том, что с ним не все в порядке. В такой ситуации нужно срочно госпитализироваться в родильный дом, чтобы врачи успели провести необходимую терапию и спасти ребенка.
УЗИ и анализы
На 36-й неделе сроки скрининга уже прошли, и все плановые УЗИ должны были быть уже сделаны. Поэтому плановое УЗИ-исследование на 36-й неделе не назначается. Но если женщина не обследовалась, не прошла третий скрининг на 32 – 34-й неделях, то врач может назначить ей внеплановое УЗИ на 36-й неделе с целью оценки состояния матки, шейки матки, плаценты, пуповины и плода, а также для определения того, соответствует ли норме развитие малыша.
Кроме того, внеплановое УЗИ на 36-й неделе может быть назначено и женщинам, которые обследованы и прошли третий скрининг. На практике чаще всего такое УЗИ назначается для перестраховки, когда врач просто желает лишний раз убедиться, что с плодом все в порядке. Но также внеплановое УЗИ может быть назначено при подозрении на наличие каких-либо осложнений беременности, например, фето-плацентарной недостаточности, раннего старения плаценты, обвития шеи плода пуповиной и т.д.
 Внеплановое УЗИ на 36-й неделе может быть назначено женщинам, у которых беременность протекала с осложнениями. В этом случае УЗИ выполняется для оценки состояния плода и женщины, чтобы на основании результатов обследования выбрать способ родоразрешения (естественные роды или кесарево сечение) и решить, на каком сроке женщине нужно ложиться в родильный дом на дородовую госпитализацию.
Внеплановое УЗИ на 36-й неделе может быть назначено женщинам, у которых беременность протекала с осложнениями. В этом случае УЗИ выполняется для оценки состояния плода и женщины, чтобы на основании результатов обследования выбрать способ родоразрешения (естественные роды или кесарево сечение) и решить, на каком сроке женщине нужно ложиться в родильный дом на дородовую госпитализацию.Помимо УЗИ, на сроке 36 недель беременности женщине могут назначить кардиотокографию или допплерографию, если имеются подозрения на гипоксию плода или другие патологии, обусловленные нарушениями кровотока в системе мать-плацента-плод.
Что касается анализов, то на 36-й неделе в плановом порядке всем женщинам нужно сдать только общий анализ крови и общий анализ мочи. Общий анализ крови необходим для выявления риска преэклампсии – опасного осложнения беременности, которое может приводить к смерти матери и плода. Если в моче имеется белок, то это свидетельствует о высоком риске преэклампсии, и в таком случае для профилактики этого осложнения женщине назначают прием кальция (по 1 г в сутки до 40-й недели). Если же в моче нет белка, то риск преэклампсии низкий, и лечение не назначается.
Если же, помимо белка в моче, у женщины имеются сильные отеки, нарушение зрения по типу мелькания мушек перед глазами, а также повышено артериальное давление, то это указывает на наличие гестоза – весьма грозного осложнения беременности. При развитии признаков гестоза врач направляет женщину в стационар для лечения и выбора даты и метода родоразрешения. Если гестоз выявлен на 36-й неделе, то женщину госпитализируют и, скорее всего, уже не отпустят домой, а сначала проведут лечение, после чего либо индуцируют естественные роды, либо выполнят кесарево сечение до срока. При гестозе проводят родоразрешение до срока, начиная с 36-й недели, так как это осложнение очень опасно, может приводить к смерти матери и плода, а единственным способом его лечения является избавление от беременности. Поэтому, учитывая, что плод на 36-й неделе уже зрелый и готов к внеутробной жизни, при наличии гестоза у женщины проводят досрочное родоразрешение, чтобы не рисковать жизнями обоих в ходе донашивания беременности.
Также общий анализ мочи позволяет выявлять скрыто протекающие заболевания мочевыделительных органов. Если в моче имеются лейкоциты, эритроциты, цилиндры, слизь, бактерии или эпителиальные клетки, то это свидетельствует о наличии заболеваний органов мочевыделительной системы.
Общий анализ крови позволяет выявлять анемию, которая отрицательно сказывается на течении беременности, состоянии плода и женщины. Этот синдром нужно выявлять и проводить лечение как можно раньше.
Кроме общего анализа крови и мочи, женщины с отрицательным резус-фактором крови на 36-й неделе беременности должны сдать тест на титры антител к резус-фактору и белкам системы АВ0, если им не ввели анти-Д иммуноглобулин на 28-30-й неделе. Если же иммуноглобулин был введен, то титр антител определять не нужно, так как он будет ложноположительным.
Посещение врача акушера-гинеколога
На 36-й неделе нужно в плановом порядке посетить акушера-гинеколога, который ведет беременность. К врачу нужно взять с собой результаты всех анализов и обследований, которые он еще не видел. Результаты обследований и анализов необходимы для того, чтобы гинеколог мог оценить состояние женщины и плода, и решить вопрос о том, нужно ли ее направлять на дородовую госпитализацию, и в каком сроке это следует сделать.
Прием у врача начинается с опроса, в ходе которого с целью выявления различных заболеваний, осложнений беременности и состояния плода, задаются вопросы примерно следующего содержания:
- Какие симптомы и жалобы беспокоят женщину, с какой частотой они появляются, чем провоцируются, чем удается их купировать?
- С какой частотой женщина ощущает шевеления плода, когда чувствовала движения малыша в последний раз?
- Имеются ли кровянистые выделения из влагалища?
- Изменялся ли характер выделений, появлялось ли в них что-то необычное, были ли выделения, доставляющие дискомфорт, боль, зуд или жжение?
- Какой характер носят выделения из половых путей (врача интересует цвет, запах, количество, консистенция)?
- Выделяется ли из влагалища эпизодически относительно большое количество мутноватой желтоватой воды со сладким привкусом и запахом (сладость определяют по тому, что кожа становится липкой)?
- Имеется ли ощущение влажности в промежности или периодическое беспричинное намокание трусиков?
- Бывают ли частые и упорно непроходящие головные боли?
- Имеются ли нарушения зрения по типу мелькания мушек, пятен, вспышек, прозрачных спиралек перед глазами?
- Имеется ли краснота, отечность, жжение или зуд в области половых органов?
- Имеются ли боли или жжение при мочеиспускании и боли в пояснице?
- Какой характер носят боли в животе, когда возникают, сколько длятся, от чего проходят?
- Бывают ли внезапные сильные отеки рук и лица?
 После опроса акушерка или сам врач измеряют давление на обеих руках, взвешивают женщину и рассчитывают прибавку массы тела. Прибавка веса и уровень давления обязательно заносятся в медицинскую документацию.
После опроса акушерка или сам врач измеряют давление на обеих руках, взвешивают женщину и рассчитывают прибавку массы тела. Прибавка веса и уровень давления обязательно заносятся в медицинскую документацию.Дальше врач проводит общий осмотр. Обязательно осматривает грудь, оценивается ее состояние, готовность к грудному вскармливанию. Кроме того, врач выявляет, имеются ли признаки мастита или уплотнения в молочных железах. Также осматриваются ноги с целью оценки степени выраженности отеков и выявления варикозного расширения вен. Кожный покров осматривается с целью выявления любых высыпаний, покраснений или воспалений. В последнюю очередь осматривается передняя брюшная стенка, оценивается эластичность мышц, степень их расхождения, наличие грыж.
При сильных отеках, усталости и болях в ногах врач порекомендует компрессионное белье. Если же имеется варикозное расширение вен, то такое белье нужно носить в обязательном порядке. Врач подберет необходимый размер и степень компрессии, а также расскажет о правилах ношения данных изделий медицинского назначений.
Завершив общий осмотр, врач переходит к наружному акушерскому обследованию, которое предполагает выслушивание сердечных тонов плода, подсчет частоты сердцебиений, определение положения и предлежания плода, измерение окружности живота, высоты стояния дна матки и тонуса матки.
Подсчет частоты сердцебиений, оценка их ритмичности и звонкости производится при помощи акушерского стетоскопа, который просто приставляется к передней брюшной стенке. Выслушивание сердцебиений позволяет выявить гипоксию плода, обвитие шеи пуповиной и ряд других патологий, которые затем только подтверждаются при помощи УЗИ, допплерометрии и кардиотокографии. Различные параметры, касающиеся сердцебиения плода, вносятся в медицинскую документацию.
Положение и предлежание плода гинеколог определяет руками, нащупывая головку и попку через стенку живота. Положение плода бывает поперечным, косым и продольным, причем только последнее считается нормальным, а первые два – ненормальны. Поперечное положение характеризуется тем, что плод головой упирается в один бок, а попкой – в другой, при этом голова и попка находятся на одном уровне. Косое положение характеризуется тем, что плод располагается по диагонали, головой упираясь в один бок, а попой – в другой, причем голова и попка расположены на разных уровнях – одна выше, а другая ниже. Продольное же положение характеризуется тем, что плод в матке сидит вертикально, его голова или попка расположены в малом тазу, а второй конец – в области дна матки под диафрагмой.
Предлежание определяется тем, какой конец плода (головной или ножной) находится в малом тазу. Если в малом тазу находится голова, то предлежание – головное и оптимальное для предстоящих родов, так как малыш будет рождаться головкой вперед. Если же в малом тазу находится попа, то предлежание ягодичное, и малыш будет рождаться ножками вперед. Сведения о положении и предлежании плода также обязательно фиксируются в медицинской документации.
В процессе нащупывания головки и попки плода врач определяет тонус матки. Если матка в ответ на прикосновение рук в животу умеренно сокращается, то ее тонус в норме. Но если после прикосновения матка сокращается резко и сильно, создавая эффект "каменного живота", то имеется гипертонус.
Далее проводится измерение окружности живота и высоты стояния дна матки (ВСДМ) обычной сантиметровой лентой. Окружность живота на 36-й неделе составляет 90 – 95 см, а ВСДМ в среднем – 36 см, но может колебаться от 32 до 37 см, в зависимости от индивидуальных особенностей организма женщины и роста плода. ВСДМ на 36-й неделе достигает максимума за всю беременность. Начиная со следующей, 37-й недели, ВСДМ начнет уменьшаться за счет того, что плод опустится в малый таз. Эффект уменьшения высоты стояния дна матки на последнем месяце беременности называется опусканием живота, и является совершенно нормальным.
После акушерского и наружного осмотра врач, при необходимости, производит гинекологическое исследование и забирает мазки. Это делается, например, если у женщины имеются заболевания или аномалии строения шейки матки, влагалища и т.д. Также гинекологический осмотр проводится женщинам, у которых беременность протекала с осложнениями и которым рекомендована дородовая госпитализация. В такой ситуации осмотр производится для оценки состояния, зрелости и степени открытости шейки матки. Однако рутинно, всем женщинам, гинекологический осмотр не проводят.
Далее, изучив все имеющиеся заключения обследований и результаты анализов, гинеколог делает общий вывод о состоянии плода и женщины, готовности обоих к родам. Обязательно указывается предпочтительный способ родоразрешения – через естественные родовые пути или методом кесарева сечения. Также на 36-й неделе решается вопрос о том, когда женщина должна госпитализироваться в родильный дом. Если беременность протекала с серьезными осложнениями, то на дородовую госпитализацию направляют уже с 36-й недели, при нетяжелых осложнениях – с 38-й недели. А женщинам, у которых беременность протекала без осложнений, рекомендуют продолжать посещать консультацию каждую неделю до 40-й включительно.
Соответственно, если врач не выдает женщине направление на дородовую госпитализацию, то назначает дату следующего визита через неделю, то есть, на 37-ю неделю.
Тревожные признаки
 К сожалению, во время беременности у женщины могут развиваться тяжелые заболевания или осложнения, которые необходимо лечить в срочном порядке в условиях стационара, так как без терапии они могут приводить к смерти плода и матери. Симптомы таких тяжелых состояний принято называть тревожными признаками, при появлении которых женщина должна немедленно вызвать "Скорую помощь" и госпитализироваться в стационар.
К сожалению, во время беременности у женщины могут развиваться тяжелые заболевания или осложнения, которые необходимо лечить в срочном порядке в условиях стационара, так как без терапии они могут приводить к смерти плода и матери. Симптомы таких тяжелых состояний принято называть тревожными признаками, при появлении которых женщина должна немедленно вызвать "Скорую помощь" и госпитализироваться в стационар.На 36-й неделе беременности к тревожным признакам относят следующие:
- Кровянистые выделения из влагалища в любом количестве и любого оттенка;
- Обильные жидкие выделения из влагалища (иногда их принимают за непроизвольно выделившуюся мочу, но, в отличие от мочи, излившиеся воды делают кожу липкой из-за содержащихся в них сахаров);
- Часто появляющаяся или непроходящая головная боль, которая сочетается с нарушением зрения по типу мелькания пятен, вспышек и мушек перед глазами;
- Рвота, особенно неоднократная;
- Внезапный сильный отек лица или рук;
- Повышение температуры тела выше 38,0oС;
- Зуд и/или жжение во влагалище или в промежности;
- Жжение и/или боль при мочеиспускании;
- Сильная боль в животе, не утихающая с течением времени;
- Сильный удар в живот (например, падение на живот, удар в живот рукой или предметом);
- Появление более 4 – 5 схваток в течение часа;
- Отсутствие шевелений или менее 10 шевелений плода на протяжении 12 часов.
Ощущения, признаки беременности и изменения в состоянии организма
Тридцать шестая неделя – одна из самых тяжелых в течение беременности в прямом смысле слова. Именно на этой неделе живот достигает своих максимальных размеров, он наиболее сильно выступает вперед и буквально подпирает диафрагму, расплющивая легкие. Поэтому на 36-й неделе нужно запастись терпением, отнестись к неудобствам и дискомфортным ощущениям философски и просто пережить этот период времени. Ведь дальше, с 37-й недели беременности, женщина почувствует облегчение, так как живот немного опустится вниз за счет того, что головка или попка плода войдут в малый таз, вследствие чего дышать, двигаться и совершать привычные действия станет легче, немного утихнет изжога, улучшится самочувствие и т.д.
Широчайший спектр неприятных ощущений, которые может испытывать женщина на 36-й неделе, на самом деле совершенно нормален, так как обусловлен характерными для беременности изменениями в организме. Поэтому, несмотря на приносимый дискомфорт, к этим ощущениям беременности нужно относиться спокойно – они не свидетельствуют о заболевании, а потому пройдут после родов. Мы рассмотрим нормальные (физиологические) ощущения, которые женщина может испытывать на 36-й неделе гестации, и их отличия от похожих на них патологических симптомов.
Увеличенный объем крови и жидкости в тканях, высокая нагрузка на сердечно-сосудистую систему, ускоренный обмен веществ вызывают у женщины следующие нормальные для 36-й недели беременности проявления:
- Периодическое ощущение жара во всем теле;
- Усиленное потоотделение;
- Закладывание ушей;
- Отеки;
- Кровотечения из десен и носа.
Ощущение жара в теле, сильное потоотделение, закладывание ушей, носовые или десневые кровотечения всегда являются нормальными симптомами беременности. Иными словами, эти проявления не свидетельствуют о патологии. А вот отеки могут быть и нормальными, и патологическими, поэтому нужно уметь отличать, когда имеет место физиологический отек, а когда – патологический. Нормальные отеки могут локализоваться на любой части тела, но никогда не появляется быстрого отека лица и рук. Такие отеки практически не увеличиваются со временем. Патологические отеки же увеличиваются со временем и могут сочетаться с повышенным давлением и белком в моче. Кроме того, патологическим всегда считается быстрый внезапный отек на лице и руках. Если имеются нормальные отеки, то ничего предпринимать не нужно, но когда появляются признаки патологических отеков, следует немедленно обращаться к врачу.
Давление матки на кости, процесс растяжения сухожилий и связок, выступающий вперед живот и расхождение костей таза в стороны являются причинами часто беспокоящих женщин на 36-й неделе беременности болей в спине, пояснице, крестце, копчике, бедрах, лобке и тазу, а также дискомфорта при ходьбе. Такие боли могут появляться и исчезать, иметь различную степень интенсивности, но в том или ином количестве они присутствуют у всех беременных женщин. Для уменьшения выраженности этих болей нужно снизить нагрузку на опорно-двигательный аппарат, для чего по несколько раз в день отдыхать, лежа на левом боку, и вставать на четвереньки на 10 – 15 минут.
Высокие физические нагрузки и отеки вызывают частые боли в ногах, которыми страдают практически все беременные женщины на 36-й неделе. Такие боли можно попытаться уменьшить, минимизируя нагрузку на опорно-двигательный аппарат, для чего рекомендуется по несколько раз в течение дня ложиться отдыхать с приподнятыми вверх ногами, не носить высокие каблуки, не поднимать тяжести, не сидеть на стульях без спинки, не стоять и не ходить подолгу. Если приходится долго стоять или ходить, нужно через каждые 40 минут отдыхать сидя по 10 – 15 минут.
Помимо физиологических болей в ногах, женщины на 36-й неделе беременности могут страдать от патологических судорог икроножных мышц, которые провоцируются дефицитом кальция, витамина В12, низкой концентрацией глюкозы в крови и сильной нагрузкой на ноги. Когда появляется такая судорога, следует сильно тянуть стопу на себя вплоть до полного купирования боли, после чего помассировать икру. А для профилактики появления судорог оптимально принимать препараты кальция, витамины группы В и избегать сильной нагрузки на ноги.
К сожалению, в ногах могут быть не только боли и судороги, но и периодически появляющееся чувство онемения. Такое онемение может появляться и в руках. Чем вызвано это явление – непонятно, но точно известно, что оно неопасное.
Головные боли, головокружения и обмороки часто беспокоят женщин на 36-й неделе гестации. В подавляющем большинстве случаев эти симптомы совершенно нормальны, так как провоцируются характерным для поздних сроков беременности пониженным давлением, анемией, голодом или высокой нагрузкой на мозговые сосуды. Чтобы уменьшить выраженность и частоту появления головных болей, головокружений и обмороков, следует несколько раз в день по 15 минут отдыхать в прохладной и темной комнате.
 Однако головокружения, головные боли, обмороки, а также в редких случаях судороги и даже боли во всему телу могут быть симптомами патологии – синдрома сдавления нижней полой вены. Данный синдром развивается из-за пережатия нижней полой вены, вследствие чего к мозгу, сердцу и легким не поступает достаточное количество крови, что и провоцирует характерные проявления. Синдром сдавления нижней полой вены легко отличить от нормальных головных болей, головокружений и обмороков. Так, если эти симптомы уменьшаются или проходят после отдыха в темной и прохладной комнате, то они нормальны; а если после отдыха не проходят или усиливаются после лежания на спине, то симптомы патологические. Для профилактики синдрома сдавления нижней полой вены следует лежать только на боку, не спать на спине, не сидеть нога на ногу и не совершать любых движений, способных передавить глубокие сосуды ног.
Однако головокружения, головные боли, обмороки, а также в редких случаях судороги и даже боли во всему телу могут быть симптомами патологии – синдрома сдавления нижней полой вены. Данный синдром развивается из-за пережатия нижней полой вены, вследствие чего к мозгу, сердцу и легким не поступает достаточное количество крови, что и провоцирует характерные проявления. Синдром сдавления нижней полой вены легко отличить от нормальных головных болей, головокружений и обмороков. Так, если эти симптомы уменьшаются или проходят после отдыха в темной и прохладной комнате, то они нормальны; а если после отдыха не проходят или усиливаются после лежания на спине, то симптомы патологические. Для профилактики синдрома сдавления нижней полой вены следует лежать только на боку, не спать на спине, не сидеть нога на ногу и не совершать любых движений, способных передавить глубокие сосуды ног.Отдельно следует остановиться на широком спектре ощущений, которые провоцируются давлением тяжелой и большой матки на внутренние органы.
Во-первых, матка давит на кишечник, что вызывает запоры. Для устранения запора можно принимать безопасное и натуральное слабительное на основе сиропа лактулозы (например, Дюфалак, Порталак, Нормазе). Кроме того, для профилактики запоров нужно включать в рацион продукты, улучшающие эвакуацию стула (свекла, курага, чернослив и т.д.), и исключать продукты, замедляющие движение пищевого комка по кишке и способствующие уплотнению каловых масс (например, любая выпечка из белой пшеничной муки, кондитерские изделия, фаст-фуд, консервы).
Во-вторых, матка сильно давит на желудок, что провоцирует изжогу и отрыжку. Чтобы сделать эти неприятные ощущения более редкими, нужно выполнять следующие простые правила:
- Есть понемногу, но часто.
- Не наклоняться и не лежать после еды и питья.
- Лежать и спать всегда со слегка приподнятым головным концом, подложив под плечи и голову подушку.
- Не употреблять большое количество сладкого, поскольку в желудке сладости увеличивают концентрацию соляной кислоты. Но если сладкого нестерпимо хочется, то лучше есть его по-китайски – перед основным блюдом. В этом случае сладости не так сильно закисляют желудочный сок.
Когда появляется изжога, ее можно купировать приемом антацидов, таких, как Маалокс, Фосфалюгель, Алмагель и др. Можно также попытаться найти свой нетривиальный способ борьбы с изжогой, учитывая, что многим женщинам помогает рассасывание кусочка шоколада, щелканье семечек и т.д.
В-третьих, матка давит на мочевой пузырь и сильно ограничивает свободное место в малом тазу, вследствие чего пузырь может вмещать только небольшой объем мочи. Итогом этого являются частые мочеиспускания, которые имеются у всех беременных без исключения. Чтобы сделать походы в туалет немного более редкими, нужно при каждом мочеиспускании слегка наклоняться вперед, что улучшает опорожнение мочевого пузыря.
В-четвертых, матка сильно давит на диафрагму, что буквально приплющивает легкие. У них нет места, чтобы развернуться, а это провоцирует проблемы с дыханием, такие, как частая одышка, невозможность глубоко вдохнуть, приступы ощущения нехватки воздуха и т.д. Уменьшить эти трудности можно регулярным глубоким дыханием по несколько раз в день в позе на четвереньках. Иными словами, нужно просто несколько раз в день вставать в коленно-локтевую позу и глубоко активно дышать.
Растяжение кожного покрова приводит к появлению зуда, высыпаний и растяжек на животе, бедрах и боках. Причем растяжки – это всегда нормальное явление для беременности, а вот зуд и высыпания могут быть как физиологическими, так и патологическими. Зуд и высыпания считаются патологическими, если они распространяются за пределы боков, живота и бедер, захватывая новые участки кожи. В таком случае нужно обращаться к врачу.
А вот с нормальным зудом и высыпаниями бороться не нужно. Но если они вызывают сильный дискомфорт, можно уменьшить степень их выраженности, просто смазывая кожу питательным кремом или растительными маслами (например, оливковым, подсолнечным, виноградных косточек, миндальным, кунжутным, льняным).
Что касается растяжек, то невозможно их вылечить консервативными средствами и невозможно на 100% предотвратить их появление. Однако можно уменьшить вероятность их появления, если смазывать кожу специальными косметическими средствами, питательным кремом или вышеперечисленными растительными маслами.
 Из молочных желез практически у всех женщин на 36-й неделе выделяется молозиво – продукт, представляющий собой предшественник нормального молока. Синтезируя молозиво, железы готовятся к предстоящей выработке молока для питания малыша. Когда молозиво появляется из сосков, нужно просто обтирать кожу чистой, сухой и мягкой тряпочкой. Нельзя выдавливать молозиво из груди руками, поскольку это может спровоцировать мастит.
Из молочных желез практически у всех женщин на 36-й неделе выделяется молозиво – продукт, представляющий собой предшественник нормального молока. Синтезируя молозиво, железы готовятся к предстоящей выработке молока для питания малыша. Когда молозиво появляется из сосков, нужно просто обтирать кожу чистой, сухой и мягкой тряпочкой. Нельзя выдавливать молозиво из груди руками, поскольку это может спровоцировать мастит.Матка готовится к родам, вследствие чего довольно часто в течение дня женщины ощущают одиночные, нерегулярные, малоболезненные и непродолжительные сокращения матки, называемые тренировочными схватками Брэкстон-Хикса. Но если схватки стали регулярными, то они уже не тренировочные, а вполне реальные, и в таком случае следует немедленно ехать в роддом, так как они являются признаком начала родов.
Помимо всех указанных и описанных ощущений, женщина на 36-й неделе беременности часто испытывает страх перед предстоящими родами, мучается от бессонницы, раздражительности, непривычного ощущения малоподвижности, неуклюжести, тяжелой поступи, неловких движений, невозможности наклоняться и совершать другие, совершенно простые в обычном состоянии действия. Однако все эти ощущения придется просто пережить, сохраняя присутствие духа и психическое равновесие. Нужно помнить, что все это временно и скоро закончится, поэтому следует не давать себе возможности потерять присутствие духа.
Выделения
В норме на 36-й неделе выделения окрашены в беловато-молочный полупрозрачный цвет, пахнут слегка кисловатым, не вызывают зуда, жжения, отека или покраснения половых органов. Количество выделений на 36-й неделе может увеличиться по сравнению с 35-й. Консистенция выделений может быть жидковатой или вязкой слизистой. Жидковатая консистенция сохраняется, если слизистая пробка из канала шейки матки еще не отходит. А вот изменение консистенции выделений на 36-й неделе на вязкую и слизистую свидетельствует о том, что слизь постепенно выходит из канала шейки матки вследствие того, что последняя размягчается, готовясь к родам. Иногда на 36-й неделе пробка из цервикального канала выходит в виде комка густой слизи с прожилками крови или без них, что совершенно нормально. Выход комка слизи или изменение консистенции выделений на вязкую и слизистую означает, что скоро начнутся рода, поэтому нужно быть готовой ехать в роддом в любой момент.
Если выделения имеют характер, отличный от вышеописанного, то они патологические, и указывают на наличие какого-либо заболевания.
Патологические выделения, содержащие примесь гноя и/или крови в любом количестве или слизи в большом количестве, окрашенные в желтоватый, зеленоватый, сероватый или землистый цвет, издающие неприятный резкий запах (тухлой рыбы, пива и т.д.), имеющие неоднородную консистенцию с комочками, хлопьями, пузырьками или же вызывающие ощущение зуда и жжения, а также отек и покраснение в области половых органов, свидетельствуют о развитии инфекционно-воспалительного процесса в половых органах. При появлении таких "воспалительных" выделений нужно обращаться к врачу, так как любое воспаление в половых путях нужно вылечить до родов, чтобы малыш не рисковал заразиться во время прохождения по родовым путям.
Помимо этого, к патологическим относят любые кровянистые выделения, поскольку они являются признаком развития потенциально опасных состояний. Соответственно, при появлении кровянистых выделений нужно вызывать "Скорую помощь" и госпитализироваться в родильный дом.
Третий вариант патологических выделений на 36-й неделе – это околоплодные воды, которые могут подтекать небольшими порциями или изливаться одномоментно в большом количестве.
Подтекание околоплодных вод небольшими порциями представляет собой периодическое выделение мутноватой беловатой или желтоватой жидкости, которая делает кожу промежности, лобка и бедер липкой. Иногда подтекание вод происходит настолько малыми порциями, что женщина не замечает выделения жидкости из влагалища, но зато ощущает беспричинное намокание трусиков и то, что кожа лобка и промежности становится липкой. В любом варианте подтекание околоплодных вод свидетельствует о дефекте плодных оболочек, и при развитии этого явления следует обращаться к врачу.
Излитие вод представляет собой выделение из влагалища одномоментно большого количества жидкости, которое трудно не заметить. При возникновении такой ситуации следует немедленно госпитализироваться в родильный дом. После излития вод врачи должны оценить, сколько их осталось в матке, и на основании этого принять решение – донашивать беременность или проводить досрочное родоразрешение (стимулировать естественные роды или выполнять кесарево сечение). Как правило, при излитии вод на 36-й неделе врачи проводят досрочное родоразрешение, так как плод уже зрелый и будет не недоношенным, а досрочно рожденным. Соответственно, донашивать его 2 – 3 недели с риском внутриутробной гибели не имеет смысла.
Подробнее о выделениях из влагалища
Кровотечение
Если из влагалища вытекает кровь в любом количестве, любого оттенка и консистенции, то речь идет о кровотечении. На 36-й неделе любое кровотечение нужно рассматривать, как опасное, для чего существует объективная причина. Так, теоретически на 36-й неделе могут быть и неопасные кровотечения, которые характеризуются тем, что длятся недолго, выделяется мало крови, они не вызывают ухудшения самочувствия и обусловлены эрозией шейки матки, гематомой влагалища, миомой матки, раздражением или травмированием тканей половых органов при сексуальном контакте или гинекологическом обследовании и т.д. Но, помимо безопасных, на 36-й неделе могут развивать и очень опасные кровотечения, опасность которых заключается в том, что они спровоцированы патологиями, ведущими к смерти матери или плода. А поскольку любое опасное кровотечение в самом начале может маскироваться под безопасное, вследствие чего будет потеряно драгоценное время для оказания квалифицированной помощи, следует любое выделение крови из влагалища на 36-й неделе считать опасным. Ведь в подобных ситуациях, как говорит народная мудрость, лучше перебдеть, чем недобдеть.
Соответственно, при любом кровотечении из влагалища нужно вызывать "Скорую помощь" и госпитализироваться в родильный дом. После вызова "Скорой помощи" следует взять с собой полис, паспорт, обменную карту и телефон, затем открыть двери квартиры, лечь в постель и ожидать приезда врачей в положении лежа. Не следует во время ожидания врачей ходить по дому и собирать вещи в больницу, так как любая физическая активность может усилить кровотечение. А если кровотечение усилится, то женщина может потерять слишком много крови до приезда врачей, и ее не удастся спасти.
Подробнее о кровотечениях
Матка и живот
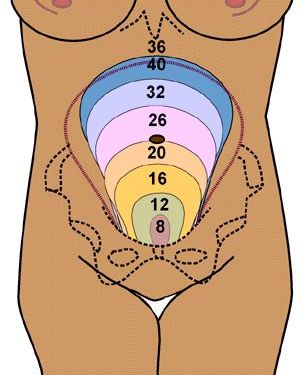 На 36-й недели высота стояния дна матки достигает своего максимума и составляет в среднем 36 см, но может колебаться от 32 до 37 см. Верхняя часть матки стоит очень высоко, упираясь в мечевидный отросток грудины и диафрагму. Вследствие такого положения матки 36-я неделя физически для женщины очень тяжелая. Но не нужно расстраиваться – уже со следующей недели станет легче: живот опустится вниз, и дно матки тоже за счет того, что головка или попка плода войдет в малый таз.
На 36-й недели высота стояния дна матки достигает своего максимума и составляет в среднем 36 см, но может колебаться от 32 до 37 см. Верхняя часть матки стоит очень высоко, упираясь в мечевидный отросток грудины и диафрагму. Вследствие такого положения матки 36-я неделя физически для женщины очень тяжелая. Но не нужно расстраиваться – уже со следующей недели станет легче: живот опустится вниз, и дно матки тоже за счет того, что головка или попка плода войдет в малый таз.У некоторых женщин головка или попка плода начинают опускаться в малый таз уже на 36-й неделе, что вызывает ощущение давления внизу живота. Давление чувствуется из-за того, что плод стал давить на кости и мягкие ткани таза, опустившись в него.
В качестве подготовки к родам матка периодически сокращается, вызывая нерегулярные малоболезненные, короткие по продолжительности, самостоятельно проходящие и не усиливающиеся со временем тренировочные схватки Брэкстон-Хикса.
Живот на 36-й неделе беременности очень сильно выступает вперед и высоко стоит, его окружность составляет 90 – 95 см. Посередине живота от растянутого и выпячивающегося пупка вниз к лобку идет широкая темная полоска, делящая его на две половины. Кожа живота, боков и бедер из-за растяжения зудит и чешется, на ней могут также появляться высыпания и растяжки.
Боли в животе и других частях тела
Огромная физическая нагрузка на организм, давление матки на органы и ткани и происходящие в организме изменения провоцируют появление болей различной локализации у женщин на 36-й неделе беременности, которые, однако, совершенно нормальны, поскольку связаны с физиологическими, а не патологическими процессами. Рассмотрим нормальные, характерные для 36-й недели боли различной локализации, а также их отличия от похожих на них патологических болей той же локализации.
Боль в животе на 36-й неделе беременности может иметь в норме различный характер. Так, боли, обусловленные натяжением связок, удерживающих матку, носят характер потягивания по бокам или сильных, но коротких по продолжительности прострелов при совершении резких движений. Боли, условленные тренировочными схватками, носят тянуще-ноющий характер, локализуются внизу живота, появляются периодически, длятся недолго, проходят быстро и самостоятельно, не усиливаются со временем. А боли, возникающие вследствие опускания головки или попки плода в малый таз, ощущаются, как давление внизу живота. Любые нормальные боли в животе, в отличие от патологических, не усиливаются со временем, уменьшаются или вовсе проходят после непродолжительного отдыха в позе лежа на боку или стоя на четвереньках.
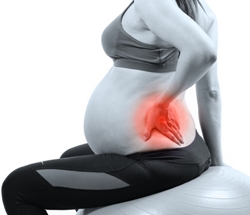 Патологические боли в животе свидетельствуют о развитии тяжелых состояний, способных приводить к потере беременности, смерти матери и/или плода, поэтому считаются опасными. Такие патологические боли имеют свои отличительные признаки: усиливаются со временем, не уменьшаются после отдыха лежа на боку, локализуются в любой части живота, носят тянуще-ноющий, режущий или резкий схваткообразный характер и сочетаются с болями в пояснице, повышенной температурой тела, выделениями из влагалища крови или большого количества мутной воды или резким ухудшением самочувствия. При появлении признаков патологических болей в животе нужно вызывать "Скорую помощь" и госпитализироваться в больницу.
Патологические боли в животе свидетельствуют о развитии тяжелых состояний, способных приводить к потере беременности, смерти матери и/или плода, поэтому считаются опасными. Такие патологические боли имеют свои отличительные признаки: усиливаются со временем, не уменьшаются после отдыха лежа на боку, локализуются в любой части живота, носят тянуще-ноющий, режущий или резкий схваткообразный характер и сочетаются с болями в пояснице, повышенной температурой тела, выделениями из влагалища крови или большого количества мутной воды или резким ухудшением самочувствия. При появлении признаков патологических болей в животе нужно вызывать "Скорую помощь" и госпитализироваться в больницу.Также на 36-й неделе женщина может ощущать патологические и нормальные боли в подреберье и ребрах. В норме боли этой локализации носят характер внезапных, резких, коротких, сильных, но быстро проходящих болезненных толчков, и провоцируются пинками малыша в эту часть тела. Патологические боли в подреберье всегда длительные, не проходят самостоятельно, имеют ноющий характер, сочетаются с отрыжкой горьким и тошнотой, и провоцируются заболеваниями печени и желчевыводящих путей. При возникновении патологической боли в подреберье нужно обращаться к врачу.
Кроме того, почти все женщины на 36-й неделе беременности страдают от нормальных болей в костях таза, бедрах, лобке и промежности, а также от дискомфорта при ходьбе, которые вызываются расхождением костей таза в стороны для увеличения просвета родовых путей (чтобы малышу было легче рождаться на свет). Помимо этого, почти все женщины на 36-й неделе страдают от болей различной степени интенсивности в спине, пояснице, крестце, копчике, костях таза, бедрах, тазобедренных суставах и ногах, которые вызываются высокой нагрузкой на кости, мышцы и суставы, а также растяжением связок и сухожилий и смещенным центром тяжести из-за выступающего вперед живота. Отличительной чертой нормальных болей всех указанных локализаций является то, что они уменьшаются или полностью проходят после короткого отдыха в позе лежа на боку или на четвереньках, но усиливаются при физической нагрузке.
Если боль в лобке и промежности не уменьшается после отдыха или сочетается с "утиной походкой", то она является патологической, так как вызывается симфизитом – воспалением лонного сочленения. Если же боль в пояснице сочетается с болями при мочеиспускании и/или с повышенной температурой тела, то она патологическая и, скорее всего, вызвана заболевания органов мочевыделительной системы. Если боли в крестце резкие, сильные, не стихающие, буквально с трудом переносимые и отдают в ногу, то они также патологические, и спровоцированы ишиасом (защемлением седалищного нерва). При появлении признаков симфизита, ишиаса и заболеваний мочевыделительной системы следует обращаться к врачу.
Боль в ногах также бывает патологической, спровоцированной гестозом – грозным осложнением беременности. Однако при гестозе, помимо болей в ногах, у женщины дополнительно имеются какие-либо из следующих четырех признаков: сильный отек рук и лица + мелькание мушек и пятен перед глазами или нечеткость зрения + повышенное артериальное давление + белок в моче. При возникновении подозрений на то, что боль в ногах патологическая, нужно в срочном порядке госпитализироваться в родильный дом.
Очень часто беременные на 36-й недели страдают от болей в области ануса, которые всегда патологические. Такие боли связаны с развитием геморроя. Если у женщины появились признаки геморроя, нужно обязательно обратиться к врачу и пройти курс терапии, поскольку это заболевание при отсутствии лечения на фоне беременности переходит в тяжелую форму.
Секс
В среде врачей нет единого мнения о том, можно ли заниматься сексом на 36-й неделе. Одна группа врачей придерживается мнения, что секс разрешен, так как, во-первых, сокращения матки во время оргазма не могут повлиять на начало родов и переворот плода, и, во-вторых, сперма оказывает полезное действие, размягчая шейку матки, тем самым улучшая ее подготовку к родам. А вторая группа докторов, напротив, полагает, что секс на 36-й неделе опасен, поскольку сокращения матки во время оргазма все же могут спровоцировать преждевременные роды или переворот плода в неправильное положение, а половые пути женщины способны воспалиться даже от контакта с нормальной микрофлорой пениса или презервативом из-за своей чувствительности.
Таким образом, каждой паре предстоит самостоятельно подумать, какое мнение врачей им ближе, и на этом основании решить, вступать ли им в половые сношения на 36-й неделе.
Внимание! Необходимо помнить, что вне зависимости от двух полярных мнений врачей, имеются состояния, при наличии которых секс на 36-й неделе строго запрещен. К таким противопоказаниям относят следующие:
- Вышла слизистая пробка;
- Излились воды;
- Женщина или мужчина страдают любыми заболеваниями половых органов;
- Вынашивание двойни, тройни и т.д.;
- Имеются любые осложнения беременности (подтекание вод, предлежание плаценты, угроза выкидыша, преждевременных родов в прошлом и настоящем и т.д.).
Вес
 Относительно веса, существовавшего в начале беременности, масса тела женщины на 36-й неделе в норме должна увеличиться на 7,9 – 13,6 кг. При этом необходимо знать, что чем полнее женщина, тем ближе к нижней границе нормы должна быть ее прибавка веса.
Относительно веса, существовавшего в начале беременности, масса тела женщины на 36-й неделе в норме должна увеличиться на 7,9 – 13,6 кг. При этом необходимо знать, что чем полнее женщина, тем ближе к нижней границе нормы должна быть ее прибавка веса.Если вес увеличился больше нормы, то это может говорить о том, что, во-первых, женщина банально потолстела, а во-вторых, что развивается гестоз (грозное осложнение беременности). Чтобы не поправиться за время беременности и отследить развитие гестоза на ранних стадиях, нужно еженедельно взвешиваться и контролировать прибавку веса каждые семь дней. В третьем триместре прибавка веса должна составлять не более 500 – 700 г в неделю. Если прибавка веса более 0,7 кг в неделю, то нужно уменьшить калорийность рациона питания, ограничить потребление жидкости, соли и обследоваться на предмет наличия гестоза.
Питание и алкоголь
Меню беременной женщины должно включать в себя полезные и натуральные продукты животного и растительного происхождения (каши, хлеб из муки грубого помола, мясо, рыба, морепродукты, свежие овощи, фрукты, ягоды, орехи, сухофрукты, молочные продукты, сливочное и растительное масло и т.д.), чтобы обеспечить ее организм всеми необходимыми веществами. Минимизировать потребление или исключить из рациона следует вредные и слишком калорийные продукты (консервы, жареное, маринованное, соленое, копченое, острое, пряное, фаст-фуд, чай, кофе, кондитерские изделия, сладости, выпечка и др.), так как они способствуют набору лишнего веса и вызывают разнообразные расстройства пищеварения (метеоризм, вздутие, изжогу), отеки и т.д.
Жидкость должна поступать в организм в количестве не более 1,5 литров в сутки, считая и воду в супах и вторых блюдах. Для питья лучше всего подходят соки, морсы, компоты и другие натуральные напитки. Кушать и пить рекомендуется небольшими порциями, но делать это тогда, когда хочется.
Некоторые женщины сталкиваются на 36-й неделе с парадоксальным желанием выпить, которое обусловлено дефицитом белка в организме, а не потребностью в алкоголе. Чтобы устранить эту тягу, нужно просто включить в рацион большое количество белковых продуктов (сыры, мясо, рыба, орехи и т.д.).
Подробнее о питании
Разрешенные лекарства
 Лекарственные препараты, которые можно применять при беременности, определяются в зависимости от их принадлежности к одной из пяти групп по классификации FDA. Эти группы выделены на основании действия, оказываемого лекарствами на плод. Классификация FDA подразделяет все лекарства на пять групп (А, В, С, D и Х). А применять при беременности можно препараты, относящиеся к тем группам, для которых не характерно вредное действие на плод.
Лекарственные препараты, которые можно применять при беременности, определяются в зависимости от их принадлежности к одной из пяти групп по классификации FDA. Эти группы выделены на основании действия, оказываемого лекарствами на плод. Классификация FDA подразделяет все лекарства на пять групп (А, В, С, D и Х). А применять при беременности можно препараты, относящиеся к тем группам, для которых не характерно вредное действие на плод.Итак, на 36-й неделе беременности без опасений могут применяться препараты, относящиеся к группам А и В по классификации FDA. В инструкциях к препаратам группы А всегда указывается, что они разрешены к применению при беременности и не оказывают вредного действия на плод. В инструкциях к препаратам группы В могут фигурировать какие-либо из трех приведенных фраз: "препарат разрешен к применению во втором и третьем триместрах", или "препарат запрещен в первом триместре", или "в экспериментах на животных не выявлено негативное действие на плод, но для людей отсутствие отрицательного действия на плод не подтверждено, вследствие чего имеется теоретическая вероятность отрицательного действия на плод, а потому принимать препарат можно исключительно по назначению врача после оценки соотношения риск/польза".
Когда состояние женщины плохое, у нее имеется какое-либо заболевание, требующее обязательного лечения, при отсутствии которого патология будет прогрессировать, на 36-й неделе беременности можно применять препараты из группы С. Для препаратов этой группы выявлено отрицательное влияние на плод в экспериментах на животных. Но поскольку человек – это не животное, нельзя переносить результаты экспериментов на животных на людей. Поэтому даже наличие отрицательного действия на плод у животных не обязательно гарантирует того, что на плод человека препарат также будет влиять отрицательно. Таким образом, при острой необходимости терапии при беременности допускается применение препаратов группы С, ведь польза от них в таком случае будет неоценимой, а вот риск – сомнительным, так как лекарство может и не нанести никакого вреда малышу. В инструкциях по применению к препаратам группы С обязательно присутствует фраза следующего смыслового содержания: "выявлено негативное влияние на плод в ходе экспериментов на животных, поэтому он запрещен к применению при беременности или может быть использован в критических ситуациях под контролем врача".
При угрозе смертельного исхода на 36-й неделе беременности врачи применяют препараты группы D, которые отрицательно воздействуют на плод. Причем их негативное влияние на плод у человека подтверждено многочисленными клиническими испытаниями или опытом применения. В инструкциях к препаратам группы D всегда указывается, что "лекарство оказывает негативное действие на плод, поэтому запрещено к применению при беременности".
Препараты группы Х никогда не применяют при беременности, поскольку они вызывают смерть плода. В инструкциях к препаратам группы Х всегда указывается, что они строго противопоказаны при беременности.
Таким образом, очевидно, что понять, можно ли применять конкретный препарат при беременности, довольно просто – для этого нужно прочесть инструкцию и извлечь из нее всю необходимую информацию. Однако в реальной жизни не всегда можно прочесть инструкцию. Ниже мы приводим список препаратов групп А и В, которые можно применять при беременности на 36-й неделе и которые наиболее часто используются в повседневной жизни:
- Жаропонижающие препараты (для снижения температуры тела) – допустимы препараты на основе парацетамола (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.) или ацетилсалициловой кислоты (Аспирин, Ацетилсалициловая кислота и т.д.). Лучше принимать препараты с парацетамолом, так как он в целом безопаснее ацетилсалициловой кислоты. Но ацетилсалициловую кислоту также можно пить на 36-й неделе беременности, поскольку данные последних исследований показали полную безопасность этого препарата, хотя в прошлом считалось, что Аспирин в третьем триместре опасен.
- Противокашлевые средства (для купирования сухого кашля без отхождения мокроты) – препараты с активным веществом декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие препараты (для облегчения выведения мокроты из бронхов и легких) – средства с активными веществами гвайфенезин или бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Средства от заложенности носа и насморка – только местные формы (капли в нос и спреи) с активными веществами псевдоэфедрин, фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолин или оксиметазолин (Для Нос, Галазолин и т.д.).
- Противоаллергические препараты – любые антигистаминные средства, относящиеся к III-му поколению (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эзлор, Эриус и др.).
- Обезболивающие препараты (для купирования боли различной локализации) – можно принимать препараты с активным веществом дротаверин (Но-Шпа, Дротаверин), папаверин (Папаверин) или магнезию (магния сульфат).
- Антацидные препараты (для купирования изжоги) – можно принимать препараты с активным веществом магния- или алюминия гидроксид (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель).
- Противогрибковые препараты (для лечения кандидоза/молочницы) – можно только местные формы (свечи, крема и мази для вагинального введения): Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол.
- Противогеморройные препараты – можно только местные формы (свечи, крема и таблетки для введения в прямую кишку): Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксерутин, Эскузан.
- Слабительные средства (от запоров) – допускаются любые сиропы с лактулозой (Дюфалак, Порталак, Нормазе и др.).
- Противодиарейные препараты (для прекращения поноса) – пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – препараты из группы пенициллинов (Амоксициллин, Амоксиклав и т.д.), группы цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
- Антигипертензивные средства (для снижения артериального давления) – препараты с активными веществами метилдопой (Метилдопа, Допегит), метопрололом (Беталок, Метолол, Метопролол, Эгилок и т.д.) или атенололом (Атенол, Атенолол, Бетакард, Тенормин и т.д.), а также Нифедипин. При этом Нифедипин используется в качестве препарата для разового, эпизодического снижения давления, когда это критически необходимо. А средства с метопрололом, атенололом или метилдопой применяются длительными курсами для поддержания давления в нормальных пределах. При этом для курсового применения в первую очередь назначают препараты с метилдопой, и только если они неэффективны, переходят на прием лекарств с метопрололом или атенололом. Это обусловлено тем, что метилдопа безопаснее атенолола и метопролола.
- Противовирусные средства (для лечения гриппа и ОРВИ) – препараты с активными веществами осельтамивир (Тамифлю) или занамивир (Реленза). Оба препарата рекомендованы ВОЗ, но следует помнить, что они относятся к группе С, поэтому применять их можно только под контролем врача.
- Противоотечные препараты (для купирования отеков) – можно пить аптечный почечный чай и препараты магния (Магне В6, Магнерот и др.).
Роды на 36-й неделе
Начиная с 36-й недели беременности женщина должна быть готовой к родам в любой момент. Более того, малыши с 36-й недели беременности уже считаются доношенными, и поэтому при необходимости планового кесарева сечения (например, беременность тройней, гестоз) его можно выполнять именно с этого срока беременности. Во многих родильных домах имеется практика дородовой госпитализации женщин с плановым кесаревым сечением с 36 недель, а проведение самой операции – в 37 – 39 недель, так как в эти сроки малыш уже доношенный, жизнеспособный, его не придется выхаживать, а вот провести операцию или индуцированные роды проще и безопаснее.
Таким образом, если роды произойдут на 36-й неделе, беспокоиться не нужно – ребенок уже полностью готов к жизни вне утробы матери, а потому его не придется выхаживать. Иными словами, в 36 недель родится совершенно нормальный, здоровый малыш.
Подробнее о родах
36 неделя беременности: подготовка к поездке в роддом, как отличить настоящие схватки от ложных (рекомендации гинеколога и неонатолога) – видео
