Пиодермия
-
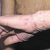 Пиодермия - лечение народное
Пиодермия - лечение народное
-
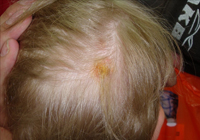 Пиодермия волосистой...
Пиодермия волосистой...
-
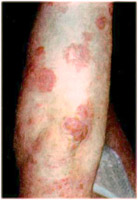 Пиодермия кожи. Причины...
Пиодермия кожи. Причины...
-
 Пиодермия лица
Пиодермия лица
-
 Пиодермия у детей
Пиодермия у детей
-
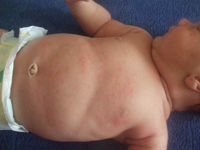 Пиодермия у новорожденных
Пиодермия у новорожденных
-
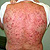 Пиодермия. Что за болезнь?
Пиодермия. Что за болезнь?
-
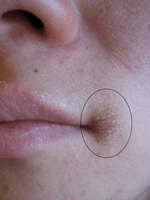 Пиодермия. Что это за...
Пиодермия. Что это за...
-
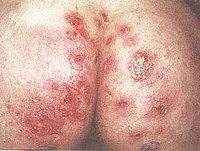 Стафилококковые пиодермии
Стафилококковые пиодермии
-
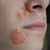 Стрептодермия у детей...
Стрептодермия у детей...
-
 Стрептодермия – природа...
Стрептодермия – природа...
-
 Стрептококковая пиодермия
Стрептококковая пиодермия
-
 Хроническая пиодермия....
Хроническая пиодермия....
-
 Язвенная пиодермия
Язвенная пиодермия
- Интересные факты
- Строение кожи
- Как развивается стрептодермия? Стадии кожного заболевания
- Причины возникновения стрептодермии
- Стрептодермия: природа кожного заболевания, причины и предрасполагающие факторы, пути передачи, инкубационный период, места локализации, сколько длится – видео
- Виды и формы заболевания
- Формы стрептодермии: сухая (белый лишай) и мокрая, глубокая и поверхностная – видео
- Виды стрептодермии: импетиго, стрептококковые заеда и опрелость, турниоль, эктима. Как начинаются разные виды стрептодермии, как их лечить – видео
- Симптомы
- Симптомы стрептодермии у детей и взрослых: как начинается, высыпания, пузыри, зуд, температура, интоксикация организма – видео
- Стрептодермия у детей: причины, симптомы, карантин. Как начинается стрептодермия у ребенка? Стрептококковая опрелость – видео
- Диагностика стрептодермии
- Кожные заболевания, похожие на стрептодермию – как отличить?
- Лечение
- Лечение стрептодермии: мази или таблетки, антибиотики, антисептики. Лечение в домашних условиях, народные методы. Сколько длится лечение – видео
- Препараты при стрептодермии: антисептики, противовирусные, гормональные, антибиотики – видео
- Лечение стрептодермии у детей: антисептики, антибиотики (мазь Банеоцин), антигистаминные препараты, гигиена – видео
- Последствия и осложнения
- Профилактика
- Диагностика, рецидив, осложнения и профилактика стрептодермии у детей и взрослых – видео
- Диета и правила гигиены при лечении и профилактике стрептодермии (рекомендации врача-дерматолога) – видео
- Наиболее часто задаваемые вопросы
Диагностика стрептодермии
Стрептодермия представляет собой разновидность пиодермии. А стрептококковая пиодермия требует своевременного диагностирования, так как без своевременного лечения всегда есть риск распространения стрептококковой инфекции на большие участки кожи, а также в другие органы и ткани.
Главное – не заниматься самодиагностикой и самолечением. При наличии любых кожных высыпаний необходимо обратиться к педиатру, семейному врачу или к дерматологу.
Критерии диагностики стрептодермии:
1. Жалобы на высыпания, сопровождающиеся зудом и болезненностью, а также на нарушение общего самочувствия (повышение температуры тела, слабость и так далее).
2. В анамнезе (истории жизни и болезни): возможный контакт с больным стрептодермией, предшествование травм и других повреждений кожи, перенесенные острые инфекционные болезни, наличие аллергических заболеваний и различных сопутствующих патологий, предрасполагающих к развитию стрептодермии.
3. Осмотр: наличие фликтен, булл, эрозий, трещин, язв, покрытых коркой медово-желтого цвета, покраснение и сухость кожи вокруг. Часто выявляют увеличение регионарных лимфатических узлов. Нередко отмечается распространение стрептодермии на другие участки кожи и наличие расчесов (особенно у детей).
Кроме этого доктор оценивает особенности и состояние кожи по всему телу, слизистой ротовой полости, состояние работы основных систем организма – то есть проводит полный осмотр пациента.
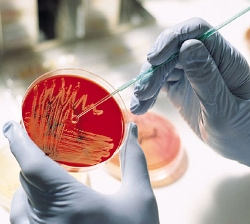 4. Лабораторная диагностика стрептодермии:
4. Лабораторная диагностика стрептодермии:- бактериологическое исследование отделяемого из фликтен, булл или эктимы;
- общий анализ крови и мочи;
- анализ крови на сахар;
- исследование крови на сифилис и ВИЧ (по добровольному согласию пациента);
- другие исследования, назначаемые в зависимости от наличия жалоб или сопутствующих заболеваний: анализ крови на стерильность (при подозрении на сепсис), ЭКГ, анализ на гормоны щитовидной железы, УЗИ брюшной полости, анализ кала на гельминты, иммунограмма и прочее.
Бактериологическое исследование содержимого из раны необходимо для определения возбудителя пиодермии путем посева на питательные среды и исследования под микроскопом. Но часто специалиста интересует не сам возбудитель, а его чувствительность к антибиотикам. Все из-за того, что в последние годы отмечается высокий уровень устойчивости микроорганизмов к тем антибиотикам, которые используют для лечения бактериальных инфекций (то есть принимаемая антибактериальная терапия изначально оказывается неэффективной).
Общий анализ крови при стрептодермии чаще всего воспалительный (ускорение СОЭ и повышение уровня лейкоцитов за счет нейтрофилов), но может быть и нормальным, особенно при хроническом течении заболевания.
Остальные исследования необходимы для определения сопутствующих патологий и возможных причин стрептодермии.
Кожные заболевания, похожие на стрептодермию – как отличить?
Обычно для диагностики стрептодермии опытному врачу достаточно одного осмотра кожных высыпаний. Но стрептодермию часто приходится дифференцировать с другими кожными болезнями. Также тяжело по одному внешнему виду определить стрептодермию, возникшую на фоне других заболеваний кожи, то есть легко пропустить момент, когда к воспаленной коже присоединилась стрептококковая инфекция.
Дифференциальная диагностика стрептодермии:
| Заболевание кожи | Клинические особенности | Как выглядит? (фото) |
| Атопический или аллергический дерматит |
| 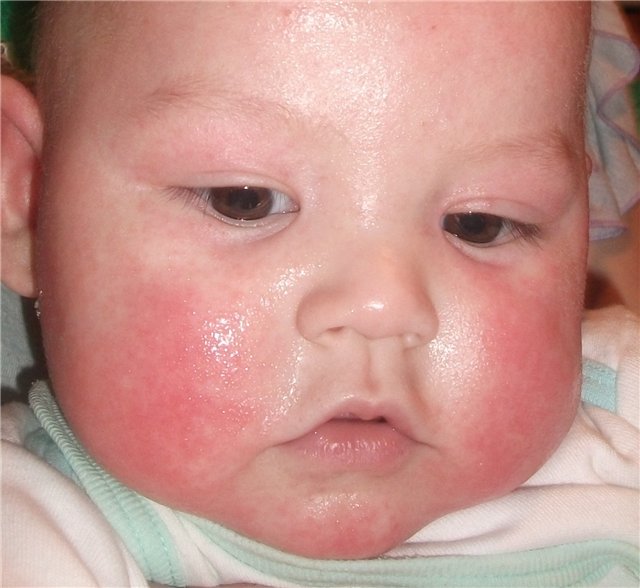 Фото: симптомы атопического дерматита. 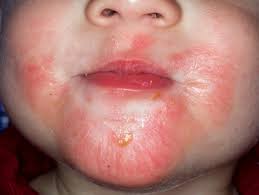 Фото: атопический дерматит, осложненный стрептодермией. |
 Это группа достаточно неприятных заболеваний. Но все виды этих заболеваний можно излечить. Причем, существует как масса медикаментозных способов лечения таких болезней, так и народные методы. Именно о народных методах лечения Вы и узнаете из этой статьи. В связи с тем, что все виды подобных заболеваний – это инфекционные заболевания, в народном лечении этих заболеваний используются травы, которые обладают сильными противомикробными и противовоспалительными качествами. Возьмите десять граммов шалфея, десять граммов мяты и десять граммов ромашки – все травы должны быть высушенными. Хорошо перемешайте и залейте 500 миллилитрами кипятка. Закутайте емкость и подержите пол часа. После этого пропустите через сито и используйте для обмазывания болезненных мест.
Это группа достаточно неприятных заболеваний. Но все виды этих заболеваний можно излечить. Причем, существует как масса медикаментозных способов лечения таких болезней, так и народные методы. Именно о народных методах лечения Вы и узнаете из этой статьи. В связи с тем, что все виды подобных заболеваний – это инфекционные заболевания, в народном лечении этих заболеваний используются травы, которые обладают сильными противомикробными и противовоспалительными качествами. Возьмите десять граммов шалфея, десять граммов мяты и десять граммов ромашки – все травы должны быть высушенными. Хорошо перемешайте и залейте 500 миллилитрами кипятка. Закутайте емкость и подержите пол часа. После этого пропустите через сито и используйте для обмазывания болезненных мест.
- Интересные факты
- Строение кожи
- Как развивается стрептодермия? Стадии кожного заболевания
- Причины возникновения стрептодермии
- Стрептодермия: природа кожного заболевания, причины и предрасполагающие факторы, пути передачи, инкубационный период, места локализации, сколько длится – видео
- Виды и формы заболевания
- Формы стрептодермии: сухая (белый лишай) и мокрая, глубокая и поверхностная – видео
- Виды стрептодермии: импетиго, стрептококковые заеда и опрелость, турниоль, эктима. Как начинаются разные виды стрептодермии, как их лечить – видео
- Симптомы
- Симптомы стрептодермии у детей и взрослых: как начинается, высыпания, пузыри, зуд, температура, интоксикация организма – видео
- Стрептодермия у детей: причины, симптомы, карантин. Как начинается стрептодермия у ребенка? Стрептококковая опрелость – видео
- Диагностика стрептодермии
- Кожные заболевания, похожие на стрептодермию – как отличить?
- Лечение
- Лечение стрептодермии: мази или таблетки, антибиотики, антисептики. Лечение в домашних условиях, народные методы. Сколько длится лечение – видео
- Препараты при стрептодермии: антисептики, противовирусные, гормональные, антибиотики – видео
- Лечение стрептодермии у детей: антисептики, антибиотики (мазь Банеоцин), антигистаминные препараты, гигиена – видео
- Последствия и осложнения
- Профилактика
- Диагностика, рецидив, осложнения и профилактика стрептодермии у детей и взрослых – видео
- Диета и правила гигиены при лечении и профилактике стрептодермии (рекомендации врача-дерматолога) – видео
- Наиболее часто задаваемые вопросы
В условиях современной медицины диагностика стрептодермии не затруднена, она хорошо поддается лечению, но все же всегда имеется риск распространения стрептококковой инфекции по организму и развития сепсиса.
Интересные факты
- Стрептодермия встречается в любом возрасте, но чаще всего у детей в возрасте до 10 лет. Вес стрептодермии в детской дерматологии составляет более половины всех заболеваний кожи, это 60%. Согласно статистике, стрептококковая пиодермия встречается чаще, чем аллергические дерматиты и псориаз.
- Причиной стрептодермии в большинстве случаев является бета-гемолитический стрептококк, который может вызывать и другие заболевания: скарлатина, гнойная ангина, воспалительные заболевания верхних дыхательных путей, легких, почек, сердца и многие другие патологии. Но, кроме всего этого, предполагают, что бета-гемолитический стрептококк является пусковым механизмом развития некоторых аутоиммунных болезней, а именно ревматических патологий.
- Интересно, что стрептодермией чаще болеют дети, которые постоянно или временно проживают в детских коллективах (детские дома, интернаты, санатории и летние лагеря), а также дети из многодетных семей.
- Стрептодермия может протекать как отдельное заболевание или как осложнение при других заболеваниях с поражением кожи, например, при аллергическом дерматите, ветряной оспе и герпесе.
- Появилась стрептодермия – пора задуматься об иммунитете и мерах укрепления защитных сил своего организма. Ведь стрептококк окружает нас везде, живет на коже и слизистых оболочках, а пиодермия развивается не у всех и не всегда, часто все дело в иммунной системе.
Строение кожи
Кожа – это самый большой орган в нашем организме, имеющий значительное количество функций, в первую очередь обеспечивающий защиту организма от различных факторов окружающей среды, в том числе и инфекций. Именно поэтому любое заболевание кожи может отразиться на здоровье всего организма. При этом кожа является отражением многих заболеваний. Тяжело сразу вспомнить патологии, среди признаков которых нет симптомов со стороны кожных покровов, они есть практически всегда, то ли это высыпания, расширенные сосуды, то ли изменения цвета, влажности или тургора.
Кожа состоит из трех слоев:
1. Эпидермис, покрытый водно-жировым слоем.
2. Дерма или, собственно, кожа.
3. Подкожно-жировая клетчатка.
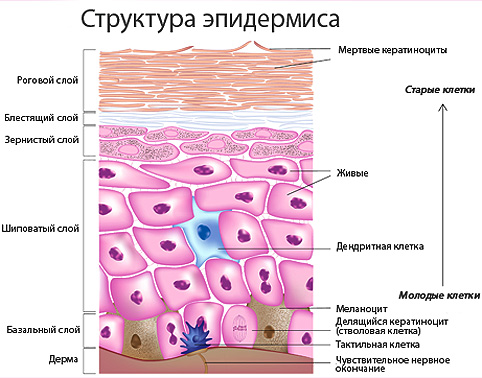
Эпидермис
- Эпидермис состоит из клеток-кератиноцитов, которые организуются в шесть слоев. Образуются эти клетки непрерывно путем деления в самом глубоком базальном слое эпидермиса, затем они претерпевают изменения и мигрируют к более поверхностным слоям, стареют и ороговевают.
- Роговой слой (самый наружный) представлен роговыми чешуйками – мертвыми кератиноцитами. Эти чешуйки в норме отшелушиваются, за счет чего происходит постоянное обновление эпидермиса. Именно роговой слой и является основным в защитной функции кожи. Он не пропускает воду, инфекции, токсины, является достаточно плотным и защищает дерму от различных механических, химических и термических травм. Основной функцией остальных слоев эпидермиса является обеспечение и создание рогового слоя.
- Эпидермис покрыт водно-жировым слоем, состоящим из секрета сальных и потовых желез. Этот слой обеспечивает нормальный кислотно-щелочной баланс (РН) кожи, который предупреждает размножение на ней болезнетворных бактерий. Нарушение РН кожи повышает риск развития стрептодермии во много раз. Кроме этого, на поверхности эпидермиса живет нормальная микрофлора, или "хорошие бактерии", которые способны снижать патогенность "плохих микробов".
Важно! Частое мытье рук антибактериальным мылом нарушает РН кожи и убивает полезную микрофлору, то есть уменьшает защитные функции кожи. - В эпидермисе находятся иммунные клетки Лангерганса, которые относятся к макрофагам. Макрофаги первые реагируют на различные инфекции, они их "заглатывают" и частично разрушают (этот процесс называется фагоцитозом).
- Нервных волокон в эпидермисе нет, они находятся в дерме, но есть чувствительные тактильные клетки Меркеля, которые обеспечивают осязание кожи. Поэтому при стрептодермии больной часто испытывает болезненность или зуд.
- Эпидермис на разных участках кожи имеет разную толщину. Так, на коже лица, особенно вокруг глаз, носа и губ, на волосистой части головы, за ушами, в кожных складках шеи, паха, подмышек, локтевых и коленных ямках эпидермис более тонкий, а кожа более нежная. Именно в таких местах наиболее часто возникают стрептодермии. Толщина эпидермиса также зависит от возраста, что связано со скоростью восстановления эпидермиса. Чем моложе кожа – тем тоньше эпидермис. Это объясняет большую заболеваемость стрептодермией среди детей.
 Пиодермия волосистой части головы носит название трихофитии. Это заболевание, которое провоцируется болезнетворными грибками. В ходе этого вида заболевния в болезненный процесс вовлекается дерма, волосяные фолликулы и сальные железы. Этот вид болезни занимает второе место по распространенности после микроспории. Больше больных пиодермией волосистой части головы страдают жители южных регионов. Но в последние годы количество больных трихофитией увеличивается и в районах с умеренным и даже с холодным климатом. Связывают такой рост численности больных с завозом возбудителей трудовыми мигрантами из южных регионов.
Пиодермия волосистой части головы носит название трихофитии. Это заболевание, которое провоцируется болезнетворными грибками. В ходе этого вида заболевния в болезненный процесс вовлекается дерма, волосяные фолликулы и сальные железы. Этот вид болезни занимает второе место по распространенности после микроспории. Больше больных пиодермией волосистой части головы страдают жители южных регионов. Но в последние годы количество больных трихофитией увеличивается и в районах с умеренным и даже с холодным климатом. Связывают такой рост численности больных с завозом возбудителей трудовыми мигрантами из южных регионов.Заболевание это не слишком хорошо известно большинству населения, да и многие врачи с ним сталкивались лишь на страницах учебников. Переносчиками возбудителей такойпатологии волосистой части головы служат и домашние животные. Но для предупреждения распространения трихофитии среди сельскохозяйственных животных используют вакцинацию.
Данное заболевание выражается в шелушении кожи головы, общем ухудшении температуры тела. На коже волосистой части головы могут образовываться даже гнойнички, которые в тяжелых случаях сливаются в крупный очаг поражения. В этих местах выпадают волосы, остаются рубцы там, где гнойники уже прошли. Перед назначением препаратов необходимо сдать анализ на определение возбудителя. При подтверждении диагноза трихофития используют крем ламизил, который дает хорошие и быстрые результаты излечения. Возбудитель пиодермии волосистой части головы также может поражать и ногтевые пластины. Споры и мицелий возбудителя обнаруживается без труда при обычных обследованиях.
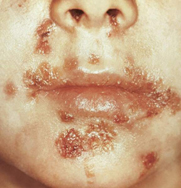
 Стрептококковая пиодермия называется еще стрептодермией. При этом виде заболевания в коже образуется пустота, которая со временем накапливает в себе гной или серозно-гнойную жидкость. При этом подобное образование может возникнуть вдали от потовых или сальных желез или волосяных луковиц. Все стрептококковые пиодермии разделяют на стрептококковое и буллезное импетиго, а также вульгарную эктиму.
Стрептококковая пиодермия называется еще стрептодермией. При этом виде заболевания в коже образуется пустота, которая со временем накапливает в себе гной или серозно-гнойную жидкость. При этом подобное образование может возникнуть вдали от потовых или сальных желез или волосяных луковиц. Все стрептококковые пиодермии разделяют на стрептококковое и буллезное импетиго, а также вульгарную эктиму.Стрептококковое импетиго – это болезнь, которая чаще всего развивается у малышей или девушек. При этой форме заболевания гнойник окружен воспаленными тканями. В некоторых случаях верхушка гнойника открывается, тогда на этом месте появляется язвочка, выделяющая жидкость. Высыхая, язвочка покрывается желтой коркой. Если заболевание не лечить, то количество гнойников растет, возможно образование обширных поверхностей, покрытых гнойниками. Они вызывают у пациента неприятные ощущения, желание почесать или расковырять гнойник.
При буллезном импетиго пузыри образуются на кистях рук, а также стопах ног. При буллезной форме болезни пузыри крупного размера, ткани, окружающие пузыри, припухшие и покрасневшие.
Возможна и иная форма импетиго – кольцевидное импетиго. При подобной форме стрептококковой пиодермии пузыри формируют кольцевидные узоры на поверхности тела человека.
Кроме этого, существует такая форма стрептококковой пиодермии, как околоногтевое импетиго. При этом заболевании пузырь образуется возле ногтя, окружая его снизу и с боков.
Среди всех видов стрептодермии существует и одна глубокая разновидность – вульгарная эктима.
 Пиодермия лица – заболевание загадочное. Поражает оно, в основном, только молодых представительниц прекрасного пола. Появляется эта болезнь вдруг и развивается очень быстро.
Пиодермия лица – заболевание загадочное. Поражает оно, в основном, только молодых представительниц прекрасного пола. Появляется эта болезнь вдруг и развивается очень быстро.Поражает это заболевание только лоб, виски, подбородок, то есть середину лица. При этом случаются и такие формы пиодермии, при которых высыпания появляются в любых частях лица.
Первыми признаками такого заболевания является покраснение (вплоть до посинения), распухание кожи в области поражения. Спустя двое - трое суток на месте покраснения уже заметны скопления гнойников, которые доставляют больной неприятные ощущения и дискомфорт. При этом болезнь несколько похожа на акне. Только вот черных точек при этом заболевании никогда не образуется. Пораженные участки лица очень четко отделены от здоровой кожи. Длительность всего заболевания может варьировать от четырех недель до двенадцати месяцев. Кроме того, что присутствуют внешние признаки заболевания, женщина и чувствует себя плохо. Она не хочет есть, страдает бессонницей и апатией.
При выполнении анализов крови никаких нарушений не наблюдается. При заборе ткани из области поражения на анализ обнаруживается омертвение ткани возле волос. Омертвение разрастается, в процесс заболевания вовлекаются все потовые железы и волосяные луковицы. При этом как первые, так и вторые перестают выполнять свои функции. Кроме этого, в местах появления пиодермии разрушаются коллагеновые ткани. При лечении важно не перепутать заболевание с розовыми и вульгарными угрями, а также иными разновидностями заболевания.
 У каждого из нас хотя бы раз в жизни на коже появлялся гнойничок. Мы называем это просто прыщиком. А представьте себе, что этих прыщиков на теле появляется сразу тридцать штук, да еще они все расположены рядом друг с другом. Или, например, образуется один, но очень большой и болезненный прыщ. Если говорить совсем просто, то вот это и есть это заболевание. А если Вы хотите узнать больше, дочитайте до конца. Как такового заболевания под этим названием не существует. Под общим названием скрывается целый ряд кожных заболеваний. Объединяет все эти заболевания то, что они провоцируются болезнетворными микробами, а также то, что все они проходят с образованием гноя. Возбудителями болезни чаще бывают микроорганизмы рода кокков, но иногда это бывают грибки или бациллы.
У каждого из нас хотя бы раз в жизни на коже появлялся гнойничок. Мы называем это просто прыщиком. А представьте себе, что этих прыщиков на теле появляется сразу тридцать штук, да еще они все расположены рядом друг с другом. Или, например, образуется один, но очень большой и болезненный прыщ. Если говорить совсем просто, то вот это и есть это заболевание. А если Вы хотите узнать больше, дочитайте до конца. Как такового заболевания под этим названием не существует. Под общим названием скрывается целый ряд кожных заболеваний. Объединяет все эти заболевания то, что они провоцируются болезнетворными микробами, а также то, что все они проходят с образованием гноя. Возбудителями болезни чаще бывают микроорганизмы рода кокков, но иногда это бывают грибки или бациллы.
 Пиодермия у детей – это гнойные процессы, которые проходят в коже ребенка. Провоцируются подобные процессы чаще всего кокковой инфекцией, но иногда возбудителем может быть и синегнойная палочка, протей или кишечная палочка.
Пиодермия у детей – это гнойные процессы, которые проходят в коже ребенка. Провоцируются подобные процессы чаще всего кокковой инфекцией, но иногда возбудителем может быть и синегнойная палочка, протей или кишечная палочка.Еще в девятнадцатом веке эта болезнь у детей занимала умы ученых. В те времена российские ученые пытались обнаружить микроорганизмы, которые провоцируют это заболевание. Тогда и было отмечено наличие стафилококков, стрептококков в организмах детей, страдающих этим заболеванием. Несмотря на то, что с тех пор было открыто много лекарственных препаратов для борьбы с пиодермией у детей, это заболевание все еще не побеждено окончательно. Чаще всего эти болезни развиваются у тех малышей, у которых плохо заживает пупочная ранка, таких деток тридцать процентов от общего количества. У тридцати двух процентов детей с пиодермией отмечено наличие опрелостей на теле, а у двадцати двух процентов присутствует потница. Среди деток с таким заболеванием у двенадцати процентов обнаружены воспаления конъюнктивы гнойного характера.
Детский организм – это наилучшее место для развития всякого рода болезнетворных микроорганизмов. У детей кожа намного тоньше, чем у взрослых, все потовые железы у детей расположены таким образом, что представляют собой открытые ворота для инфекций. У детей поверхность кожи обладает щелочной реакцией, что также способствует развитию микробов. Кроме этого, детский организм плохо приспосабливается к разной температуре, кожа ребенка очень легко впитывает извне различные жидкости, сама обладая высокой влажностью. Да и защитные силы детского организма очень и очень не совершенны.
 Среди всевозможных заболеваний новорожденных эта болезнь занимает далеко не последнее место. Чаще всего воспалительные процессы развиваются в области пупочной ранки. Проблемой пиодермии у новорожденных является то, что даже самая незначительная гнойная инфекция кожи может быть началом заражения крови.
Среди всевозможных заболеваний новорожденных эта болезнь занимает далеко не последнее место. Чаще всего воспалительные процессы развиваются в области пупочной ранки. Проблемой пиодермии у новорожденных является то, что даже самая незначительная гнойная инфекция кожи может быть началом заражения крови.Малыша нельзя перегревать или переохлаждать. Даже малейшая царапинка на его тельце может стать воротами для инфекции. Иммунитет ребенка еще очень слаб, в его организме плохо вырабатываются защитные клетки – фагоциты, лимфоциты и иммуноглобулины. Печень также еще пока не в состоянии справиться со своей задачей вывода ядов из организма в полной мере.
Чаще всего эти заболевания развиваются у новорожденных малышей на пятые - шестые сутки от появления на свет. Нередко пиодермия выражается в везикулопустулезе, который появляется на головке, под волосами, а также в складочках кожи. Эти болезни у малышей обычно имеют возвратный характер, и полностью избавиться от них получается лишь через несколько месяцев. У малышей пиодермии, как правило, развиваются в глубинной форме. При этом инфекция локализуется в потовых железах и напоминает фурункулез.
Если малыш болеет пиодермией, то все его пеленки и одежку следует менять как можно чаще. Ни в коем случае не следует запускать его ноготки. Они должны быть короткими, каждый день ноготки смазывают йодом для того, чтобы там не скапливалась инфекция. Гнойнички следует вскрывать и смазывать анилиновой синькой или зеленкой. Кроме этого, новорожденным назначают физиопроцедуры, купания в отварах целебных трав.
 Стафилококковые пиодермии – это гнойные воспаления кожи, которые провоцируются стафилококками. Такие заболевания могут быть как глубокими, так и поверхностными. Так, болезнь, спровоцированная стафилококком, поверхностной формы развивается в виде фолликулита, а если заболевание развивается в глубокой форме, то это уже карбункул, фурункул или гидраденит.
Стафилококковые пиодермии – это гнойные воспаления кожи, которые провоцируются стафилококками. Такие заболевания могут быть как глубокими, так и поверхностными. Так, болезнь, спровоцированная стафилококком, поверхностной формы развивается в виде фолликулита, а если заболевание развивается в глубокой форме, то это уже карбункул, фурункул или гидраденит.Остиофолликулит – это такая форма пиодермии, при которой стафилококки попадают в волосяной мешочек, провоцируя в нем гнойный процесс. В результате этого процесса возникает коническая пустула, через которую проходит волос. Если инфекция продвигается далее к корню волоса, развивается фолликулит. Если же инфекция проникает еще глубже, то этот процесс называется фурункулом. При этой форме пиодермии воспаляются и клетки, которые находятся вокруг фолликула, а в результате этого воспаления образуется отмерший стержень. Заболевание такой степени, возникающая на голове, может быть очень опасной, так как стафилококковая инфекция может с током крови попасть в головной мозг.
Гидраденит представляет собой воспалительный процесс потовых желез, который развивается обычно в подмышечных впадинах, в области ануса, а также половых органов. Осложнение этого процесса часто вследствие большого количества пота, щелочной среды, способствующей развитию инфекции.
Лечение стафилококковых пиодермий ничем не отличается от лечения иных форм этого заболевания. Особое внимание следует уделить повышению сопротивляемости организма пациента патогенным инфекциям, в том числе стафилококкам.
 Это один из лидеров среди всех дерматологических заболеваний. Это фактически целая группа заболеваний. Все эти заболевания объединяет то, что они проявляются в виде гнойников на коже. Гнойники эти могут быть разного размера, разной глубины и интенсивности воздействия на окружающие ткани и на организм в целом. Поэтому и названия у них разные. Но все эти заболевания объединяются под одним общим термином «пиодермия». На возникновение такой болезни могут повлиять как внутренние факторы, так и внешние.
Это один из лидеров среди всех дерматологических заболеваний. Это фактически целая группа заболеваний. Все эти заболевания объединяет то, что они проявляются в виде гнойников на коже. Гнойники эти могут быть разного размера, разной глубины и интенсивности воздействия на окружающие ткани и на организм в целом. Поэтому и названия у них разные. Но все эти заболевания объединяются под одним общим термином «пиодермия». На возникновение такой болезни могут повлиять как внутренние факторы, так и внешние.Все пиодермии разделяются на стрептококковые, стафилококковые и смешанные. Так, при стафилококковых формах болезни гнойник образуется только в области потовых желез, волосяных луковиц. При подобной форме заболевания гнойники не обширны, при этом они содержат достаточное количество гнойного содержимого. Одним из проявлений стафилококковой пиодермии являются акне. Эти воспаления образуются в области жировых желез. Акне – это целая сыпь из маленьких гнойничков, которые сами собой проходят за несколько дней, но на их месте образуются крохотные круглые шрамики.
Одной из разновидностей стрептококковой пиодермии является заеда. Это одиночное образование, которое появляется в ротовой складке. Выглядит заеда как пузырек. Если его вскрыть, то образуется язвочка. Подобная форма болезни характерна при неправильно подобранных зубных протезах, нередко встречается у людей, с авитаминозом В. Кроме этого, стрептококковые формы заболевания могут выражаться в виде разных форм импетиго, поверхностной панарициев, эктимы.
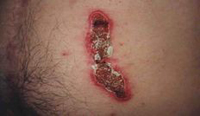
 Хроническая язвенная пиодермия – это заболевание неприятное. Расположены высыпания обычно на нижней части ног, на стопах. Чаще всего образуется только одна язва, но иногда их бывает и несколько. Язва появляется внезапно, а проходит очень и очень долго. Когда она заживает, появляется другая. Хроническая язвенная пиодермия это почти всегда вторичное заболевание. Развивается она при невылеченной вульгарной эктиме или фурункуле или ином подобном заболевании кожи. Изначально язва может напоминать пузырь с жидкостью, который постепенно перерастает в язву с отмирающими клетками. Со временем середина язвы немного затягивается и перестает быть открытой раной, но это очень тонкий слой, который легко снимается. По периферии язва выступает над поверхностью тела, цвет их иссиня-пурпурный. В начале заболевания края язвы припухшие, а затем они становятся более сухими. Если дотронуться до любой части язвы, то пациент испытает боль.
Хроническая язвенная пиодермия – это заболевание неприятное. Расположены высыпания обычно на нижней части ног, на стопах. Чаще всего образуется только одна язва, но иногда их бывает и несколько. Язва появляется внезапно, а проходит очень и очень долго. Когда она заживает, появляется другая. Хроническая язвенная пиодермия это почти всегда вторичное заболевание. Развивается она при невылеченной вульгарной эктиме или фурункуле или ином подобном заболевании кожи. Изначально язва может напоминать пузырь с жидкостью, который постепенно перерастает в язву с отмирающими клетками. Со временем середина язвы немного затягивается и перестает быть открытой раной, но это очень тонкий слой, который легко снимается. По периферии язва выступает над поверхностью тела, цвет их иссиня-пурпурный. В начале заболевания края язвы припухшие, а затем они становятся более сухими. Если дотронуться до любой части язвы, то пациент испытает боль.Очень часто хроническая язвенная пиодермия внешне напоминает язвы, образующиеся при варикозном расширении вен или трофические язвы. Поэтому для правильного лечения важно точно определить характер заболевания.
Лечение язвенной пиодермии заключается в том, что язву следует обрабатывать раствором марганцовки или перекисью водорода, затем засыпать порошком сульфаниламидных средств. Подобные процедуры следует проводить в начале процесса. Потом, чтобы улучшить зарастание язвы, нужно использовать мазь Микулича в виде компрессов, цинк-желатиновый компресс или гипсовый компресс, которые накладываются на четверо суток.
 Так называется гнойный процесс, проходящий в коже, который провоцируется попаданием в толщу кожи болезнетворных микроорганизмов. Пиодермия кожи – это очень часто встречаемый недуг.
Так называется гнойный процесс, проходящий в коже, который провоцируется попаданием в толщу кожи болезнетворных микроорганизмов. Пиодермия кожи – это очень часто встречаемый недуг.Это заболевание может развиться как самостоятельное заболевание, а может быть и побочным явлением при иных болезнях кожи. Наиболее часто это явление развивается при болезнях, сопровождаемых зудом. Больной чешет тело, образуются микроскопические царапины, через которые в кожу и попадают микробы. Кроме этого, одним из сопутствующих факторов для возникновения заболевания является и несоблюдение правил личной гигиены. Иногда толчком для возникновения пиодермии является слишком холодная или горячая атмосфера. Еще одной причиной возникновения этой болезни кожи являются различные болезни пищеварения, бронхолегочной или выделительной систем. Нередко болезнь сопровождает заболевания головного мозга. Очень часто это заболевание возникает при нарушении метаболизма в организме. Существуют люди, организм которых не в состоянии сопротивляться кокковым бактериям. Такие люди также часто болеют пиодермией.
Как можно предотвратить появление этой болезни?
Для этого следует вести здоровый образ жизни, регулярно мыться, принимать витаминные препараты, иногда загорать под не слишком горячими лучами солнца, правильно питаться. Важную роль в профилактике этого заболевания занимает и правильное сочетание труда и отдыха. Ведь если человек много работает и почти не отдыхает, его иммунитет ослабляется, и он часто болеет, в том числе и пиодермией.
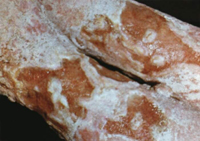
 Лечение хронической пиодермии требует особых методов и подхода. В первую очередь необходимо тщательно изучить состояние здоровья пациента для того, чтобы выявить иные хронические недуги. Эти заболевания обязательно следует вылечить, так как они и являются причиной появления болезни. Любые инфекционные процессы в организме должны быть остановлены. Обязательно следует проверить чувствительность возбудителя к разным видам антибиотиков. Только так можно грамотно назначить препарат для лечения. Антибиотики следует принимать не менее пятнадцати суток. В курс лечения от пиодермии хронической обязательно входят витаминные препараты. Это витамины С, А, группа В и фолиевая кислота. Также обязательно нужно пополнить в организме запасы фосфора и кальция. Если больной страдает аллергическими проявлениями, необходимо провести курс приема антигистаминных препаратов.
Лечение хронической пиодермии требует особых методов и подхода. В первую очередь необходимо тщательно изучить состояние здоровья пациента для того, чтобы выявить иные хронические недуги. Эти заболевания обязательно следует вылечить, так как они и являются причиной появления болезни. Любые инфекционные процессы в организме должны быть остановлены. Обязательно следует проверить чувствительность возбудителя к разным видам антибиотиков. Только так можно грамотно назначить препарат для лечения. Антибиотики следует принимать не менее пятнадцати суток. В курс лечения от пиодермии хронической обязательно входят витаминные препараты. Это витамины С, А, группа В и фолиевая кислота. Также обязательно нужно пополнить в организме запасы фосфора и кальция. Если больной страдает аллергическими проявлениями, необходимо провести курс приема антигистаминных препаратов.Лечение хронической пиодермии всегда включает и поддержание иммунитета. Для этого используют пирогенал по два с половиной микрограмма один раз в двое суток, плазмол по два миллилитра под кожу на протяжении двух недель. Кроме этого назначается курс из пятнадцати уколов стекловидного тела под кожу, спленина в таком же количестве и тоже под кожу, экстракта алоэ в количестве пятнадцати инъекций под кожу. Иногда проводится сеанс аутогемотерапии.
Кроме этого, используют и препараты более направленного действия, например, антистафилококковый иммуноглобулин пять инъекций через сутки. Назначается и препарат антифагин специфический, который вводят, начиная с самой малой дозировки, и заканчивая одним миллилитром.