- Определение понятия
- Существующие классификации
- Строение
- Особенности течения раневого процесса
- Периоды раневого процесса
- Клиническая картина
- Возможные осложнения
- Методы диагностики
- Длительно незаживающие раны – насколько они опасны?
- Типы заживления
- Механизмы заживления
- Уход за больным
- Оказание первой медицинской помощи
- Ни в коем случае нельзя
- Местное лечение
- Хирургические методы терапии
- Виды швов
- Повязки. Какими они могут быть?
- Общая терапия
- Уход за ранами со швами
- Уход за гнойными ранами
- Уход за поверхностными ранами
- Уход за ожоговыми ранами
- Уход за послеоперационными ранами
- Уход за ранами при сахарном диабете
- Особенности лечения ран у детей
- Прогноз
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Определение понятия
Рана представляет собой нарушение анатомической целостности кожных покровов и слизистых оболочек на всю их толщину, вызванное механическим воздействием. В некоторых случаях повреждению подвергаются и внутренние органы. Отличительными признаками такого нарушения принято считать болевые ощущения, зияние (расхождение краев) и кровотечение. Отметим, что при глубоких травмах повреждается не только кожный покров и подкожная клетчатка, но и кости, связки, мышцы, нервы, сухожилия, а порой и крупные кровеносные сосуды. Существует в медицинской практике и такое определение как комбинированные ранения. В данном случае речь идет о ранениях, которые подверглись дополнительному воздействию химических, физических или биологических факторов. В список таких факторов можно отнести микробное загрязнение, ожог, ионизирующее либо жесткое электромагнитное излучение, обморожение и т.д.Существующие классификации
Современные специалисты выделяют несколько классификаций таких нарушений анатомической целостности кожи.По своему происхождению такие повреждения могут быть:
1. огнестрельными:
- осколочными;
- минновзрывными;
- пулевыми;
- ранениями стрелой, шариком либо дробью.
2. неогнестрельными:
- при авариях;
- холодным оружием;
- вторичным травмирующим снарядом.
Существует и другая классификация таких повреждений, классифицирующая их по инфицированности:
- инфицированные: в большинстве случаев такие повреждения являются случайными;
- неинфицированные: это операционные, асептические нарушения.
По количеству такие травмы могут быть:
- одиночными: одно входное отверстие;
- множественными: большое количество входных отверстий;
- комбинированными: такие повреждения наносят различными видами оружия, которые отличаются друг от друга как своей химической, так и физической природой.
Согласно другой классификации по своему характеру такие нарушения могут быть:
- колотыми: наносятся предметом с небольшим поперечным сечением;
- резаными: наносятся скользящим движением тонкого острого предмета;
- колото-резанными: наносятся острым предметом с режущими краями;
- скальпированными: с полным либо почти полным отделением лоскута кожного покрова;
- рубленными: наносятся тяжелым острым предметом;
- рваными: возникают в результате чрезмерного растяжения тканей;
- укушенными: наносятся зубами человека либо животных;
- ушибленными: возникают от удара тупым предметом с одновременным ушибом окружающих тканей;
- отравленными: в таких случаях в рану вследствие укуса животных либо деятельности человека проникает яд;
- операционными либо хирургическими: возникают во время проведения оперативного вмешательства;
- огнестрельными: возникают от огнестрельного оружия либо осколков боеприпасов взрывного действия;
- размозженными: сопровождаются сдавливанием и разрывом тканей.
По характеру нанесения такие повреждения могут быть также:
- случайными: производственные либо бытовые травмы, травмы, полученные во время стихийных бедствий либо при авариях;
- преднамеренными: травмы являются следствием оперативных вмешательств либо они получены при ведении боевых действий.
По отношению к полостям тела они могут быть:
- непроникающими: не проникают в полости;
- проникающими: затрагивают сердечную, плевральную, брюшную либо другие полости. Отметим, что при проникающих ранениях внутренние органы могут как повредиться, так и нет.
По инфицированности выделяют:
- асептические: наносятся в условиях стерильной операционной;
- первичноинфицированные: наносятся нестерильными предметами;
- гнойные: под воздействием внедрившейся микрофлоры возникают гнойные воспаления.
Критерии проникающего характера раны:
- для полости сустава: ранение суставной оболочки;
- для грудной полости: ранение пристеночной полости;
- для полости черепа: ранение твердой мозговой оболочки;
- для брюшной полости: ранение пристеночной брюшины.
Строение
Независимо от того, какого именно характера является ранение, во всех случаях оно состоит из следующих составных частей:- краев;
- раневого канала;
- стенки;
- дна;
- содержимого.
В области самой раны выделяют 3 зоны:
1. зону прямого действия ранящего предмета: ее именуют еще раневым каналом или раневым дефектом;
2. зону контузии (ушиба): она возникает вследствие бокового действия ранящего предмета и определяет размеры первичного травматического некроза (омертвения);
3. зону сотрясения: в этой зоне возможно развитие очагов вторичного некроза в результате сосудистых изменений и нарушения трофики (процессов клеточного питания) тканей. Нередко вторичный некроз возникает и на фоне очагов кровоизлияний.
Особенности течения раневого процесса
Существуют всего 2 направления, по которым может проходить раневой процесс. Каждое из этих направлений определяется характером ранения и некоторыми другими немаловажными факторами. Первое направление предусматривает заживление поражения методом самоочищения или путем первичного натяжения. Оно происходит в случае, когда травма является незначительной глубины и загрязнена минимальным количеством бактерий. Такое же заживление отмечается и при плотном соприкосновении краев поражения, а также при крепком иммунитете. Второе направление характеризуется заживлением раны путем вторичного натяжения. В данном случае на лицо явное нагноение.Периоды раневого процесса
Существует 3 периода раневого процесса, а именно:1. травматический отёк: он длится 2 – 3 суток. Уже на 3-и сутки отек уменьшается, а на 4-ые сутки практически полностью исчезает. При получении такой травмы отмечается явное нарушение местного кровотока, обусловленное порезом кровеносных сосудов. В итоге, увеличивается объем поврежденных тканей, что в свою очередь становится причиной сдавливания ими раневого канала и сосудов. Данный факт может значительно усилить гипоксию (понижение содержания кислорода в тканях). При этом вполне возможно дальнейшее развитие имеющихся некротических процессов.
2. период гидратации: следом за травматическим отеком идет процесс воспаления, характеризующийся наличием в области поражения демаркационной линии (линии, отделяющей участки, которые были подвержены некрозу, от живых тканей). В данный период отмечается развитие грануляционной ткани (молодой соединительной ткани, которая образуется при процессах заживления), а также биологическое очищение раны.
3. период дегидратации: характеризуется рубцеванием повреждения.
Клиническая картина
Клиническая картина любого ранения сопровождается, прежде всего, болевыми ощущениями. Как интенсивность, так и характер боли определяются месторасположением и видом ранения. Особенно сильно боль беспокоит при ранении надкостницы, нервных стволов, брюшины либо нервных сплетений. В случае если на 3 – 4-ые сутки боль усилится, значит на лицо развитие тех или иных осложнений. Помимо этого пациент начинает жаловаться на нарушение либо ограничение функции поврежденного участка тела. Таких жалоб может не быть только в том случае, если ранение является поверхностным. Если же поражению подверглись мышцы, суставы, нервные стволы, сухожилия, внутренние органы, магистральные кровеносные сосуды или кости, тогда ограничения являются существенными.Кровотечение – еще один явный признак ранения. При незначительном ранении наружное кровотечение чаще всего капиллярное либо смешанное. Особо беспокоиться по этому поводу не стоит, так как такое кровотечение в большинстве случаев останавливается самостоятельно. Если же при поражении были задеты внутренние органы или крупные кровеносные сосуды, тогда кровотечения являются опасными. При проникающих ранениях помимо наружного кровотечения чаще всего возникает еще и внутреннее кровотечение, на фоне которого о себе дают знать такие осложнения как гемартроз (кровоизлияние в полость сустава), гемоперикард (скопление крови в полости перикарда), гемоперитонеум (скопление крови в брюшной полости) и гемоторакс (скопление крови в плевральной полости).
Во всех этих случаях из области поражения может выделяться не только кровь, но еще и содержимое кишечника, желчь, моча или другое содержимое поврежденного органа.
Если ранению подверглась артерия диаметром 3 мм, тогда смерть от кровопотери наступает уже через 3 – 4 минуты. Общие признаки напрямую зависят как от тяжести кровопотери, так и от месторасположения раны, а также от характера ранения. При обширных ранениях у пациентов может наблюдаться тошнота, головокружение, рвота, побледнение кожных покровов, общая слабость, снижение артериального давления, тахикардия (увеличение частоты сердечных сокращений), тахипноэ (учащенное поверхностное дыхание) и многие другие признаки. Нередко в таких случаях наблюдается и картина травматического шока (синдрома, характеризующегося критическим снижением кровотока в тканях и выраженными нарушениями процесса дыхания и кровообращения).
Клиническая картина инфицированных поражений характеризуется выраженным гнойным воспалением и развитием раневой инфекции. Раневая инфекция представляет собой патологический процесс, обусловленный проникновением в рану патогенных микроорганизмов. В список других общих признаков можно занести повышение температуры тела, обморочные состояния, коллапс (угрожающее жизни состояние, сопровождающееся падением кровяного давления и ухудшением кровоснабжения жизненно важных органов) и шок (совокупность нарушений обмена веществ, процесса дыхания и сердечной деятельности, а также нервно-эндокринной регуляции в ответ на сверхсильное раздражение).
Возможные осложнения
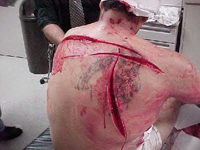 Первоначально о себе могут дать знать осложнения напрямую взаимосвязанные с кровопотерей, повреждением головного мозга или внутренних органов либо с развитием травматического шока. Во время распространения инфекционного процесса могут появиться абсцессы (ограниченные гнойные воспаления тканей с их расплавлением и образованием гнойной полости), гангрена (массивное омертвение тканей), гнойные затеки (скопление гноя в тканях), лимфаденит (воспаление лимфатических узлов), тромбофлебит (воспаление стенки вены с ее закупоркой сгустком крови), флегмоны (острые гнойные воспаления клетчаточных пространств).
Первоначально о себе могут дать знать осложнения напрямую взаимосвязанные с кровопотерей, повреждением головного мозга или внутренних органов либо с развитием травматического шока. Во время распространения инфекционного процесса могут появиться абсцессы (ограниченные гнойные воспаления тканей с их расплавлением и образованием гнойной полости), гангрена (массивное омертвение тканей), гнойные затеки (скопление гноя в тканях), лимфаденит (воспаление лимфатических узлов), тромбофлебит (воспаление стенки вены с ее закупоркой сгустком крови), флегмоны (острые гнойные воспаления клетчаточных пространств).Рожистое воспаление (острая инфекция кожи и жировых тканей) – еще одно возможное осложнение, встречающееся в данный период. Отметим, что гангрена в таких случаях является следствием гнилостной либо анаэробной инфекции. Помимо местных осложнений вполне возможно возникновение и общих, начиная с гнойно-резорбтивной лихорадки и заканчивая сепсисом (тяжелым инфекционным заболеванием, при котором в кровь и ткани человека попадают гноеродные микроорганизмы и продукты их жизнедеятельности в лице токсинов). Вследствие гнойного расплавления сосудистых стенок возможно развитие и вторичного кровотечения. Во время заживления ранения нередко происходит его вторичное нагноение вследствие повторной травмы либо проникновения в поврежденный участок патогенной флоры. На фоне нарушения процессов регенерации могут отмечаться следующие явления: образование незаживающих язв, деформация ткани в форме достаточно грубых рубцов, расхождение краев повреждения после снятия швов.
Довольно часто у пациентов возникают и общие осложнения. Так, к примеру, при массивном размозжении тканей вполне возможно развитие почечной недостаточности. Продолжительный гнойный процесс может стать причиной развития амилоидоза (нарушения белкового обмена, сопровождающегося образованием и отложением в тканях амилоида – специфического белково-полисахаридного комплекса). Встречается в таких случаях и такое осложнение как воспаление легких. Вполне возможно обострение и имеющихся хронических патологий желудочно-кишечного тракта.
Вследствие ранения человека могут начать беспокоить и различные расстройства психического характера. В медицине такие расстройства именуют раневым психозом. Все раневые психозы подразделяют на острые и затяжные. Их острые формы возникают на фоне инфекционно-интоксикационных факторов спустя 1 – 3 недели после развития инфекции вследствие астении (синдрома хронической усталости). Длятся такие психозы недолго и характеризуются помрачением сознания. Что касается затяжных форм, то они чаще всего возникают на фоне авитаминозов и нарушений обмена веществ. Слабый иммунитет также может стать причиной их развития. Такие психозы возникают только через 2 – 4 месяца после ранения и характеризуются депрессивными состояниями, сопровождающимися галлюцинациями, тревогой и бредом. В тяжелых случаях у пациентов наблюдается апатический ступор (полное безучастие в происходящем).
Методы диагностики
Выявить рану в ходе объективного обследования не составит никакого труда. Трудность заключается в другом, а именно в ее квалифицированном описании. Все дело в том, что врач, который оказывает помощь пострадавшему, является единственным человеком, который видит ранение в его натуральном виде в первый и последний раз. Экспертная оценка дает возможность установить как вид ранения, так и вид оружия, которым оно было нанесено, а также механизм образования поражения и его давность. Если речь идет о множественных ранениях, тогда такая оценка определяет точную последовательность их нанесения, а также степень тяжести телесных повреждений.При обследовании ранения важно предъявить следующие сведения:
- указать месторасположение повреждения согласно анатомическому сегменту тела (шея, конечность, лицо, грудь, живот, голова и т. п.);
- указать точную локализацию поражения согласно анатомическим ориентировкам (к примеру, в области бедра, на 6 см выше локтевого сустава, в среднеключичной линии и т. д.);
- указать точные размеры зияния раны (3 на 5 см либо 1 на 4 см). Если видно дно раны, тогда важно записать и его глубину (2 см, 3 см, 5 см);
- указать направление поражения по продольной оси тела: продольное, косое либо поперечное;
- описать форму ранения: округлое, серповидное, звездчатое, линейное, треугольное или другое;
- описать края ранения: неровные либо ровные, нечеткие либо четкие, их размеры;
- дать характеристику кровоизлияний: их форма, цвет, размеры;
- описать дно поражения.
Дно раны требует к себе повышенного внимания со стороны специалиста. В некоторых случаях его рассекают специально, дабы у специалиста была возможность внимательно осмотреть и точно описать его. При проникающих ранениях проводят эндоскопическое исследование либо полостные оперативные вмешательства. Они необходимы для описания раневого канала, общего состояния дна и повреждений тех или иных внутренних органов. При диагностике важно обратить внимание и на содержимое ранения. В ране могут находиться как костные отломки, так и осколки, продукты распада тканей, пуля, земля и т. п. В случае наличия осложнений, специалист должен указать и их. Так, к примеру, он может отметить факт повреждения сухожилий, внутренних органов, головного мозга, мышц либо нервно-сосудистых пучков.
Длительно незаживающие раны – насколько они опасны?
Длительно незаживающие либо хронические раны на самом деле очень опасны. Они представляют собой повреждения, репарация которых нарушена на фоне неблагоприятных основных патологических состояний. Это могут быть как кожные язвы, которые чаще всего наблюдаются при сахарном диабете, так и язвы вследствие нарушения оттока крови по венам либо в результате постоянного давления протеза. Такие ранения не заживают до тех пор, пока не удается откорректировать неблагоприятное фоновое состояние. Специалисты отмечают и тот факт, что всем таким поражениям свойственно затягиваться до определенного времени, после чего процесс их заживления по непонятным причинам останавливается. Самым страшным осложнением таких поражений принято считать развитие плоскоклеточного рака – злокачественной опухоли, которая в большинстве случаев возникает в участках старых травм.Типы заживления
Существует 3 типа закрытия ранения, а именно:1. первичное закрытие раны: основывается на сближении разъединенных тканей с использованием скрепок, липкой ленты либо швов. Со временем коллагеновые волокна переплетаются, тем самым обеспечивая ткани необходимую прочность;
2. отсроченное первичное закрытие: осуществляется, как правило, через несколько дней после того как повреждение уже сформировалось. Такая отсрочка чаще всего необходима для профилактики инфицирования ранения, которое было подвержено загрязнению многочисленными патогенными микроорганизмами либо сопровождалось обширным разрушением ткани;
3. вторичное закрытие: наблюдается тогда, когда повреждение оставляют открытым, после чего его края сближаются самостоятельно за счет биологического процесса, характеризующегося стягиванием краев ранения. Если биологических возможностей организма оказывается недостаточно, тогда процесс начинает носить хронический характер.
Механизмы заживления
Весь процесс заживления травм осуществляется 3-мя биологическими механизмами.В их список можно занести:
1. эпителизацию – процесс, сопровождающийся перемещением клеток многослойного плоского эпителия, вследствие чего дефекты кожного покрова либо слизистой оболочки закрываются;
2. стягивание либо конвергенцию: процесс, характеризующийся спонтанным закрытием пораженного участка либо сокращением после повреждения просвета трубчатых органов. Это может быть как пищевод, так и желчный проток;
3. отложение коллагена: процесс, при котором фибробласты (основные клеточные формы соединительной ткани) перемещаются к месту поражения и синтезируют новый соединительнотканный матрикс (внеклеточную структуру ткани).
Уход за больным
Уход за больным, имеющим ранения, предусматривает:- оказание первой медицинской помощи;
- проведение местного лечения;
- проведение хирургических методов терапии;
- осуществление общей терапии.
Оказание первой медицинской помощи
 Первая медицинская помощь – это целый ряд экстренных, но при этом достаточно простых мероприятий, которые направлены на спасение жизни пострадавшего, а также предупреждение развития тех или иных возможных осложнений. Все эти мероприятия проводятся непосредственно на месте происшествия самим пострадавшим либо другим человеком, который находился поблизости.
Первая медицинская помощь – это целый ряд экстренных, но при этом достаточно простых мероприятий, которые направлены на спасение жизни пострадавшего, а также предупреждение развития тех или иных возможных осложнений. Все эти мероприятия проводятся непосредственно на месте происшествия самим пострадавшим либо другим человеком, который находился поблизости.В данном случае важно правильно обработать место повреждения. Правильная обработка является гарантом отсутствия осложнений. Более того она в 3 раза сокращает время заживления ранения. Чтобы защитить место поражения от инфицирования, необходимо в самую первую очередь наложить повязку, при этом соблюдая следующие правила:
- так как на кожном покрове рук отмечается скопление очень большого количества микробов, ни в коем случае не касайтесь места поражения руками;
- для закрытия ранения используйте исключительно стерильный перевязочный материал;
- чтобы обработать место поражения запаситесь ватой, марлей, бинтом и каким-нибудь средством дезинфицирующего действия;
- сбрейте волосы вокруг ранения и очистите данную область от грязи и инородных частиц;
- для очищения пораженного участка используем ватные палочки, смоченные в йоде либо спирте;
- само ранение лучше всего обработать 1 – 2 % раствором перекиси водорода, а также стерильным физиологическим либо мыльным растворами;
- при сильном кровотечении первоначально останавливаем кровь, после чего производим перевязку раны;
- остановить наружное кровотечение поможет пальцевое прижатие артериального сосуда, расположенного чуть выше места поражения;
- чтобы остановить слабое венозное либо капиллярное кровотечение необходимо наложить мягкую повязку, предварительно приподняв поврежденную конечность;
- при загрязненном ранение необходимо провести профилактику столбняка: первоначально вводим 0,1 мл противостолбнячной сыворотки, через 40 минут – еще столько же, а еще через 40 минут – все остальное количество (до 1 мл);
- если под рукой не окажется дезинфицирующего раствора, тогда прикройте ранение поначалу стерильной марлей, затем слоем ваты и перемотайте все бинтом;
- даже если под рукой не окажется и этих средств, тогда воспользуйтесь помощью носового платка либо салфетки и перевяжите ими ранение;
- вместо бинта можно использовать и липкий пластырь.
Ни в коем случае нельзя
- ополаскивать ранение спиртом, йодной настойкой либо водой;
- накладывать вату непосредственно на рану;
- засыпать поврежденный участок порошками либо смазывать его мазью;
- извлекать из места поражения любые инородные предметы;
- вправлять внутрь выступающие наружу ткани типа кишечника либо головного мозга.
Местное лечение
Местное лечение определяется стадией ранения. Если речь идет о стадии гидратации, тогда на лицо, как правило, болевые ощущения и нарушение функции того или иного поврежденного участка. В таких случаях на 2 – 3 дня следует создать больному вынужденное положение и иммобилизацию. Помимо этого курс терапии предусматривает прием специальных обезболивающих медикаментов. Возможна обработка пораженного участка раствором сульфата магния, хлористого натрия либо раствором глюкозы. В данный период повязки рекомендуется производить как можно чаще. Во время стадии дегидратации на месте поражения формируется грануляция либо струп (корочка, покрывающая поверхность ранения). В данном случае место поражения рекомендуется обрабатывать дубящими растворами типа спирта или зеленки. Перевязки в данный период производятся намного реже. Следует использовать и мазевые повязки с накладыванием любой мази на ланолиновой основе с антибиотическим препаратом. Пожилым людям такие перевязки следует делать не чаще 1 раза в неделю с применением мазей, которым свойственно усиливать рост грануляций. В список таких мазей можно занести облепиховое масло, масло шиповника, мазь Вишневского, масло лаванды, солкосериловую мазь и другие. В случае повышенной грануляции применяются прижигающие растворы типа крепкого раствора нитрата серебра.Хирургические методы терапии
Хирургические методы терапии необходимы в самую первую очередь для закрытия имеющегося раневого дефекта. Хирургическая обработка раны не проводится только в том случае, если у пациента наблюдаются множественные мелкооскольчатые ранения спины и грудной клетки или точечные отверстия на нижних или верхних конечностях. Существуют и другие противопоказания к проведению таких процедур, а именно травматический шок и агональное состояние (состояние, являющееся предшественником смерти человека). Выделяют следующие типы хирургической обработки ранений.К их числу можно причислить:
- раннюю обработку: до 24 часов;
- отсроченную обработку: от 24 до 48 часов;
- позднюю обработку: более 48 часов.
Различают и так называемую первичную, а также вторичную хирургическую обработку ранений. Первичная хирургическая обработка или сокращенно ПХО представляет собой оперативное вмешательство, предусматривающее иссечение краев, стенок и дна раны с последующим удалением всех загрязненных, поврежденных и пропитанных кровью тканей. Такая обработка может быть проведена только в первые 12 часов после ранения. Во всех случаях в ходе ее проведения накладываются швы. Такое оперативное вмешательство невозможно в случае, если иссечь необходимо повреждение в области кисти, стоп либо лица. ПХО может быть как полной, так и неполной. В первом случае удаляют все нежизнеспособные ткани, а вот во втором некоторые из них приходится оставить нетронутыми. Перед проведением такой обработки ранение поначалу промывают перекисью водорода, диоксидином либо фурацилином. Этапы ПХО предусматривают ревизию раны и удаление нежизнеспособных тканей. При неполной обработке осуществляют дренирование ранения, после чего больному накладывают швы. Если ранение располагается на мошонке или на волосистой части головы, тогда его зашивают наглухо. Если же участок поражения зашить невозможно, тогда накладывается специальная повязка с сорбентами. Вторичная хирургическая обработка представляет собой оперативное вмешательство, проводимое по вторичным показаниям с целью избавиться от появившихся осложнений.
Виды швов
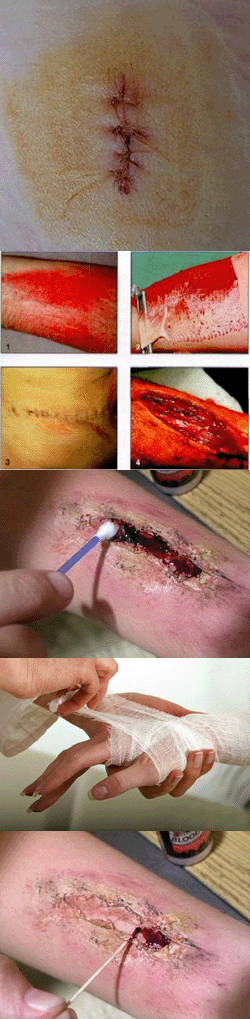
Существуют 4 вида швов, которые могут быть наложены при ранениях, а именно:1. Первичный шов – накладывается на свежую рану, причем сразу же после окончания оперативного вмешательства, т. е. до развития грануляции;
2. Отсроченный первичный шов – накладывается через 24 – 48 часов до тех пор, как появится грануляционная ткань;
3. Ранний вторичный шов – накладывается на гранулирующую рану после фазы гнойного воспалительного процесса и очистки пораженного участка от омертвевших тканей;
4. Поздний вторичный шов – накладывается после иссечения дна и стенки ранения, так как у больного уже имеется рубцовая ткань.
Повязки. Какими они могут быть?
Повязки накладываются с целью закрепления перевязочного материала на поврежденном участке либо для установления необходимого давления на определенную область для того, чтобы остановить кровотечение. Нередко повязки накладывают и для того, чтобы удержать в неподвижном состоянии ту или иную часть тела. В зависимости от того, какой именно материал используется для накладывания повязки, они могут быть как мягкими, так и жесткими.Существуют и другие виды повязок, а именно:
- укрепляющая повязка: используется при незначительных поверхностных повреждениях и предусматривает накладывание нескольких полосок параллельно друг другу либо крестообразно;
- косыночная повязка: накладывается преимущественно при оказании первой помощи, а также с целью создания покоя верхней конечности;
- клеевая повязка: используется при ранениях небольших размеров для укрепления на кожном покрове перевязочного материала;
- бинтовая повязка: используется особенно часто, так как является самой удобной. Такая повязка как прочно удерживает, так и оказывает равномерное давление на ткани тела;
- пращевидная повязка: состоит из полоски материи либо куска бинта, оба конца которого надрезаны в продольном направлении, однако прорези до середины не доходят. Без такой повязки никак не обойтись при ранении носа и нижней челюсти.
Правильно наложенная повязка в обязательном порядке должна полностью закрывать пораженный участок, при этом, не нарушая кровообращения и не сковывая движений пациента. При ее накладывании очень важно, чтобы больной находился в удобном для него положении.
Общая терапия
Общая терапия во всех случаях основывается на применении обезболивающих и дезинтоксикационных препаратов. Помимо этого усилия специалистов направлены на восстановление объема циркулирующей крови и стимуляцию гемопоэза (процесса кроветворения). Немаловажное значение имеет и противошоковая терапия. Особую роль отводят и укреплению защитных сил организма. Очень часто специалистами используется и физиотерапевтическое лечение, а именно ультрафиолетовое облучение, УВЧ-терапия, электрофорез с антисептическими препаратами и т. п.Уход за ранами со швами
Такие повреждения специалисты рекомендуют держать открытыми и ежедневно 2 – 3 раза обрабатывать их раствором бриллиантовой зелени. Такую обработку следует проводить до тех пор, пока швы не будут сняты. Мочить такие ранения категорически запрещено.Уход за гнойными ранами
Гнойные мокнущие ранения следует каждый день перевязывать. В тяжелых случаях перевязку следует проводить даже несколько раз в день по мере загрязнения и намокания повязки. Повязки лучше всего смачивать в растворе фурациллина и гипертонического раствора в соотношении 1:1. Данный раствор можно заменить водорастворимыми мазями типа левомиколя или левосина. Такие же раны рекомендуется также промывать 2 – 3 раза в день. Для их промывания можно использовать слабый раствор марганцовки. После процедуры просушиваем ранение стерильной салфеткой, после чего накладываем повязку. На открытый участок повреждения ни в коем случае не ставьте повязку с мазью Вишневского. Как только такое ранение начнет заживать, больше не мочите его и продолжайте делать перевязки 1 раз в 2 – 3 дня. В данный период для накладывания повязок следует использовать жирорастворимые мази. В любых сомнительных ситуациях в обязательном порядке получите консультацию хирурга либо дерматолога.Уход за поверхностными ранами
Первоначально такое ранение следует промыть 3 % раствором перекиси водорода, после чего тщательно просушите его стерильной салфеткой, а затем обработайте края зеленкой либо йодом и постарайтесь как можно лучше сблизить их узкими полосками лейкопластыря. Промежутки между полосками 2 – 3 раза в день смазываем зеленкой. Если ранение наблюдается на лице, тогда такую повязку следует держать 5 – 7 дней. На других участках тела она должна находиться 7 – 8 дней. Все это время мочить пораженный участок не рекомендуется, после снятия повязки его нужно держать открытым.Уход за ожоговыми ранами
При ожоговых ранениях больному необходимо наложить так называемую трехслойную повязку. Возьмите 3 кусочка марли либо бинта одинаковых размеров и наложите их один на другой. После этого приготовьте раствор фурацилина – 1 таблетка на 0,5 стакана воды и смочите в нем все 3 кусочка марли. Такую повязку следует прибинтовать. Она поможет пораженному участку быстрее подсохнуть, а, следовательно, и зажить. Чаще всего такая повязка «присыхает» к поврежденному участку. Самое главное не отрывать ее. Как только рана начнет заживать, повязка сама постепенно отойдет. Если же вы заметили, что она стала мокнуть, тогда замените ее другой такой же повязкой.Уход за послеоперационными ранами
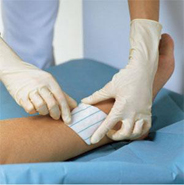 Послеоперационные поражения принято считать входными воротами для различного рода патогенных микроорганизмов. Учитывая данный факт, особое внимание следует уделить профилактике развития инфекции и ускорению регенерации тканей. В самую первую очередь следует обратить внимание на повязку. Ни в коем случае не давайте ей соскальзывать и открывать послеоперационный шов. Промокшую повязку следует заменить другой, изготовленной исключительно из стерильного перевязочного материала.
Послеоперационные поражения принято считать входными воротами для различного рода патогенных микроорганизмов. Учитывая данный факт, особое внимание следует уделить профилактике развития инфекции и ускорению регенерации тканей. В самую первую очередь следует обратить внимание на повязку. Ни в коем случае не давайте ей соскальзывать и открывать послеоперационный шов. Промокшую повязку следует заменить другой, изготовленной исключительно из стерильного перевязочного материала.Особое внимание следует обратить и на характер, а также количество отделяемого, которое вытекает по дренажным трубкам. Сразу же после оперативного вмешательства на область операционного ранения следует поместить резиновый пузырь со льдом либо мешок с песком. Держать пузырь или мешок следует 4 – 5 часов. Как тяжесть, так и холод помогут сдавить и сузить мелкие кровеносные сосуды, предотвращая скопление большого количества крови в данной области. Плюс ко всему холод поможет уменьшить силу проявления болевых ощущений. В случае нагноения таких ранений у пациента отмечается повышение температуры тела, покраснение кожных покровов, появление припухлости в области поражения и другие неприятные признаки.