- Что такое болезнь Крона?
- Причины возникновения болезни Крона
- Симптомы и признаки болезни Крона
- Диагностика болезни Крона
- Общий анализ крови при болезни Крона
- Биохимический анализ крови
- Лабораторные исследования при болезни Крона
- Анализ кала на скрытую кровь
- Копрограмма при болезни Крона
- Рентген при болезни Крона
- МРТ при болезни Крона
- Эндоскопия при болезни Крона
- Биопсия и гистология при болезни Крона
- Индекс активности болезни Крона
- Дифференциальная диагностика болезни Крона и язвенного колита
- Лечение болезни Крона
- Осложнения и последствия болезни Крона
- Болезнь Крона и беременность
- Профилактика болезни Крона
- Прогноз при болезни Крона
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
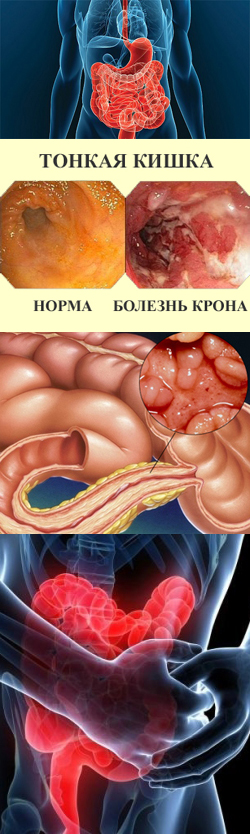
Что такое болезнь Крона?
 Болезнь крона – это хроническое неспецифическое воспалительное заболевание, поражающее желудочно-кишечный тракт (ЖКТ). Заболевание характеризуется прогрессирующим развитием воспалительного процесса, который затрагивает все слои пищеварительной трубки и приводит к образованию язв и рубцов в стенках полых органов (желудка, кишечника), что обуславливает появление клинических симптомов. На конечном этапе прогрессирования заболевания происходит диффузное (распространенное) изъязвление стенок пораженного участка ЖКТ, что может стать причиной развития грозных осложнений и даже смерти больного.
Болезнь крона – это хроническое неспецифическое воспалительное заболевание, поражающее желудочно-кишечный тракт (ЖКТ). Заболевание характеризуется прогрессирующим развитием воспалительного процесса, который затрагивает все слои пищеварительной трубки и приводит к образованию язв и рубцов в стенках полых органов (желудка, кишечника), что обуславливает появление клинических симптомов. На конечном этапе прогрессирования заболевания происходит диффузное (распространенное) изъязвление стенок пораженного участка ЖКТ, что может стать причиной развития грозных осложнений и даже смерти больного.С гистологической (тканевой) точки зрения вся пищеварительная трубка (за исключением ротовой полости) имеет схожее строение и состоит из слизистой оболочки (внутреннего слоя), мышечной оболочки (среднего слоя) и серозной оболочки (наружного слоя).
При болезни Крона происходит поражение:
- Слизистой оболочки. Слизистая оболочка выстилает изнутри все отделы ЖКТ. Основной ее функцией в верхних отделах пищеварительной трубки (в ротовой полости и в пищеводе) является участие в формировании пищевого комка и перемещение его в желудок. Слизистая оболочка желудка богата секреторными железами, которые вырабатывают желудочный сок и ряд других веществ, необходимых для переработки пищи. Слизистая оболочка кишечника ответственна за всасывание пищевых продуктов. Она представлена множеством микроворсинок, выступающих в просвет кишечника. Такое строение позволяет в несколько раз увеличить поверхность контакта с пищей, делая процесс всасывания более эффективным.
- Мышечного слоя. Данный слой представлен несколькими рядами мышечных волокон, расположенных кнаружи от слизистой оболочки. Синхронные и последовательные сокращения мышц обеспечивают продвижение пищевого комка в нужном направлении, а также способствуют более тщательной механической переработке пищи.
- Серозной оболочки. Представлена рыхлой соединительной тканью, которая окружает стенки пищеварительной трубки снаружи. В ней проходят кровеносные сосуды и нервные волокна, питающие и регулирующие активность конкретного отдела ЖКТ.
Формы болезни крона
Важным является тот факт, что в отличие от других воспалительных заболеваний ЖКТ болезнь Крона может затрагивать практически любой отдел пищеварительного тракта, при этом клинические проявления будут обусловлены локализацией и выраженностью воспалительного процесса. Характерным является сегментарный тип поражения, то есть воспалительный процесс обычно локализуется в одном из отделов пищеварительной трубки, в то время как другие отделы могут быть неповрежденными.При болезни Крона может поражаться:
- Ротовая полость. Является начальным отделом пищеварительного тракта. Ее поражение при болезни Крона встречается относительно редко (по сравнению с поражением других отделов ЖКТ) и может привести к нарушению процесса измельчения пищи, что станет причиной нарушения пищеварения. Поражение слизистой оболочки рта проявляется образованием мелких (до нескольких миллиметров в диаметре), болезненных язвочек беловатого цвета. Характерным для болезни Крона является частичное изъязвление слизистой оболочки, то есть очаги воспаления чередуются с непораженными участками, в результате чего слизистая приобретает характерный вид «булыжной мостовой». Важно отметить, что такой тип поражения характерен не только для ротовой полости, но и для всех отделов ЖКТ.
- Пищевод. Пищеводом называется мышечная трубка, которая обеспечивает перемещение пищи из ротовой полости в желудок. Данный процесс осуществляется благодаря последовательным сокращениям и расслаблениям мышечных волокон, находящихся в среднем (мышечном) слое стенки пищевода. Также обязательным условием является нормальное функционирование слизистой оболочки пищевода, клетки которой вырабатывают слизь и другие вещества. Учитывая вышесказанное, становится понятным, что первым и основным проявлением поражения пищевода при болезни Крона будет нарушение процесса проглатывания пищи.
- Желудок. Это полый орган, в структуре которого также различают три слоя (слизистый, мышечный и серозный). Основной функцией желудка является механическая переработка и депонирование пищи, которая из него малыми порциями поступает в тонкий кишечник. Также желудок выполняет определенную защитную функцию (кислый желудочный сок, выделяемый железами слизистой оболочки желудка, уничтожает большинство патогенных микроорганизмов, содержащихся в пище). Нарушение моторной и секреторной функций желудка может привести к нарушению пищеварения.
- Тонкий кишечник. Представляет собой отдел ЖКТ, располагающийся между желудком и толстой кишкой. В тонком отделе кишечника (состоящем из двенадцатиперстной, тощей и подвздошной кишок) происходит процесс переваривания и всасывания пищевых продуктов. Основным условием, необходимым для обеспечения нормального пищеварения является достаточное поступление пищеварительных ферментов (амилазы, липазы и других), которые вырабатываются в печени и поджелудочной железе и доставляются в начальный отдел тонкого кишечника по специальным протокам. Активная перистальтика (моторика) кишечника способствует перемешиванию пищи с пищеварительными ферментами, после чего питательные вещества всасываются в кровоток через слизистую оболочку. Ее повреждение при болезни Крона может стать причиной мальабсорбции (нарушения процесса всасывания питательных веществ), так как в результате прогрессирования воспалительного процесса будут разрушаться клетки, ответственные за транспортировку питательных веществ из просвета кишечника в кровоток. Распространение воспалительного процесса на мышечный слой тонкого кишечника может стать причиной нарушения перистальтики и пищеварения.
- Толстый кишечник. Располагается между тонким кишечником и анальным отверстием и состоит из слепой, ободочной, сигмовидной и прямой кишок. Толстый кишечник служит резервуаром для переработанных пищевых продуктов и местом всасывания воды. Кроме того, данный отдел пищеварительной трубки заселен большим количеством разнообразных бактерий, что не является отклонением от нормы. Повреждение толстого кишечника при болезни Крона может стать причиной кишечных кровотечений, а при поражении всех слоев кишечной стенки может произойти ее прободение и выход каловых масс и патогенных бактерий в брюшную полость, что приведет к развитию калового перитонита (воспаления брюшины).
- Анальное отверстие. Является конечным отделом пищеварительной трубки. Его поражение при болезни Крона характеризуется образованием язв, трещин и абсцессов (полостей, заполненных гноем).
В зависимости от характера воспалительного процесса выделяют:
- Воспалительно-инфильтрирующую (язвенную) форму – характеризуется преимущественным поражением слизистой оболочки пищеварительной трубки, что проявляется симптомами нарушения пищеварения.
- Фистулообразующую форму – характеризуется прободением кишечной стенки и образованием сообщений (фистул) между различными отделами кишечника либо между кишечником и другими органами, между кишечником и кожей.
- Стриктурообразующую форму – характеризуется прогрессирующим сужением (стриктурой) просвета пораженного участка кишечника в результате разрастания соединительной ткани в очаге воспаления.
Причины возникновения болезни Крона
 Несмотря на множество исследований в данной области, причины возникновения заболевания на сегодняшний день окончательно не установлены. Считается, что развитие болезни Крона происходит из-за сбоя в работе иммунной системы человека, в норме призванной защищать организм от воздействия чужеродных бактерий и других веществ. Если такой «чужой» агент проникает в ткани организма и контактирует с иммунными клетками (которые в большом количестве имеются в крови и во всех тканях организма), активируется целый ряд защитных механизмов, исходом чего является развитие воспалительного процесса в месте внедрения чужеродного агента и его уничтожение.
Несмотря на множество исследований в данной области, причины возникновения заболевания на сегодняшний день окончательно не установлены. Считается, что развитие болезни Крона происходит из-за сбоя в работе иммунной системы человека, в норме призванной защищать организм от воздействия чужеродных бактерий и других веществ. Если такой «чужой» агент проникает в ткани организма и контактирует с иммунными клетками (которые в большом количестве имеются в крови и во всех тканях организма), активируется целый ряд защитных механизмов, исходом чего является развитие воспалительного процесса в месте внедрения чужеродного агента и его уничтожение.Основными этапами развития иммунной реакции являются:
- Контакт чужеродного агента с клетками иммунной системы (лимфоцитами, гистиоцитами и другими).
- Перенос информации о чужеродном агенте к другим органам иммунной системы организма (к регионарным лимфатическим узлам, селезенке и вилочковой железе).
- Активация иммунокомпетентных клеток, которые мигрируют к очагу инфекции и выделяют в нем различные провоспалительные (то есть активирующие и поддерживающие воспалительный процесс) вещества (интерлейкины, интерфероны, фактор некроза опухолей и другие).
- Развитие воспалительного процесса и уничтожение чужеродного агента. Выделение провоспалительных медиаторов приводит к расширению кровеносных сосудов в очаге воспаления, что улучшает местный кровоток и обуславливает приток еще большего количества иммунокомпетентных клеток. Кроме того, под их действием иммунные клетки слизистой оболочки ЖКТ также начинают выделять провоспалительные вещества, что еще больше усиливает активность воспалительного процесса.
- Стихание воспалительного процесса. После уничтожения чужеродного агента происходит постепенное угасание воспалительных реакций (преимущественно благодаря активации противовоспалительных систем) и нормализация обмена веществ в вовлеченных тканях. Таким образом, после уничтожения чужеродного агента происходит восстановление нормального состояния организма и иммунной системы.
Так как активность провоспалительных систем чрезмерно выражена, а активность противовоспалительных систем угнетена, начавший развиваться воспалительный процесс будет непременно прогрессировать. Вначале это будет проявляться поверхностным изъязвлением слизистой оболочки пораженного отдела, однако вскоре в результате прогрессирования воспаления образуются более глубокие язвы, чередующиеся с участками неповрежденной ткани. Со временем очаг поражения будет проникать все глубже, приводя к повреждению и разрушению более глубоко расположенных тканей. В период временной ремиссии (стихания воспалительного процесса) поврежденные клетки будут замещаться рубцовой тканью, что в конечном итоге приведет к полной утрате функциональной активности пораженного участка ЖКТ.
Как уже говорилось, точной причины сбоя в работе иммунной системы, приводящего к развитию болезни Крона установить не удалось. Тем не менее, выявлен ряд предрасполагающих факторов, воздействие которых повышает риск возникновения данного заболевания.
В возникновении болезни Крона важную роль играют:
- Факторы окружающей среды. К факторам окружающей среды в данном случае относится употребление продуктов питания, которые могли бы вызвать аллергические или воспалительные заболевания слизистой оболочки ЖКТ. В частности, установлено, что риск возникновения болезни Крона значительно повышается при частом употреблении белков животного происхождения (мяса, рыбы, коровьего молока), продуктов, содержащих химические консерванты и красители, рафинированных продуктов. Также установлена взаимосвязь между уровнем экономического развития страны и заболеваемостью. В высокоразвитых странах (в Америке, в странах Европы) болезнь Крона встречается в несколько раз чаще, чем в развивающихся странах, что объясняется характером питания людей в больших городах и мегаполисах (городское население использует гораздо больше консервантов и других пищевых аллергенов, чем сельское).
- Инфекционные заболевания ЖКТ. Роль инфекционных агентов в развитии болезни Крона на сегодняшний день окончательно не установлена. Считается, что частые инфекционно-воспалительные заболевания кишечника (иерсиниозы, клостридиозы, корь, энтеровирусные инфекции и так далее) могут приводить к нарушению местных регуляторных иммунных механизмов, что в конечном итоге создает благоприятные условия для развития аутоиммунных воспалительных заболеваний.
- Курение. В табачном дыме содержится более 4000 различных веществ, каждое из которых, по сути, является аллергеном (то есть веществом, которое при попадании в организм способно вызывать развитие аллергических иммуновоспалительных реакций). При длительном использовании сигарет и других табачных изделий такая постоянная «стимуляция» иммунной системы может привести к сбоям в ее работе, что значительно повышает риск развития аллергических и аутоиммунных заболеваний. Научно доказано, что курение повышает риск развития болезни Крона почти в 8 раз.
- Генетическая предрасположенность. Многочисленными эпидемиологическими исследованиями было установлено, что предрасположенность к болезни Крона может передаваться по наследству. Это также подтверждается наличием семейных форм заболевания, где его встречаемость среди членов одной семьи может достигать 70 и более процентов. С помощью генетических исследований удалось установить, что важную роль в развитии воспалительных заболеваний кишечника играет так называемый главный комплекс гистосовместимости. Данным термином обозначается набор генов, которые кодируют образование особых белковых комплексов на мембранах клеток человеческого организма. Эти белки обладают способностью распознавать проникшие в организм чужеродные агенты и стимулировать начало развития воспалительных и иммунных реакций. Нарушение функционирования генов, кодирующих образование данных белков, считается одним из основных предрасполагающих (но не определяющих) факторов в развитии болезни Крона (то есть одного лишь наличия у человека дефектных генов не достаточно для развития заболевания).
- Другие факторы риска. По данным различных исследований, способствовать развитию заболевания может частое применение некоторых медикаментов (антибиотиков, противозачаточных таблеток), частые переливания эритроцитов (красных клеток крови) и других препаратов крови. Точный механизм, посредством которого данные факторы влияют на развитие болезни Крона, не установлен.
Симптомы и признаки болезни Крона
 Клинические проявления болезни крона могут быть весьма разнообразными, что зависит от стадии заболевания и локализации воспалительного процесса. На первый план всегда выходят симптомы поражения желудочно-кишечного тракта, однако нарушение в работе иммунной системы может стать причиной вовлечения в патологический процесс других органов и систем, что приведет к возникновению характерных клинических проявлений.
Клинические проявления болезни крона могут быть весьма разнообразными, что зависит от стадии заболевания и локализации воспалительного процесса. На первый план всегда выходят симптомы поражения желудочно-кишечного тракта, однако нарушение в работе иммунной системы может стать причиной вовлечения в патологический процесс других органов и систем, что приведет к возникновению характерных клинических проявлений.Симптомами болезни Крона являются:
- тошнота;
- боль в животе;
- внекишечные проявления.
Кровотечение из кишечника при болезни Крона
Данный симптом встречается более чем у 95% пациентов, у которых воспалительный процесс локализуется в области толстого или тонкого кишечника. Появление крови в кале объясняется прогрессированием язвенного процесса, который распространяется на более глубокие слои кишечной стенки и приводит к повреждению кровеносных сосудов.Количество и характер выделяющейся с калом крови варьирует в зависимости от площади, глубины и уровня поражения кишечной стенки.
Выделяемая с калом кровь может быть:
- Ярко-красной. В данном случае кровотечение произошло на уровне конечных отделов толстого кишечника или прямой кишки. Находящиеся здесь каловые массы практически полностью оформлены, поэтому при повреждении кровеносного сосуда кровь не смешивается с ними, а располагается на поверхности.
- Темно-красной. В данном случае кровотечение располагается в начальных отделах толстого кишечника, где еще происходит процесс формирования каловых масс. Если кровь попадает в кишечник на этом уровне, она перемешивается с формирующимся калом, что приводит к изменению его цвета.
- Черной с неприятным запахом. В данном случае кровотечение имеет место в начальных отделах тонкого кишечника, где в нормальных условиях происходят процессы переваривания и всасывания пищи. Под действием пищеварительных ферментов клетки крови разрушаются, а их содержимое перемешивается с остатками пищевых продуктов, что и обуславливает изменение цвета каловых масс.
Важно помнить, что в нормальных условиях крови в кале быть не должно вообще, поэтому при обнаружении даже небольших кровянистых выделений из анального прохода следует немедленно обратиться к врачу.
Понос при болезни Крона
Понос (диарея) встречается более чем у половины пациентов с болезнью Крона. Причиной этого является прогрессирование воспалительного процесса в стенке кишечника. Выделяющиеся при этом в очаге воспаления биологически-активные вещества оказывают раздражающее действие на рецепторы (нервные окончания) кишечной стенки, что, в свою очередь, стимулирует кишечную перистальтику. В результате этого скорость прохождения пищи по пищеварительной трубке увеличивается, а качество ее переваривания и всасывания снижается, что и приводит к появлению поноса.Частота стула у таких больных может колебаться от 2 – 5 до 10 и более раз в сутки. В перерывах между дефекацией могут возникать тенезмы – сильные и болезненные позывы к дефекации, сопровождающиеся выделением небольшого количества слизи и крови и практически полным отсутствием каловых масс.
Запоры при болезни Крона
Запор является более редким симптомом, чем понос и встречается примерно у 20% пациентов (в некоторых случаях может наблюдаться чередование данных симптомов). Возникновение запоров также объясняется раздражением нервных окончаний кишечной стенки, что рефлекторно приводит к спазму (выраженному сокращению) вышерасположенного отдела кишечной трубки. Каловые массы скапливаются перед спазмированным участком, переполняя и растягивая кишечные петли. Это стимулирует кишечную перистальтику, которая может быть заметна невооруженным глазом либо определена при пальпации (ощупывании) живота. Пациенты при этом могут жаловаться на приступообразные боли, возникновение или усиление которых соответствует очередной перистальтической волне. Запоры также сопровождаются частыми и болезненными тенезмами.Острое нарушение кишечной проходимости может стать причиной развития грозных осложнений, поэтому требует срочной медицинской помощи.
Тошнота при болезни Крона
Тошнота может возникать при развитии воспалительного процесса в области желудка или кишечника. В данном случае нарушается процесс механической и ферментативной переработки пищи, а также замедляется ее всасывание. Кроме того, спровоцировать приступ тошноты и рвоты может повреждение кровеносного сосуда и попадание большого количества крови в просвет кишечника. Все это приводит к переполнению кишечных петель и запускает определенные рефлекторные механизмы, суть которых заключается в повышении тонуса петель тонкого кишечника и одновременном снижении тонуса желудка. Также может наблюдаться появление антиперистальтических волн, которые способствуют продвижению кишечного содержимого в обратном направлении (то есть в желудок).Во время приступа рвоты происходит резкое сокращение дыхательных мышц и мышц брюшной стенки и одновременное расслабление нижнего пищеводного сфинктера (в норме препятствующего выходу пищи из желудка в пищевод), в результате чего содержимое желудка выделяется наружу. Сразу стоит отметить, что рвота при болезни Крона встречается редко и обычно является следствием нарушения режима питания.
Боль в животе
Боли при болезни Крона носят приступообразный характер, могут быть колющими или тянущими. Интенсивность боли варьирует от слабой до нестерпимой (может быть признаком прободения кишечной стенки), а локализация обусловлена уровнем поражения пищеварительной трубки.При болезни Крона боль может локализоваться:
- В верхних отделах живота – при поражении желудка.
- В области пупка – при поражении тонкого кишечника.
- В правом нижнем углу – при поражении места перехода тонкого кишечника в толстый.
- В нижних отделах живота – при поражении толстого кишечника.
Внекишечные проявления болезни Крона
Внекишечные проявления обычно являются следствием прогрессирования воспалительного и аутоиммунного процесса, приводящего к изменению реактивности всего организма.Болезнь Крона может проявляться:
- Повышением температуры. Повышение температуры тела до 37 – 39 градусов наблюдается у большинства больных во время обострения заболевания. Причиной этого является повышенная активность иммунной системы, а также прогрессирование воспалительного процесса в кишечнике. Выделяющиеся при этом биологически активные вещества (серотонин, гистамин, фактор некроза опухолей и другие) приводят к повышению температуры тела.
- Поражением суставов. Поражение суставов при болезни Крона также связано с повышенной активностью иммунной системы. Дело в том, что при любом аутоиммунном заболевании в кровоток выделяются специфические антитела и иммунные комплексы, которые могут откладываться в различных тканях организма. Их отложение в суставах приводит к воспалению синовиальных оболочек суставов, расширению кровеносных сосудов и пропотеванию жидкости в суставную полость, что приводит к усилению болей и ограничению подвижности в суставе. Для болезни Крона характерно одновременное поражение многих суставов организма (вначале мелких, затем более крупных).
- Поражением кожи. Поражение кожи возникает в результате патологической активности иммунных клеток против тканей кожного покрова и может располагаться в любой области тела. Это может проявляться различными высыпаниями, дерматитом (воспалением глубоких слоев кожи), изъязвлением кожных покровов, аллергическими реакциями (крапивницей) и так далее. Пациент обычно жалуется на болевые ощущения (боли могут быть острыми, жгучими), зуд, отечность и припухлость тканей в области поражения.
- Поражением глаз. При болезни Крона могут воспаляться структуры глаза, что также обусловлено образованием специфических антител. У таких пациентов может диагностироваться ирит (воспаление радужной оболочки), циклит (воспаление ресничного тела), хориоидит (воспаление задних отделов сосудистой оболочки глаза) или кератит (воспаление роговицы). При отсутствии лечения воспалительный процесс может прогрессировать, что часто приводит к повреждению сетчатки глаза и нарушению зрения.
- Поражением печени. Желчекаменная болезнь (характеризующаяся образованием камней в желчевыводящих протоках) встречается у большинства больных при поражении тонкого кишечника. Объясняется это нарушением процесса всасывания различных пищевых продуктов, в том числе желчных кислот. В нормальных условиях желчные кислоты формируются в печени из холестерина, выделяются в кишечник в составе желчи, после чего реабсорбируются (вновь захватываются клетками слизистой оболочки) и вновь включаются в состав желчи. При болезни Крона реабсорбция желчных кислот в кишечнике замедляется, в результате чего нарушается процесс образования желчи (изменяются ее химические свойства), что и является причиной образования камней.
- Поражение почек. Мочекаменная болезнь (характеризующаяся образованием камней в почках и мочевыводящих путях) также встречается у многих пациентов. Объясняется это усиленным всасыванием в кишечнике оксалатов, которые способны связываться с различными микроэлементами (кальцием, магнием, железом) и выпадать в осадок, то есть формировать камни. Оксалаты – это производные щавелевой кислоты, содержащиеся во многих продуктах питания (в чае, кофе, шпинате, петрушке, свекле и других). В нормальных условиях при поступлении в кишечник оксалаты связываются с кальцием и выводятся с калом. Однако при болезни Крона концентрация свободного кальция кишечном содержимом снижается (он связывается с жирными кислотами, всасывание которых при данном заболевании нарушено), вследствие чего оксалаты поступают в кровоток в больших количествах. Выделяются они из организма преимущественно с мочой, где и происходит процесс камнеобразования.
- Анемией. Анемией называется патологическое состояние, при котором отмечается снижение концентрации эритроцитов (красных клеток крови) менее 3,5 х 1012/л и гемоглобина (дыхательного пигмента, находящегося в эритроцитах и ответственного за транспортировку кислорода в организме) менее 120 г/л. Причиной этого является хроническая кровопотеря, развивающаяся при повреждении кровеносных сосудов кишечных стенок. При повреждении крупных сосудов и массивном кровотечении анемия не развивается, так как яркие клинические проявления (выделение большого количества крови с калом) позволяют быстро поставить диагноз и провести лечение. При повреждении мелких кровеносных сосудов кишечные кровотечения могут быть незаметны невооруженным глазом и продолжаться в течение нескольких недель или даже месяцев. Активирующиеся при этом компенсаторные механизмы (увеличение скорости образования эритроцитов в красном костном мозге) рано или поздно истощаются, что приводит к появлению симптомов анемии (бледности кожных покровов, общей слабости и повышенной утомляемости, замедлению роста и развития ребенка и так далее). Другой причиной развития анемии может быть нарушение всасывания различных веществ (железа, витамина В12 и фолиевой кислоты), необходимых для обеспечения нормального процесса роста и развития эритроцитов в красном костном мозге.
- Снижением массы тела. У большинства пациентов в период обострения заболевания отмечается прогрессирующее снижение веса (до 10 – 15% от исходной массы тела в месяц). Объясняется это нарушением всасывания питательных продуктов в кишечнике, в результате чего для поддержания функций жизненно важных органов организм начинает мобилизовать («переваривать») собственные запасы (подкожно-жировую клетчатку, скелетные мышцы). Другой причиной снижения массы тела может быть анемия (из-за недостаточного количества эритроцитов и гемоглобина нарушается процесс доставки кислорода к различным тканям, что приводит к нарушению обменных процессов и замедлению их роста). Это особенно важно у детей и подростков, ткани которых чрезвычайно чувствительны к гипоксии (недостатку кислорода в крови).
Диагностика болезни Крона
 Выставить правильный диагноз иногда бывает довольно сложно ввиду неспецифичности и разнообразности клинических проявлений заболевания, поэтому почти всегда врачи назначают целый комплекс дополнительных лабораторных и инструментальных исследований.
Выставить правильный диагноз иногда бывает довольно сложно ввиду неспецифичности и разнообразности клинических проявлений заболевания, поэтому почти всегда врачи назначают целый комплекс дополнительных лабораторных и инструментальных исследований.В диагностике болезни Кона важную роль играют:
- общий анализ крови (ОАК);
- биохимический анализ крови;
- лабораторные исследования;
- анализ кала на скрытую кровь;
- копрограмма;
- рентгенологическое исследование;
- магнитно-резонансная томография;
- биопсия и гистологическое исследование;
- индекс активности болезни Крона.
Общий анализ крови при болезни Крона
ОАК не является специфическим анализом, позволяющим подтвердить или опровергнуть диагноз. Однако развивающийся при болезни Крона местный воспалительный процесс и его осложнения всегда обуславливают изменение состава периферической крови, что имеет определенную диагностическую ценность.Общий анализ крови при болезни Крона может выявить:
- лейкоцитоз;
- анемию;
- уменьшение гематокрита;
- повышение скорости оседания эритроцитов (СОЭ).
Данным термином обозначается повышение концентрации общего количества лейкоцитов (клеток иммунной системы) более 9,0 х 109/л. В обычных условиях повышение количества лейкоцитов отмечается при наличии местных или системных инфекционных заболеваний (то есть лейкоциты вырабатываются в ответ на проникновение в организм инфекции). Причиной же лейкоцитоза при болезни Крона является прогрессирование воспалительного процесса на уровне кишечника, а также повышенная активность иммунной системы, что проявляется ускоренным образованием данных клеток. Наличие инфекционного процесса в организме при этом не обязательно.
Анемия
Характеризуется снижением количества эритроцитов и гемоглобина. Причины и механизмы ее развития были описаны ранее.
Уменьшение гематокрита
Гематокрит – лабораторный показатель, отображающий процентное соотношение между клеточными элементами и общим объемом исследуемой крови. В норме гематокрит у мужчин находится в пределах от 42 до 50%, а у женщин – от 38 до 47%. В результате развивающейся при болезни Крона анемии количество клеточных элементов крови будет уменьшаться, что приведет к снижению гематокрита.
Повышение скорости оседания эритроцитов
Этот лабораторный показатель отображает время, в течение которого эритроциты в помещенной в пробирку крови осядут на ее дно. Скорость данного процесса определяется количеством эритроцитов во взятой крови, а также наличием в ней дополнительных веществ. Дело в том, что все клетки крови, а также стенки кровеносных сосудов несут на себе определенный отрицательный заряд. Благодаря этому они отталкиваются друг от друга, что обеспечивает поддержание их во взвешенном состоянии. Чем больше клеток находится в исследуемой пробе крови, тем сильнее они отталкиваются друг от друга и тем медленнее будут оседать на дно пробирки. В результате развивающейся при болезни Крона анемии количество эритроцитов в получаемой при анализе крови снижается и их отталкивающая сила уменьшается, что приводит к ускорению СОЭ.
Другой причиной увеличения СОЭ может быть прогрессирование воспалительного процесса в кишечнике и в других тканях, что сопровождается усиленным образованием и выделением в кровь так называемых белков острой фазы воспаления (фибриногена, С-реактивного белка и других). Данные вещества способствуют склеиванию эритроцитов между собой, что уменьшает время, необходимое для их оседания на дно пробирки.
Биохимический анализ крови
Биохимическое исследование в период ремиссии заболевания малоинформативно. В период обострения оно выявляет повышение концентрации белков острой фазы воспаления в крови. Это не является специфическим признаком болезни крона (то есть белки острой фазы могут повышаться при любом другом воспалительном заболевании), однако в совокупности с другими диагностическими методами позволяет оценивать степень активности воспалительного процесса, что, в конечном итоге, определяет прогноз заболевания.С-реактивный белок | до 5 мг в 1 литре крови |
А-1 антитрипсин | 900 – 2000 мг/л |
Фибриноген | 2 – 4 г/л |
Церулоплазмин | 150 – 600 мг/л |
Лактоферрин | 190 – 750 нанограмм в 1 миллилитре крови |
Гаптоглобин | 800 – 2700 мг/л |
Лабораторные исследования при болезни Крона
В данную группу входит ряд серологических тестов, суть которых заключается в выявлении и выделении из крови специфических антител, которые поражают определенные клеточные структуры. Основным серологическим признаком болезни Крона является выделение из крови антител к дрожжам сахаромицетам (ASCA), что наблюдается более чем у половины больных. Стоит отметить, что данный тест не является специфичным (то есть указанные антитела могут выделяться из крови здоровых людей, а также могут отсутствовать в крови пациентов с болезнью Крона), поэтому постановка диагноза на основании одного лишь серологического исследования недопустима.Анализ кала на скрытую кровь
Скрытым называется кишечное кровотечение, которое невозможно обнаружит невооруженным глазом (количество крови в кале настолько мало, что не изменит его цвет). В нормальных условиях с калом может выделяться не более 1 – 2 миллилитров крови в день. Выделение 50 и более миллилитров уже может быть выявлено при лабораторных исследованиях.Суть метода заключается в следующем - на предметное стекло наноситься тонкий мазок каловых масс, который обрабатывается специальным реактивом (например, бензидином и перекисью водорода). При наличии в кале гемоглобина (то есть крови) бензидин вступает в реакцию с перекисью водорода, что приводит к окрашиванию исследуемого материала в зеленый или синий цвет.
Перед выполнением теста следует воздержаться от приема мясных и рыбных блюд, так как содержащийся в мышечных волокнах миоглобин может стать причиной ложноположительной реакции. Также во избежание ложных результатов теста следует исключить прием железосодержащих продуктов (яблок, фасоли, лука) и медикаментов.
Копрограмма при болезни Крона
Данное исследование подразумевает макроскопическое и микроскопическое исследование каловых масс с целью выявления различных отклонений от нормы.При болезни Крона может отмечаться:
- Изменение цвета кала. Цвет кала может изменяться при наличии кишечных кровотечений (как было сказано ранее, характер изменения цвета каловых масс зависит от уровня кровотечения).
- Наличие непереваренных пищевых продуктов. В результате нарушения процессов пищеварения и всасывания при микроскопическом исследовании каловых масс можно выявить мышечные волокна, клетчатку, жирные кислоты в больших количествах и так далее. В нормальных условиях данные продукты также могут выделяться с калом, однако в крайне малых количествах.
- Увеличение количества лейкоцитов в кале. В результате прогрессирования воспалительного процесса в стенке кишечника множество лейкоцитов выходит из кровеносного русла в ткань слизистой оболочки. При ее отторжении (что является нормальным физиологическим процессом) лейкоциты выделяются с калом в больших количествах, что можно выявить с помощью микроскопического исследования.
- Появление в кале патогенных микроорганизмов. С помощью микроскопического и бактериологического исследований можно выявить наличие бактерий (клостридий, иерсиний), простейших (амеб), яиц гельминтов (глистов) и других микроорганизмов, которые могли бы стать причиной воспаления слизистой оболочки кишечника.
Рентген при болезни Крона
Обзорная рентгенограмма органов брюшной полости (а при необходимости и других участков тела) назначается всем пациентам при подозрении на болезнь Крона. Подтвердить или опровергнуть наличие заболевания данное исследование не может, однако с его помощью могут быть выявлены характерные для болезни Крона осложнения.Довольно часто перед исследованием пациенту дают выпить стакан с бариевой взвесью (абсолютным противопоказанием для этого является подозрение на прободение стенки желудка или кишечника). Барий является рентгеноконтрастным веществом. Он обволакивает слизистую оболочку ЖКТ, что позволяет получить более четкие данные при рентгенографии.
Обзорная рентгенография брюшной полости может выявить:
- Сегментарное поражение. Зона воспаления ограничена одним участком пищеварительной трубки, в то время как остальные его отделы не затронуты.
- Деформацию кишечной стенки. В зоне воспаления слизистая оболочка повреждена, контур ее неровный. Характерным является чередование углублений (соответствующих участкам язв) и возвышенностей (соответствующих участкам непораженной слизистой оболочки).
- Стеноз. Патологическое сужение пораженного участка кишечника может определяться в виде тонкого тяжа или шнура, проходимость бария по которому значительно снижена или вовсе отсутствует.
- Пневматоз кишечника. Патологическое состояние, при котором скапливающиеся в просвете кишечника газы проникают через слизистую оболочку в стенку кишки и задерживаются там, приводя к образованию полостей (кист). Причиной пневматоза при болезни Крона может быть нарушение проходимости толстого кишечника, что приведет к скапливанию каловых масс и газов в петлях кишечника, расположенных перед поврежденным участком.
- Признаки остеопении (размягчения костной ткани). Данный процесс развивается из-за нарушения всасывания кальция, необходимого для нормального роста и развития костей. Также при развитии гипокальциемии (снижения концентрации кальция в крови) активируются компенсаторные механизмы, которые способствуют вымыванию данного микроэлемента из костей. На рентгенограмме остеопения проявляется уменьшением плотности костной ткани, могут отмечаться патологические искривления и переломы костей.
- Камни в печени и почках. Образующиеся при болезни Крона оксалатные камни являются рентгеноконтрастными, то есть могут быть выявлены с помощью рентгеновских лучей. Тем не менее, информативность данного исследования ограничена (позволяет выявить лишь относительно большие камни в желчевыводящих и мочевыводящих путях).
- Воспаление суставов. Характеризуется отечностью околосуставных тканей и сужение межсуставной щели (из-за разрушения межсуставных хрящей суставные поверхности костей сближаются друг с другом). На поздних стадиях также может отмечаться остеопения суставных поверхностей костей.
МРТ при болезни Крона
Метод основан на явлении ядерно-магнитного резонанса - при помещении живых клеток в сильное электромагнитное поле ядра их атомов начинают излучать определенный вид энергии, которая регистрируется специальными датчиками и после компьютерной обработки представляется в виде изображения исследуемого органа или ткани. Данное исследование позволяет более точно и детально изучить пораженные участки, оценить характер и выраженность воспалительных и дистрофических изменений, определить количество и размеры печеночных и почечных камней (вплоть до нескольких миллиметров).Одним из преимуществ метода является полное отсутствие лучевой нагрузки (в отличие от рентгенологических методов исследования, во время которых пациент получает определенную дозу радиации). К недостаткам можно отнести дороговизну исследования.
Эндоскопия при болезни Крона
Является золотым стандартом в диагностике воспалительных заболеваний кишечника. Суть данного метода заключается во введении в кишечник через анальное отверстие (ирригоскопия, колоноскопия) или ротовую полость (фиброгастродуоденоскопия) длинной трубки, на конце которой располагается видеокамера. Изображение с нее передается на монитор в режиме онлайн, что позволяет врачу, в буквальном смысле, исследовать каждый сантиметр слизистой оболочки ЖКТ.Эндоскопическими признаками болезни Крона являются:
- Эрозии. Небольшие круглые язвочки, окруженные разрастаниями соединительной (рубцовой) ткани и четко отграниченные от непораженных участков.
- Язвы. Глубокие продольные (щелевидные) дефекты в слизистой, мышечной и серозной оболочке, которые исчерчивают поверхность кишечной стенки вдоль и поперек, чередуясь при этом с участками неповрежденных тканей.
- Отек. Развивается в области неповрежденной слизистой оболочки (между язвами), что придает внутренней поверхности кишечной стенки характерный вид «булыжной мостовой».
- Рубцы. Соединительнотканные спайки, которые стягивают кишечные стенки между собой и сужают просвет пищеварительной трубки.
- Свищи. Патологические каналы, образующиеся в результате разрушения кишечной стенки воспалительным процессом. Соединяют полость кишечника с другим полым органом (соседней кишечной петлей, мочевым пузырем) или с внешней средой (при распространении воспалительного процесса на брюшную стенку и далее на кожные покровы).
Биопсия и гистология при болезни Крона
Биопсией называется прижизненное удаление участка ткани (при болезни Крона речь идет об удалении кусочка слизистой оболочки кишечной стенки в зоне воспаления). Полученный материал (биоптат) отправляется в лабораторию, где его окрашивают специальными красителями и исследуют гистологическую (тканевую и клеточную) структуру.Такое исследование позволяет подтвердить или опровергнуть диагноз. В биоптатах, полученных от пациентов с болезнью Крона, выявляется выраженная лейкоцитарная инфильтрация (то есть в тканях обнаруживается скопление большого количества лейкоцитов), разрастание соединительнотканных гранулем, отек и деформация клеток слизистого и мышечного слоев.
Индекс активности болезни Крона
Суть данного исследования заключается в оценке клинических проявлений заболевания. Пациент в течение 7 дней должен отслеживать и записывать характер и частоту появления определенных симптомов, после чего сообщать о них лечащему врачу.Для определения степени активности болезни Крона оценивается:
- Частота поноса в течение последних 7 дней.
- Применение лекарств для лечения поноса.
- Выраженность болей в животе за последние 7 дней.
- Общее состояние пациента за последние 7 дней.
- Количество приступов лихорадки (повышения температуры тела более 37,5 градусов) за последние 7 дней.
- Наличие кишечных свищей и воспалительных осложнений со стороны суставов, структур глаза, кожных покровов, слизистой оболочки полости рта.
- Напряженность мышц живота, определяемая врачом во время обследования больного.
- Гематокрит.
- Масса тела пациента.
В зависимости от количества набранных балов определяют:
- Неактивную стадию болезни Крона (ремиссию) – менее 150 баллов.
- Низкую (легкую) степень активности – 150 – 300 баллов.
- Умеренную (среднюю) степень активности – 301 – 450 баллов.
- Высокую (тяжелую) степень активности – 451 и более баллов.
Дифференциальная диагностика болезни Крона и язвенного колита
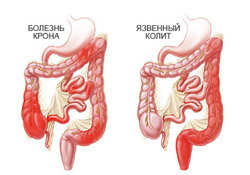 Неспецифический язвенный колит (НЯК) также относится к хроническим воспалительным заболеваниям кишечника, развивающимся в результате нарушения активности иммунной системы и характеризующимся поражением слизистой оболочки желудочно-кишечного тракта. Причины и механизмы возникновения, а также клинические и лабораторные проявления этих двух заболеваний схожи, что часто является причиной серьезных диагностических и лечебных трудностей. Вот почему крайне важно вовремя распознать неспецифические воспалительные заболевания кишечника и отличить их друг от друга.
Неспецифический язвенный колит (НЯК) также относится к хроническим воспалительным заболеваниям кишечника, развивающимся в результате нарушения активности иммунной системы и характеризующимся поражением слизистой оболочки желудочно-кишечного тракта. Причины и механизмы возникновения, а также клинические и лабораторные проявления этих двух заболеваний схожи, что часто является причиной серьезных диагностических и лечебных трудностей. Вот почему крайне важно вовремя распознать неспецифические воспалительные заболевания кишечника и отличить их друг от друга.Характер поражения ЖКТ |
|
|
Образование свищей и фистул | Характерно. | Не встречается. |
Образование стриктур | Характерно. | Не встречается. |
Поражение перианальной области (трещины, изъязвления) | Характерно. | Не встречается. |
Лабораторная диагностика | В крови выявляются антитела к дрожжам сахаромицетам (ASCA) | В крови могут выявляться антинейтрофильные антитела (pANCA) |
Эндоскопическое исследование |
| Воспалительный процесс распространяется диффузно, поражая всю поверхность толстого кишечника. |
Отзывы