Заболевания глаз
-
 Астигматизм. Виды, лечение
Астигматизм – заболевание глаза, при котором поражаются (деформируются) структуры, ответственные за преломление...
Астигматизм. Виды, лечение
Астигматизм – заболевание глаза, при котором поражаются (деформируются) структуры, ответственные за преломление...
-
 Глаукома. Диагностика, лечение
Диагностировать открытоугольную глаукому на ранних стадиях развития довольно сложно (это возможно лишь...
Глаукома. Диагностика, лечение
Диагностировать открытоугольную глаукому на ранних стадиях развития довольно сложно (это возможно лишь...
-
 Глаукома. Причины и симптомы
Глаукома – это хроническое заболевание глаза, характеризующееся стойким повышением внутриглазного давления....
Глаукома. Причины и симптомы
Глаукома – это хроническое заболевание глаза, характеризующееся стойким повышением внутриглазного давления....
-
 Дакриоцистит
Что такое дакриоцистит? Дакриоцистит – воспаление слезного мешка. Этот мешок расположен вблизи от внутреннего...
Дакриоцистит
Что такое дакриоцистит? Дакриоцистит – воспаление слезного мешка. Этот мешок расположен вблизи от внутреннего...
-
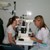 Диагностика, эффективное...
Диагностика глазных болезней. Какие симптомы болезней глаз помогают правильно установить причины патологииПризнаки...
Диагностика, эффективное...
Диагностика глазных болезней. Какие симптомы болезней глаз помогают правильно установить причины патологииПризнаки...
-
 Заболевания глаз. Часть 1
Глаз – один из самых сложных по своему строению органов человеческого тела. Он включает в себя целый...
Заболевания глаз. Часть 1
Глаз – один из самых сложных по своему строению органов человеческого тела. Он включает в себя целый...
-
 Заболевания глаз. Часть 2
Заболевания роговицы глаза
Заболевания глаз. Часть 2
Заболевания роговицы глаза
Кератит
Кератитом называется воспаление роговицы глаза. Эта патология... -
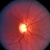 Заболевания глаз. Часть 3
Заболевания зрительного нерва
Заболевания глаз. Часть 3
Заболевания зрительного нерва
Неврит
Ретробульбарный неврит – это воспаление зрительного нерва, при... -
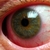 Иридоциклит (передний...
ВведениеИридоциклитом (или передним увеитом) называют сочетанное поражение воспалительным процессом радужной...
Иридоциклит (передний...
ВведениеИридоциклитом (или передним увеитом) называют сочетанное поражение воспалительным процессом радужной...
-
 Какие глазные болезни...
На сегодняшний день наиболее популярной в официальной медицине является морфологическая классификация...
Какие глазные болезни...
На сегодняшний день наиболее популярной в официальной медицине является морфологическая классификация...
-
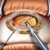 Катаракта – консервативное...
Лечение катаракты
Катаракта – консервативное...
Лечение катаракты
Общие принципы терапии
В настоящее время существует два вида лечения катаракты –... -
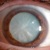 Катаракта – причины,...
Катаракта представляет собой глазное заболевание, при котором происходит помутнение одной из структурных...
Катаракта – причины,...
Катаракта представляет собой глазное заболевание, при котором происходит помутнение одной из структурных...
-
 Кератоконус - причины,...
ВведениеКератоконус – тяжелое, прогрессирующее в течение нескольких лет, дегенеративное заболевание роговицы...
Кератоконус - причины,...
ВведениеКератоконус – тяжелое, прогрессирующее в течение нескольких лет, дегенеративное заболевание роговицы...
-
 Коньюктивит - лечение
Коньюктивит – это воспаление слизистой оболочки глаза, спровоцированное различными патогенными факторами....
Коньюктивит - лечение
Коньюктивит – это воспаление слизистой оболочки глаза, спровоцированное различными патогенными факторами....
-
 Коньюктивит у детей
Коньюктивит представляет собой воспаление слизистой оболочки глаза, вызванное различными причинами. В...
Коньюктивит у детей
Коньюктивит представляет собой воспаление слизистой оболочки глаза, вызванное различными причинами. В...
-
 Отслоение сетчатки -...
ВведениеСетчатка глаза выстилает глазное яблоко изнутри и является самой тонкой составляющей глаза. Она...
Отслоение сетчатки -...
ВведениеСетчатка глаза выстилает глазное яблоко изнутри и является самой тонкой составляющей глаза. Она...
-
 Причины и механизмы развития...
Офтальмология – наука, изучающая глазные болезниОфтальмология представляет собой отрасль медицины, изучающую...
Причины и механизмы развития...
Офтальмология – наука, изучающая глазные болезниОфтальмология представляет собой отрасль медицины, изучающую...

- Классификация
- Причины
- Симптомы различных видов коньюктивита
- Температура при коньюктивите
- Коньюктивит – фото
- Какие исследования может назначить врач при коньюктивите?
- К какому врачу обращаться при коньюктивите?
- Общие принципы лечения всех видов коньюктивита
- Принципы лечения в домашних условиях
- Препараты (лекарства) для лечения коньюктивита
- Народные средства лечения
- Каково восстановительное лечение после коньюктивита
Классификация
Вообще, термин «коньюктивит» не является названием заболевания, а отражает только локализацию воспалительного процесса – слизистую оболочку глаза. Для того чтобы получить полное название заболевания, необходимо к термину «коньюктивит» добавить обозначение причинного фактора или указать характер воспалительного процесса, например, «бактериальный коньюктивит» или «хронический коньюктивит» и т.д. Полное название заболевания, в которое включено обозначение причины воспаления или его характер, используется врачами в медицинской документации. Характер и причину воспаления конъюнктивы всегда следует выяснять, поскольку от этого зависит правильное и эффективное лечение.
В настоящее время существует целый ряд классификаций коньюктивита, каждая из которых отражает какой-либо значимый фактор, касающийся причины или характера воспаления слизистой оболочки глаза.
В зависимости от причины, спровоцировавшей воспаление слизистой оболочки глаза, коньюктивиты подразделяются на следующие виды:
- Бактериальный коньюктивит провоцируется различными патогенными или условно-патогенными бактериями, такими как, стрептококки, пневмококки, стафилококки, гонококки, палочка дифтерии, синегнойная палочка и т.д.;
- Хламидийный коньюктивит (трахома) провоцируется попаданием хламидий в глаза;
- Ангулярный коньюктивит (уголковый) провоцируется диплобациллой Моракса – Аксенфельда и характеризуется хроническим течением;
- Вирусный коньюктивит, провоцируемый различными вирусами, такими как, аденовирусы, герпес-вирусы и др.;
- Грибковый коньюктивит провоцируется различными патогенными грибками и является частным проявлением системной инфекций, такой как, актиномикоз, аспергиллёз, кандидомикоз, спиротрихелёз;
- Аллергический коньюктивит развивается под влиянием какого-либо аллергена или фактора, раздражающего слизистую оболочку глаза (например, пыль, шерсть, лаки, краски и т.д.);
- Дистрофический коньюктивит развивается под влиянием различных веществ, вызывающих повреждение слизистой оболочки глаза (например, реактивов, красок, промышленных паров и газов и т.д.).
Хламидийный и ангулярный (уголковый)коньюктивиты являются частными случаями бактериального коньюктивита, однако на основании определенных особенностей клинического течения и признакових выделяют в отдельные разновидности.
В зависимости от типа воспалительного процесса на слизистой оболочке глаза коньюктивиты подразделяются на:
- Острый коньюктивит;
- Хронический коньюктивит.
Частным случаем острого коньюктивита является эпидемический, провоцируемый палочкой Коха-Уикса.
В зависимости от характера воспаления иморфологических изменений в слизистой оболочке глаза коньюктивиты подразделяются на следующие виды:
- Гнойный коньюктивит, протекающий с формированием гноя;
- Катаральный коньюктивит, протекающий без образования гноя, но с обильным слизистым отделяемым;
- Папиллярный коньюктивит развивается на фоне аллергической реакции на глазные лекарственные препараты и представляет собой образование небольших зерен и уплотнений на слизистой глаза в области верхнего века;
- Фолликулярный коньюктивит развивается по первому типу аллергической реакции и представляет собой образование фолликулов на слизистой оболочке глаза;
- Геморрагический коньюктивит характеризуется многочисленными кровоизлияниями в слизистую оболочку глаза;
- Пленчатый коньюктивит развивается у детей на фоне острых вирусных респираторных заболеваний.
Несмотря на довольно большое количество разновидностей коньюктивита, любая форма заболевания проявляется набором типичных симптомов, а также рядом специфических признаков.
- Коньюктивит у детей старше года – общая характеристика заболевания
- Коньюктивит у грудного ребенка – общая характеристика процесса и алгоритм действия взрослых при появлении признаков воспаления глаза
- Коньюктивит у новорожденных детей
- Виды коньюктивита у детей
- Причины коньюктивита у детей
- Как передаётся коньюктивит у детей
- Коньюктивит у детей – симптомы
- Температура при коньюктивите у детей
- Сопли и коньюктивит у ребенка
- Коньюктивит у детей – фото
- Коньюктивит у детей – принципы лечения
- Коньюктивит у грудных детей – принципы лечения
- Коньюктивит у детей – народные средства лечения
- Коньюктивит у детей: виды, симптомы, лечение и профилактика, ответы на вопросы - видео
Коньюктивит у детей старше года – общая характеристика заболевания
Коньюктивит – это воспаление слизистой оболочки глаза, которая называется конъюнктивой. Конъюнктива защищает глубокие структуры глаза от негативного воздействия различных факторов окружающей среды, и анатомически представляет собой прозрачную пленку, которая закрывает всю переднюю поверхность глазного яблока, а также заднюю стенку верхнего и нижнего века, прилегающую непосредственно к глазу.Когда на конъюнктиву попадают какие-либо патогенные, условно-патогенные микроорганизмы или раздражающие вещества, она воспаляется, что сопровождается типичными клиническими симптомами. Поскольку дети очень часто трут глаза ручками, играют в пыли, берут грязные игрушки и заносят в них огромное количество микробов иными способами, то и коньюктивиты в детском возрасте являются довольно распространенными заболеваниями.
Дети подвержены коньюктивитам не только из-за открытости глаза многочисленным негативным факторам окружающей среды и поведенческих особенностей детей, но и вследствие незрелости механизмов общего и местного иммунитета. Это означает, что коньюктивит у ребенка может возникнуть из-за проникновения патогенных микробов из ЛОР-органов во время банальной простуды, поскольку механизмы местного иммунитета их не обезвреживают. Однако данное заболевание глаза у детей протекает точно так же, как у взрослых людей и лечится по тем же алгоритмами и принципам.

- Заболевания кожи вокруг глаз и век
- Заболевания слезных органов
- Заболевания конъюнктивы
- Заболевания наружной оболочки глаза (Склериты)
Заболевания кожи вокруг глаз и век
Демодекоз
Одним из наиболее частых заболеваний, которое поражает кожу вокруг глаз, является демодекоз. Это – паразитарная патология, возбудителем которой служит клещ-железница или демодекс. Он обитает в волосяных фолликулах вокруг глаз, мейбомиевых железах век и сальных железах кожи. Это заболевание глаз у взрослых встречается намного чаще, чем в раннем возрасте. У пожилых людей демодекс определяется почти в 90% случаев, а у детей обнаруживается крайне редко.
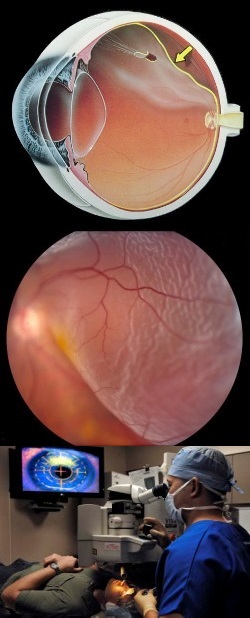
- Введение
- Причины
- Симптомы
- Виды отслойки сетчатки (классификация)
- Отслоение сетчатки при беременности
- Диагностика
- Лечение отслойки сетчатки
- Симптомы и хирургическое лечение отслоения сетчатки глаза - видео
- Последствия отслоения сетчатки
- Профилактика отслоения сетчатки
- Прогноз
Введение
Сетчатка глаза выстилает глазное яблоко изнутри и является самой тонкой составляющей глаза. Она может воспринимать импульсы света и, благодаря своей сложной структуре, преобразовывать их в нервные импульсы, передающиеся в головной мозг. Любые изменения в этой структуре глаза могут приводить к серьезным глазным болезням. А такое нарушение, как отслоение сетчатки, требует незамедлительной хирургической помощи.Отслоение (отслойка) сетчатки происходит при отделении друг от друга сетчатой оболочки глаза и сосудистой. Это приводит к тому, что находящиеся в глазу фоторецепторы (светочувствительные колбочки и палочки) не могут нормально выполнять свои функции вследствие отсутствия их нормального питания из кровяного русла.
Тяжесть такого заболевания глаз зависит от площади отслоения сетчатки. При значительном ее отслоении остается все меньше действующих участков глаза, которые могут преобразовывать световой сигнал в нервный. Постепенно в участках отделения сетчатки скапливается жидкость. Такие изменения приводят к резкому ухудшению зрения, которое может закончиться слепотой.
В 63% случаев отслойка сетчатки наблюдается у людей старше 70 лет. У лиц до 30 лет данная патология встречается редко.
Причины отслойки сетчатки
Отслоение сетчатки может быть:- первичным;
- вторичным.
Основной причиной первичной отслойки сетчатки является ее разрыв и скопление жидкости в участках ее отслоения. Вторичное отслоение вызывается различными новообразованиями.

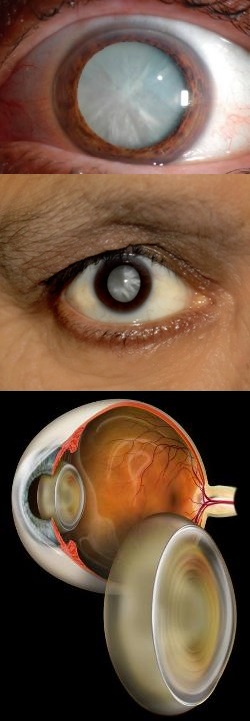
- Что такое астигматизм?
- Причины возникновения астигматизма
- Виды астигматизма
- Симптомы астигматизма
- Диагностика астигматизма
- Коррекция и лечение астигматизма
- Осложнения астигматизма
Для того чтобы понять суть данной патологии и связанных с ней механизмов нарушения зрения, необходимы определенные знания из области офтальмологии (науки, занимающейся изучением органа зрения).
- Краткая характеристика заболевания
- Причины катаракты
- Разновидности катаракты
- Диагностика катаракты
- Симптомы катаракты
- Катаракта - что это такое? Симптомы и признаки. Операция по установке искусственного хрусталика - видео
- Осложнения
- Катаракта глаза: определение, причины, признаки и симптомы, диагностика и лечение, операция (мнение врача-офтальмолога) - видео
- Лечение катаракты
- Лазерное удаление катаракты - видео операции
- Глаз после операции по удалению катаракты
- Катаракта: операция ультразвуковой факоэмульсификации, правила поведения после операции - видео
- Катаракта без операции
- Народные методы лечения
- Катаракта: народные рецепты - видео
- Профилактика заболевания
- Разрешенные и запрещенные продукты питания при катаракте - видео
- Цена операции
А катаракта представляет собой заболевание, при котором хрусталик становится мутным и теряет свою прозрачность, вследствие чего челочек начинает плохо видеть. При длительном течении катаракты помутнение хрусталика может оказаться настолько значительным, что человек полностью ослепнет. Основным проявлением катаракты является возникновение ощущения "тумана" перед глазами, через который предметы видятся будто через дымку, слой воды или запотевшее стекло. Кроме того, при катаракте ухудшается зрение в темное время суток, нарушается способность распознавать цвета, появляется двоение в глазах и повышенная чувствительность к яркому свету.
К сожалению, единственным методом лечения, позволяющим полностью избавиться от катаракты, является хирургическая операция, в ходе которой удаляется помутневший хрусталик и вместо него в глаз вводится специальная прозрачная линза. Но такая операция необходима не всегда. Так, если человек нормально видит, то ему рекомендуется консервативное лечение, позволяющее остановить прогрессирование катаракты и поддерживать зрение на текущем уровне, что станет адекватной заменой операции.
Краткая характеристика заболевания
Катаракта известна с глубокой древности, поскольку еще в древнегреческих медицинских трактатах встречается описание этого заболевания. Греческие врачеватели дали название заболеванию от слова katarrhaktes, что в переводе означает "водопад". Такое образное наименование было обусловлено тем, что человек, страдающий данным заболеванием, видит окружающий мир как бы через толщу воды.
В настоящее время по данным Всемирной организации здравоохранения катаракта является самым распространенным глазным заболеванием в мире. Однако частота ее встречаемости различна у людей разных возрастных групп. Так, у людей младше 40 лет катаракта развивается крайне редко, и в этой возрастной группе фиксируются преимущественно случаи врожденного заболевания, развившегося у ребенка еще в утробе матери до его появления на свет. Среди людей 40 – 60 лет катаракта встречается у 15%, в группе 70 – 80-летних заболевание фиксируется уже у 25 – 50%, а среди тех, кто перешагнул 80-летний рубеж, катаракта в той или иной степени выявляется у каждого. Таким образом, катаракта является актуальной и часто встречающейся медицинской проблемой, вследствие чего заболевание и способы его лечения интенсивно изучаются, благодаря чему в последние годы был достигнут значительный прогресс в успешности терапии.
При катаракте поражается одна из структур глаза – хрусталик, который становится мутным. Чтобы понимать сущность заболевания, необходимо знать положение и функции хрусталика в системе зрительного анализатора человека.
Итак, хрусталик представляет собой двояковыпуклую, эллипсовидную, абсолютно прозрачную структуру, расположенную за радужной оболочкой глаза (см. рисунок 1) с наибольшим диаметром в 9 – 10 мм.
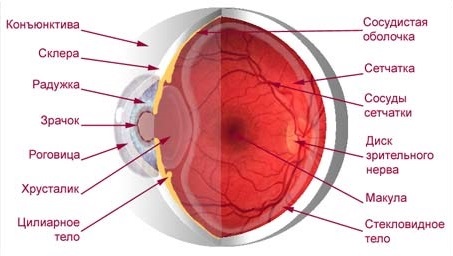
Рисунок 1 – Строение глаза.
Поскольку хрусталик полностью прозрачен, то даже при внимательном взгляде в зрачок или на радужную оболочку глаза его не видно. По структуре хрусталик представляет собой гелеобразную массу, заключенную в плотную капсулу из соединительной ткани, которая удерживает необходимую форму органа. Гелеобразное содержимое прозрачно, благодаря чему световые лучи через него проходят свободно. Форма хрусталика похожа на эллипс, который вытянут от одного угла глаза до другого, а искривленные поверхности, примыкающие к зрачку, представляют собой оптические линзы, способные преломлять световые лучи. Хрусталик не содержит кровеносных сосудов, которые бы нарушили его полную прозрачность, вследствие чего питание его клеток происходит путем диффузии кислорода и различных необходимых веществ из внутриглазной жидкости.
По функциональному предназначению хрусталик играет очень важную роль. Во-первых, именно через прозрачный хрусталик световые лучи проходят внутрь глаза и фокусируются на сетчатке, откуда изображение для анализа и распознавания передается в структуры головного мозга по зрительному нерву. Во-вторых, хрусталик не просто пропускает световые волны внутрь глаза, но и изменяет кривизну своих поверхностей таким образом, чтобы лучи сфокусировались точно на сетчатке. Если бы хрусталик не изменял своей кривизны, подстраиваясь под различную интенсивность освещения и дальность расположения рассматриваемых объектов, то световые лучи, проходящие через него, не фокусировались бы точно на сетчатке, вследствие чего человек видел бы размытые, а не четкие изображения. То есть при неизменной кривизне хрусталика зрение человека было бы плохим, он видел бы подобно страдающим близорукостью или дальнозоркостью и не носящим очков.
Таким образом, можно сказать, что основной функцией хрусталика является обеспечение фокусировки изображения окружающего мира непосредственно на сетчатку. А для такой фокусировки хрусталик должен постоянно изменять свою кривизну, подстраиваясь под условия видимости окружающей среды. Если объект находится близко к глазу, то хрусталик увеличивает свою кривизну, тем самым усиливая оптическую силу. Если же объект находится далеко от глаза, то хрусталик, напротив, растягивается и становится почти плоским, а не выпуклым с двух сторон, благодаря чему оптическая сила уменьшается.
Фактически хрусталик глаза подобен обычной оптической линзе, которая преломляет световые лучи с определенной силой. Однако в отличие от линзы, хрусталик способен изменять свою кривизну и преломлять лучи с разной силой, необходимой в данный момент времени, чтобы изображение сфокусировалось строго на сетчатке глаза, а не ближе или позади нее.
Соответственно, любое изменение формы, размеров, расположения, степени прозрачности и плотности хрусталика приводит к нарушениям зрения большей или меньшей степени выраженности.
А катаракта – это помутнение хрусталика, то есть потеря им прозрачности вследствие образования различного количества плотных и непрозрачных структур в его гелеобразном подкапсульном содержимом. Вследствие катаракты хрусталик перестает пропускать достаточное количество световых лучей, и человек перестает видеть отчетливую картинку окружающего мира. Из-за мутности хрусталика зрение становится как бы "затуманенным", очертания объектов – нечеткими и размытыми.
Причины катаракты до сих достоверно не установлены, но, тем не менее, ученые выделяют целый ряд предрасполагающих факторов, на фоне наличия которых у человека развивается катаракта. Данные факторы способствуют развитию катаракты, поэтому их условно относят к причинам данного заболевания.
На уровне биохимии катаракта обусловлена распадом белков, входящих в состав гелеобразного содержимого хрусталика. Такие денатурированные белки откладываются в виде хлопьев и замутняют хрусталик, что и приводит к катаракте. А вот причины денатурации белков хрусталика весьма разнообразны – это могут быть возрастные изменения в организме, травмы, хронические воспалительные заболевания глаз, радиационное излучение, заболевания обмена веществ и т.д.
 Наиболее часто предрасполагающими факторами катаракты являются следующие состояния или заболевания:
Наиболее часто предрасполагающими факторами катаракты являются следующие состояния или заболевания:- Наследственная предрасположенность;
- Возрастные изменения в организме;
- Эндокринные заболевания (сахарный диабет, гипотиреоз, гипертиреоз, мышечная дистрофия и т.д.);
- Истощение вследствие голодания, неполноценного питания или тяжелых перенесенных заболеваний (например, тиф, малярия и др.);
- Анемия;
- Чрезмерное воздействие на глаза ультрафиолетового излучения;
- Радиационное облучение;
- Отравление ядами (ртутью, таллием, спорыньей, нафталином);
- Болезнь Дауна;
- Заболевания кожи (склеродермия, экзема, нейродермит, пойкилодермия Якоби и др.);
- Травмы, ожоги, операции на глазах;
- Близорукость высокой степени (более 4 диоптрий и др.);
- Тяжелые заболевания глаз (увеиты, иридоциклиты, отслойка сетчатки и др.);
- Перенесенные во время беременности инфекции (грипп, краснуха, герпес, корь, токсоплазмоз и др.) – в этом случае у новорожденного может быть врожденная катаракта;
- Прием глюкокортикостероидных препаратов (Преднизолон, Дексаметазон и др.).
В зависимости от возраста появления катаракты, заболевание может быть врожденным или приобретенным. Врожденные катаракты возникают еще в период внутриутробного развития, вследствие чего малыш появляется на свет с дефектом зрения. Такие врожденные катаракты с течением времени не прогрессируют и ограничены по площади.
Приобретенные катаракты появляются в течение жизни на фоне влияния различных причинных факторов. Наиболее часто среди приобретенных встречаются старческие катаракты, обусловленные возрастными изменениями в организме. Остальные виды приобретенных катаракт (травматические, токсические вследствие отравлений, обусловленные системными заболеваниями и др.) встречаются значительно реже старческих. В отличие от врожденных, любые приобретенные катаракты с течением времени прогрессируют, увеличиваются в размерах, все больше ухудшая зрение, что, в конечном итоге, может привести к полной слепоте.
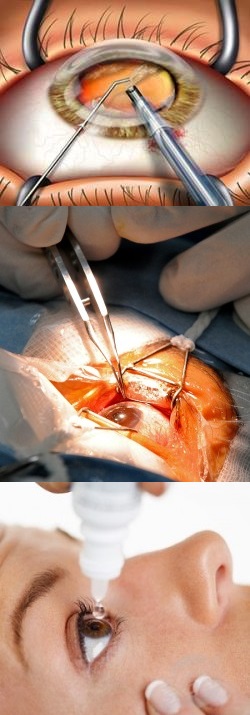
- Краткая характеристика заболевания
- Причины катаракты
- Разновидности катаракты
- Диагностика катаракты
- Симптомы катаракты
- Катаракта - что это такое? Симптомы и признаки. Операция по установке искусственного хрусталика - видео
- Осложнения
- Катаракта глаза: определение, причины, признаки и симптомы, диагностика и лечение, операция (мнение врача-офтальмолога) - видео
- Лечение катаракты
- Глаз после операции по удалению катаракты
- Катаракта: операция ультразвуковой факоэмульсификации, правила поведения после операции - видео
- Катаракта без операции
- Народные методы лечения
- Катаракта: народные рецепты - видео
- Профилактика заболевания
- Разрешенные и запрещенные продукты питания при катаракте - видео
- Цена операции
Лечение катаракты
Общие принципы терапии
 В настоящее время существует два вида лечения катаракты – хирургическое и консервативное. Хирургическое лечение заключается в проведении операции, в ходе которой удаляются помутнения вместе с веществом хрусталика, и вместо него в глаз вставляется интраокулярная линза, выступающая в роли протеза, полностью заменяющего разрушенный хрусталик. Благодаря линзе у человека восстанавливается зрение, и он может вести привычный образ жизни, в том числе продолжать работать.
В настоящее время существует два вида лечения катаракты – хирургическое и консервативное. Хирургическое лечение заключается в проведении операции, в ходе которой удаляются помутнения вместе с веществом хрусталика, и вместо него в глаз вставляется интраокулярная линза, выступающая в роли протеза, полностью заменяющего разрушенный хрусталик. Благодаря линзе у человека восстанавливается зрение, и он может вести привычный образ жизни, в том числе продолжать работать.Консервативное лечение заключается в применении различных лекарственных препаратов, способных замедлять или полностью останавливать дальнейшее прогрессирование катаракты и, тем самым, поддерживать зрение на текущем имеющемся уровне.
Необходимо знать, что консервативное лечение не может полностью привести к исчезновению катаракты, поскольку уже имеющиеся помутнения не рассасываются под действием лекарственных препаратов. Консервативная терапия может только остановить прогрессирование процесса и обеспечить поддержание зрения на существующем уровне без операционного вмешательства. Именно поэтому к безоперационным методам лечения прибегают на начальных стадиях катаракты, когда зрение еще существенно не страдает, и человек может жить обычной жизнью. Лекарства применяют, чтобы поддержать зрение на текущем уровне как можно дольше и избежать по возможности хирургического вмешательства, которое в любом случае несет с собой определенные риски.
Хирургическое лечение позволяет полностью избавить человека от катаракты, поскольку в ходе операции производится удаление помутневших масс хрусталика. Но после операции по удалению катаракты человек не сможет видеть, т.к. хрусталик окажется попросту разрушенным, поэтому обязательной второй частью хирургического вмешательства является установка протеза, который позволит видеть. В настоящее время оба этапа операции – удаление катаракт и установка интраокулярной линзы (протеза хрусталика) производятся в ходе одного и того же вмешательства. Иными словами, за одну операцию человек избавляется от катаракты и получает протез, который позволяет ему нормально видеть. А искусственная интраокулярная линза, которую часто называют "искусственным хрусталиком", будет служить человеку неограниченный срок. Поэтому однажды удаленная катаракта с установленным искусственным хрусталиком считается полным излечением глазного заболевания.
Учитывая такое положение вещей, врачи-офтальмологи при обнаружении катаракты практически всегда рекомендуют производить хирургическое лечение, гарантирующее полное избавление от заболевания и позволяющее восстановить нормальное зрение. Однако в США и странах Европы врачи не рекомендуют прибегать к оперативному лечению катаракты в любых случаях, поскольку любое хирургическое вмешательство имеет риск осложнений, без которого лучше обойтись, если это позволяют обстоятельства. Именно поэтому в западных странах офтальмологи предпочитают лечить катаракту консервативно, если человек при ее наличии способен нормально видеть с использованием очков или контактных линз. И только при неэффективности консервативной терапии и прогрессировании катаракты прибегают к оперативному лечению.
Таким образом, можно сказать, что существуют состояния катаракты, при которых хирургическая операция необходима и должна быть произведена в обязательном порядке. Но также имеются и другие состояния, при которых можно проводить консервативную терапию, и операция не является обязательной, а только желательной. Рассмотрим состояния, при которых оперативное лечение катаракты обязательно и желательно.
Хирургическая операция при катаракте в обязательном порядке должна производиться в следующих случаях:
- Врожденная катаракта у ребенка (важно удалить катаракты как можно раньше, чтобы ребенок мог развиваться и не потерял зрение);
- Перезрелая катаракта;
- Набухающая незрелая или зрелая катаракта, при которой хрусталик существенно увеличивается в размерах и может перекрыть отток внутриглазной жидкости, спровоцировав приступ глаукомы;
- Вывих или подвывих хрусталика;
- Приступ вторичной глаукомы, спровоцированный набуханием хрусталика;
- Необходимость исследования глазного дна при других заболеваниях или для применения лазерных видов лечения (например, при отслойке сетчатки и др.).
- Потеря зрения – незначительна и постепенна, вследствие чего человек вполне может выполнять свои обычные обязанности дома и на работе;
- Наличие других заболеваний глаз, таких, как глаукома и диабетическая ретинопатия (в этом случае операция по удалению катаракты не улучшит зрение);
- Очки или контактные линзы позволяют добиться уровня зрения, который устраивает человека и позволяет ему выполнять обычные домашние или рабочие дела;
- Наличие тяжелых соматических заболеваний, при которых нежелательны любые операции и стрессы.
Если катаракта односторонняя, то вопрос об операции решается исходя из профессиональных и бытовых потребностей человека. Если ему не нужно зрение двумя глазами, то он может и отказаться от операции, а ограничиться консервативным лечением.
Если катаракта двусторонняя, то операции по удалению производят поочередно на каждом глазу. Причем сначала оперируют глаз с более сильной потерей зрения.
Операция при катаракте
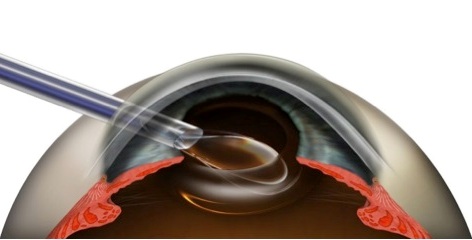 Первое, что нужно знать об операциях при катаракте – это возможность провести хирургическое вмешательство в любое время по желанию человека при условии, что у него отсутствуют противопоказания (например, неконтролируемая гипертоническая болезнь, слишком высокий уровень глюкозы в крови, гемофилия и другие заболевания, при которых свертываемость крови низкая). Сегодня существует распространенное мнение о том, что катаракту нужно оперировать только когда она созреет. Однако это не соответствует действительности. Дело в том, что раньше, несколько лет назад, катаракту действительно оперировали только когда она созревала, поскольку хирургическое вмешательство было сложным, часто приводило к осложнениям с полной потерей зрения. И поэтому врачи делали операцию только тогда, когда терять уже было нечего, человек и так уже практически был слепым. Но в настоящее время оперативная техника и современное оборудование позволили делать операции с минимальным количеством осложнений (слепота как осложнение после операции регистрируется не более, чем в 0,1% случаев), что и позволяет рекомендовать вмешательство на любой стадии катаракты.
Первое, что нужно знать об операциях при катаракте – это возможность провести хирургическое вмешательство в любое время по желанию человека при условии, что у него отсутствуют противопоказания (например, неконтролируемая гипертоническая болезнь, слишком высокий уровень глюкозы в крови, гемофилия и другие заболевания, при которых свертываемость крови низкая). Сегодня существует распространенное мнение о том, что катаракту нужно оперировать только когда она созреет. Однако это не соответствует действительности. Дело в том, что раньше, несколько лет назад, катаракту действительно оперировали только когда она созревала, поскольку хирургическое вмешательство было сложным, часто приводило к осложнениям с полной потерей зрения. И поэтому врачи делали операцию только тогда, когда терять уже было нечего, человек и так уже практически был слепым. Но в настоящее время оперативная техника и современное оборудование позволили делать операции с минимальным количеством осложнений (слепота как осложнение после операции регистрируется не более, чем в 0,1% случаев), что и позволяет рекомендовать вмешательство на любой стадии катаракты.В настоящее время при катаракте могут быть произведены следующие виды операций:
- Экстракапсулярная экстракция хрусталика – в ходе операции удаляется наружная часть капсулы и все вещество хрусталика, но оставляется задняя часть капсулы, что позволяет сохранить барьер между стекловидным телом и роговицей. После удаления хрусталика вместо него вставляется и фиксируется протез – интраокулярная линза. Данная операция выполняется относительно редко, поскольку является травматичной из-за большого разреза на роговице и наложения швов. В настоящее время экстракапсулярная экстракция хрусталика заменяется менее травматичной факоэмульсификацией.
- Интракапсулярная экстракция хрусталика – в ходе операции хрусталик удаляется вместе с капсулой через большой разрез роговицы. Данная операция в настоящее время практически не производится, поскольку является очень травматичной и несет высокий риск полной потери зрения.
- Ультразвуковая факоэмульсификация – в ходе операции через маленький разрез (1,8 – 3 мм) в переднюю камеру глаза вводят прибор – факоэмульсификатор, при помощи которого разрушают вещество хрусталика, доводя его до консистенции эмульсии. Затем данную эмульсию удаляют через специальные трубки. То есть в ходе операции удаляется вещество и передняя часть капсулы хрусталика. Задняя часть капсулы хрусталика остается и выполняет роль барьера между радужкой и стекловидным телом. После удаления разрушенных хрусталиковый масс производится полировка оставшейся задней капсулы с целью разрушения имеющегося на ней эпителия. По завершении полировки в глаз вместо удаленного хрусталика вставляется интраокулярная линза, а разрез герметизируется без наложения швов. Ультразвуковая факоэмульсификация является "золотым стандартом" в современном оперативном лечении катаракт, поскольку методика проста, широко доступна и редко вызывает осложнения.
- Фемтолазерная факоэмульсификация – операция практически идентична ультразвуковой факоэмульсификации, только в отличие от нее разрушение хрусталиковых масс производится лазером, а не ультразвуковыми волнами. Данный метод еще безопаснее, чем ультразвуковая факоэмульсификация, но, к сожалению, является довольно дорогостоящим, что и ограничивает его широкое применение.
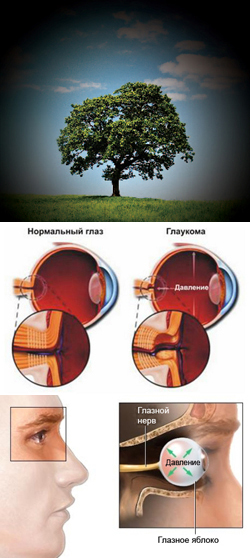
- Что такое глаукома?
- Виды и формы глаукомы
- Причины возникновения глаукомы
- Симптомы и признаки глаукомы
- Диагностика глаукомы
- Лечение глаукомы
- Профилактика глаукомы
- Осложнения и последствия глаукомы
Для того чтобы понять, как и почему повышается внутриглазное давление при глаукоме, а также как бороться с данным явлением, необходимо знать анатомические и физиологические особенности строения и функционирования глаза.
Глаз человека состоит из набора тканей, каждая из которых выполняет свои функции. В строении глаза выделяют непосредственно глазное яблоко (состоящее из трех оболочек) и его содержимое (то есть ткани, располагающиеся внутри глазного яблока).
- Заболевания роговицы глаза
- Заболевания хрусталика
- Заболевания стекловидного тела
- Заболевания радужной оболочки
- Заболевания сетчатки глаза
- Герпес глаза
Кератит
Кератитом называется воспаление роговицы глаза. Эта патология развивается под воздействием внешних факторов, чаще всего инфекционных, или на фоне общих заболеваний организма. Кроме того, причиной кератита могут служить химические, механические, термические и лучевые травмы, а также некоторые типы витаминной недостаточности.
Симптомы кератита:
• повышенное слезоотделение,
• высокая болезненность пораженного глаза,
• светобоязнь,
• покраснение глаза,
• нарушение прозрачности и отечность роговицы,
• утрата ее чувствительности.
Течение и продолжительность заболевания кератитом во многом зависят от причин воспаления и от общего состояния организма больного. Часто после нелеченного кератита в роговице обнаруживаются стойкие помутнения – бельма. В одних случаях они небольшие и малозаметные, а в других – интенсивные и обширные. Бельмо является причиной снижения зрения, особенно при их нахождении в центральных частях роговой оболочки глаза напротив зрачка.
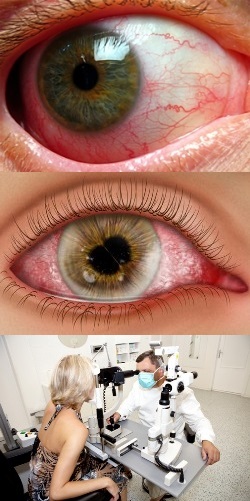
- Введение
- Причины иридоциклита
- Симптомы иридоциклита
- Виды иридоциклита
- Диагностика иридоциклита
- Последствия (осложнения) иридоциклита
- Иридоциклит при беременности
- Лечение иридоциклита
- Прогноз и профилактика иридоциклита
- Отзывы о лечении иридоциклитов
Введение
Иридоциклитом (или передним увеитом) называют сочетанное поражение воспалительным процессом радужной оболочки и цилиарного тела глаза. Кровоснабжение радужки и цилиарного тела является общим, и воспалительный процесс в одном из них (циклит или ирит) быстро распространяется на другой участок глаза.Иридоциклиты классифицируются по характеру течения, причинам появления и по различным показателям симптомов.
В зависимости от характера течения иридоциклит бывает:
- острый или подострый;
- хронический;
- рецидивирующий.
Наиболее часто иридоциклиты встречаются у людей 20-40 лет, но могут носить и врожденный характер – при инфекционных заболеваниях матери во время беременности.
Основным проявлением этого заболевания становится боль в глазу. В целом, иридоциклит на его ранних стадиях хорошо поддается терапии, но отсутствие адекватного лечения может приводить к частичной утрате зрения и слепоте, или к вынужденному удалению глазного яблока.
Причины иридоциклита
Причины иридоциклита разнообразны, и установить первопричину удается не всегда. По происхождению воспалительного процесса иридоциклит может быть:1. Эндогенным – вызывается внутренними причинами.
2. Экзогенным – вызывается различными травмами, воспалительными заболеваниям других участков глаза или послеоперационными осложнениями.
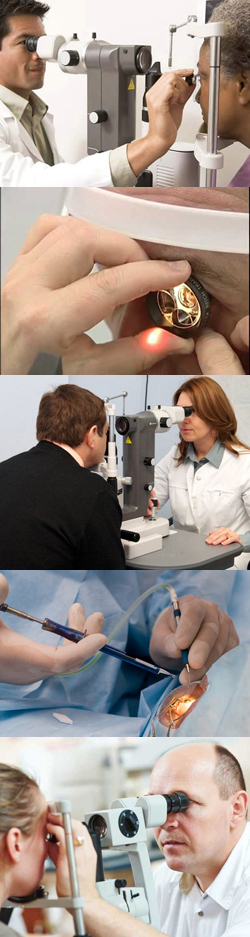
- Что такое глаукома?
- Виды и формы глаукомы
- Причины возникновения глаукомы
- Симптомы и признаки глаукомы
- Диагностика глаукомы
- К какому врачу обращаться при глаукоме?
- Измерение внутриглазного давления при глаукоме
- Измерение полей зрения при глаукоме
- Исследование глазного дна (офтальмоскопия) при глаукоме
- Стадии развития глаукомы
- Гониоскопия при глаукоме
- Измерение глубины передней камеры глаза при глаукоме
- Проверка остроты зрения при глаукоме
- Лечение глаукомы
- Первая помощь при глаукоме
- Лазерная иридэктомия при глаукоме
- Глазные капли при глаукоме
- Витамины при глаукоме
- Хирургическая операция при глаукоме
- Лазерная трабекулопластика при глаукоме
- Лазерная циклокоагуляция при глаукоме
- Замена хрусталика при глаукоме
- Лечение глаукомы народными средствами в домашних условиях
- Питание (диета) при глаукоме
- Нужны ли очки или контактные линзы при глаукоме?
- Профилактика глаукомы
- Осложнения и последствия глаукомы
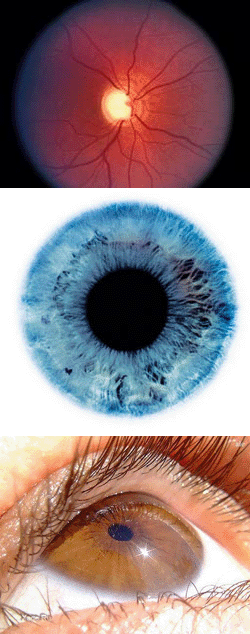
- Заболевания зрительного нерва
- Нарушения циркуляции в глазу водянистой влаги (Глаукома)
- Заболевания глазодвигательного аппарата
- Заболевания глазницы
Неврит
Ретробульбарный неврит – это воспаление зрительного нерва, при котором у пациента отмечается значительное ухудшение зрения. Данная патология является одним из признаков рассеянного склероза, хотя в некоторых случаях может возникать и как отдельное заболевание. Зачастую именно воспаление зрительного нерва служит первым симптомом рассеянного склероза, иногда предшествуя его развитию на несколько лет.
Симптомы неврита зрительного нерва:
• боль при движениях глаза, а иногда и без них,
• снижение остроты зрения,
• сниженное восприятие цветов,
• слепое пятно в центре,
• сужение области периферического зрения,
• головная боль,
• лихорадка,
• тошнота,
• ухудшение зрения после физических нагрузок, горячего душа, бани или ванны.
Лечение этой патологии в большинстве случаев проводится противовоспалительными препаратами. Также применяются антибиотики, успокаивающие и обезболивающие средства, витамины группы B и методы физиотерапии. Изредка применяется хирургическое вмешательство.
- Офтальмология – наука, изучающая глазные болезни
- Виды болезней глаз в зависимости от причины
- Врожденные болезни глаз
- Инфекционные болезни глаз у человека: вирусные, бактериальные, грибковые и т.д.
- Травмы как болезни глаз и их влияние на зрение
- Травмы глаза (механические, химические): причины, симптомы, последствия, профилактика - видео
- Болезни глаз, связанные с развитием доброкачественных и злокачественных опухолей. Болезнь кошачий глаз у человека
- Возрастные болезни глаз
- Названия болезней глаз, развивающихся в старческом и пожилом возрасте
- Возрастная макулодистрофия – старческая глазная болезнь с поражением сетчатки
- Катаракта как старческая болезнь глаз
- Старческая дальнозоркость как возрастная болезнь глаз
- Плавающие точки в поле зрения у пожилых людей как симптомы болезни стекловидного тела глаз
- Болезни верхнего и нижнего века глаза у пожилых людей
- Птоз: причины, симптомы, лечение - видео
- Болезни, связанные с глазами (болезни, осложняющиеся поражением органа зрения)
Офтальмология – наука, изучающая глазные болезни
Офтальмология представляет собой отрасль медицины, изучающую причины и механизмы развития патологии органа зрения, а также всего его придаточного аппарата, включая глазницу, слезный мешок, слезные железы, носослезный канал и окружающие глаз ткани.Целью офтальмологии, как науки, изучающей глазные болезни, является разработка методов точной диагностики, эффективного лечения и результативной профилактики патологий глаза. Что в конечном итоге должно привести к сохранению полноценной зрительной функции до глубокой старости.
Как и любая отрасль медицины, офтальмология имеет собственные подразделы, многие из которых возникли на стыке двух смежных областей медицины (офтальмология и педиатрия, офтальмология и онкология, офтальмология и фармакология, офтальмология и гигиена и др.), в частности:
- детская офтальмология, изучающая глазные болезни подростков, детей и новорожденных;
- терапевтическая офтальмология, специализирующаяся на лечении глазных болезней консервативными методами;
- хирургическая офтальмология, разрабатывающая новые методы оперативного лечения глазных болезней;
- онкоофтальмология, специализирующаяся на лечении новообразований органа зрения и его придатков;
- эндокринная офтальмология, изучающая глазные осложнения эндокринных болезней, таких как сахарный диабет, тиреотоксикоз (базедова болезнь) и др.;
- инфекционная офтальмология, занимающаяся лечением инфекционных поражений органа зрения;
- офтальмофармакология, разрабатывающая лекарственные препараты, предназначенные для терапии глазных болезней;
- гигиена органа зрения и его придатков, специализирующаяся на разработке и внедрении в жизнь результативных методов профилактики глазных болезней.
В соответствии с афоризмом, глаза являются зеркалом души, а, согласно научным данным, состояние органа зрения является индикатором функционирования практически всех жизненно важных систем организма. Поэтому офтальмологи работают в тесном сотрудничестве с врачами других специальностей – кардиологами, нефрологами, пульмонологами, гастроэнтерологами, инфекционистами, эндокринологами, психоневрологами и т.д.
- Что такое дакриоцистит?
- Причины
- Дакриоцистит у взрослых (хронический дакриоцистит)
- Дакриоцистит у детей
- Диагностика
- Лечение
- Самопроизвольное излечение
- Отзывы о лечении
- Комаровский о дакриоцистите
Что такое дакриоцистит?
Дакриоцистит – воспаление слезного мешка. Этот мешок расположен вблизи от внутреннего угла глаза в так называемой слезной ямке. Слезная жидкость по слезно-носовому каналу проходит в полость носа. В случае нарушения оттока слезной жидкости из слезного мешка в нем накапливаются болезнетворные бактерии, которые и вызывают воспаление.Дакриоцистит может развиваться и у взрослых, и у детей (в том числе у новорожденных).
Различают острую и хроническую формы дакриоцистита.
Признаками дакриоцистита являются:
- одностороннее поражение (как правило);
- выраженное, упорное слезотечение;
- отек, покраснение и болезненность в области внутреннего угла глаза;
- отделяемое из пораженного глаза.
Причины
Непосредственная причина дакриоцистита – непроходимость слезно-носового канала или закупорка одной или обеих слезных точек, через которые слеза попадает в слезно-носовой канал. Причинами непроходимости слезно-носового канала могут быть:- врожденная аномалия или недоразвитие слезных путей; врожденный стеноз (сужение) слезных путей;
- травма (в том числе перелом верхней челюсти);
- воспалительно-инфекционные заболевания глаза и их последствия;
- ринит (насморк); сифилитическое поражение носа;
- воспалительные процессы в гайморовой пазухе, в костях, окружающих слезный мешок;
- блефариты (гнойные воспаления век);
- воспаления слезной железы;
- туберкулез слезного мешка;
- атеросклероз.
Дакриоцистит у взрослых (хронический дакриоцистит)
Дакриоцистит у взрослых протекает в хронической форме заболевания. Он может развиваться в любом возрасте, в молодом или зрелом. У женщин дакриоцистит отмечается в 7 раз чаще, чем у мужчин.
- Болезни глазного века
- Ячмень: симптомы, лечение и профилактика - видео
- Красные глаза – симптом каких болезней?
- Конъюнктивит: причины, симптомы, лечение - видео
- Болезни глазного дна
- Болезнь "выпученные глаза"
- Что представляет собой глазная болезнь астигматизм? "Ленивый глаз"
- Болезнь сухой глаз (синдром сухого глаза)
- Разные глаза – это болезнь?
Согласно данной классификации болезней глаз различают болезни глазного яблока и болезни придаточного аппарата глаза. Болезни придаточного аппарата глаза в свою очередь анатомически подразделяют на следующие патологии:
- болезни век глаза;
- заболевания слезных органов;
- болезни конъюнктивы глаза;
- патологии глазодвигательного аппарата;
- болезни орбиты глаза (глазницы).
Болезни глазного яблока представляют собой поражения его оболочек и патологию оптической среды глаза (роговицы, хрусталика и стекловидного тела), такие как:
- болезни соединительнотканной оболочки глаза (склеры);
- заболевания роговицы;
- болезни хрусталика глаза;
- патологии стекловидного тела;
- нарушения внутриглазного давления;
- болезни, связанные с дисфункцией системы фокусирования глаза (близорукость, дальнозоркость и астигматизм);
- болезни сосудистой оболочки глаза (радужки, реснитчатого тела и собственно сосудистой оболочки);
- патологии сетчатки глаза;
- болезни зрительного нерва.
Как правило, отдельно выделяют травмы органа зрения, поскольку в таких случаях нередко наблюдаются сочетанные поражения разных морфологических структур.
- Введение
- Что такое кератоконус - видео
- Причины
- Симптомы
- Стадии кератоконуса
- Диагностика
- Контактные линзы при кератоконусе
- Лечение кератоконуса
- Методы лечения кератоконуса: кросслинкинг, имплантация стромальных колец, пересадка роговицы - видео
- Инвалидность при кератоконусе
- Берут ли с кератоконусом в армию?
- Отзывы о лечении
Введение
Кератоконус – тяжелое, прогрессирующее в течение нескольких лет, дегенеративное заболевание роговицы невоспалительной этиологии, при котором она истончается, приобретает конусовидную форму и со временем мутнеет.Заболеванием чаще всего страдают люди в возрасте от 20 до 40 лет.
Вследствие разрушения одного из слоев роговица теряет свою упругость, а из-за давления на нее внутриглазной жидкости начинает постепенно выпячиваться и мутнеть. Поражение сначала всегда одностороннее, но потом в процесс вовлекается и второй глаз.
При кератоконусе зрение постепенно ухудшается, но никогда полностью не утрачивается.
Заболевание может развиваться медленно и сопровождаться длительными ремиссиями.
Причины кератоконуса
Этиология заболевания до конца так и не выяснена. Большинство ученых склоняются к наследственно-метаболической гипотезе возникновения кератоконуса, при которой проявляется ферментопатия (отсутствие или нарушения активности ферментов). Она может развиться в результате следующих факторов:- Генетическая предрасположенность; кератоконус возникает при заболеваниях, передающихся по наследству. Например, синдром голубых склер, амавроз Лебера, болезнь Элерса-Данлоса. Также кератоконус диагностировали пациентам с синдромом Марфана, синдромом Дауна, пигментной ретинопатией (поражение сетчатой оболочки глаза), аниридией (отсутствие радужки), микрокорнеа (маленькая роговица) и другими генетическими нарушениями.
- Постоянное облучение роговицы ультрафиолетовыми лучами, которое чаще всего встречается у жителей южных или горных регионов.
- Радиационное излучение.
- Ношение неправильно подобранных контактных линз.
- Наличие в организме аутоиммунных процессов, таких, как бронхиальная астма, экзема, сенная лихорадка, атопический дерматит и другие нарушения иммунной системы.
- Длительный прием кортикостероидных препаратов, которые негативно влияют на работу иммунной системы.
- Частое пребывание в пыльных помещениях; частицы пыли приводят к микротравмам роговицы, что способствует возникновению кератоконуса.
- Болезнь Аддисона (нарушение работы коры надпочечников).
- Заболевания глаз – кератоконъюнктивит, кератиты, вызванные различными причинами.
- Поражение желез внутренней секреции.
- Нарушения в обмене веществ.
- Частые стрессы.
- Привычка к трению глаз руками.

- Диагностика глазных болезней. Какие симптомы болезней глаз помогают правильно установить причины патологии
- Лечение болезней глаз
- Как можно лечить глазные болезни у людей? Лечение болезней глаз народными средствами и методами официальной медицины (хирургический, физиотерапевтический, медикаментозный)
- Какие бывают препараты для лечения глазных болезней
- Препараты для лечения глазных болезней: правила применения
- Приборы для лечения глазных болезней
- Лечение глазных болезней народными средствами (мёд, бобровая струя и т.д.)
- Детские глазные болезни: симптомы и лечение
- Самые распространенные детские болезни глаз
- Как современная медицина диагностирует и лечит глазные болезни у детей
- Болезни глаз у новорожденных детей. Дакриоцистит как самая распространенная глазная болезнь новорожденных: симптомы и лечение
- Болезни глаз у недоношенных детей. Ретинопатия (патология сетчатки глаза) недоношненных: причины, симптомы, лечение
- Что делать при дакриоцистите у ребёнка - видео
- Профилактика глазных болезней у взрослых и детей
- Профилактика глазных болезней - видео
Диагностика глазных болезней. Какие симптомы болезней глаз помогают правильно установить причины патологии
Признаки болезни глаз, выявляемые при традиционном консультативном осмотре
Диагностика глазных болезней, как и любых других патологий, начинается со сбора жалоб пациента. Существуют определенные сочетания симптомов, которые позволяют поставить предварительный диагноз болезни глаз исходя исключительно из жалоб пациента. Так, к примеру, сочетание таких симптомов как утреннее склеивание век, обильное отделяемое из конъюнктивальной полости и покраснение глаза без снижения его функции свидетельствуют об остром конъюнктивите. Для поражения роговицы характерна триада симптомов – сильное слезотечение, болезненный спазм век и светобоязнь.Однако во многих случаях подобного рода сочетания также неспецифичны, как и отдельные симптомы. В частности, жалобы на затуманивание полей зрения в сочетании с постепенным безболезненным снижением зрительной функции могут свидетельствовать о таких разных по своей природе заболеваниях, как катаракта, открытоугольная глаукома, атрофия зрительного нерва и др.
Поэтому диагностический поиск при болезнях глаза может быть достаточно трудным и требовать использования специальной аппаратуры. Чтобы сэкономить время, деньги и нервы, пациенту лучше подготовиться к посещению офтальмолога, приготовив ответы на наиболее популярные вопросы, такие как:
1. Когда впервые появились симптомы болезни глаз (в тех случаях, когда патология развивается постепенно, нередко не так просто вспомнить первые незначительные симптомы – быстро появляющаяся усталость глаз, мушки перед глазами, склеивание век по утрам и т.п.);
2. Какие меры предпринимались по устранению неприятных симптомов, и наблюдалось ли улучшение;
3. Страдал ли кто-либо из родственников от глазных болезней или заболеваний, связанных с глазами (гипертоническая болезнь, атеросклероз, сахарный диабет, повышенная функция щитовидной железы и т.п.);