Микоз
-
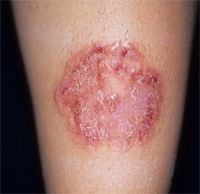 Глубокие микозы
Глубокие микозы
-
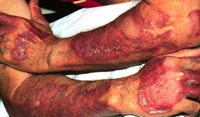 Грибовидный микоз вызывает...
Грибовидный микоз вызывает...
-
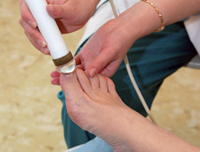 Лечение микоза ногтей
Лечение микоза ногтей
-
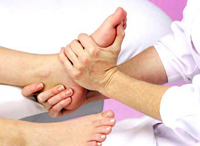 Лечение микоза стоп
Лечение микоза стоп
-
 Микоз - Лечение заболевания
Микоз - Лечение заболевания
-
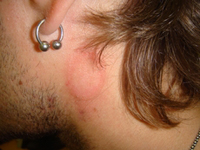 Микоз гладкой кожи
Микоз гладкой кожи
-
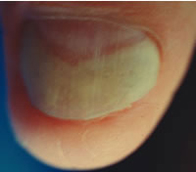 Микоз ногтей
Микоз ногтей
-
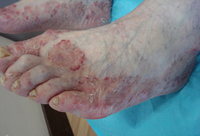 Микоз стоп
Микоз стоп
-
 Микоз. Как же с ним справиться?
Микоз. Как же с ним справиться?
-
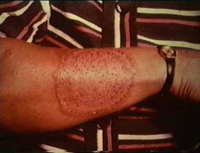 Микозы кожи
Микозы кожи
-
 Микозы легких
Микозы легких
-
 Микроспория (стригущий...
Микроспория (стригущий...
-
 Онихомикоз (грибок ногтей)...
Онихомикоз (грибок ногтей)...
-
 Отрубевидный (разноцветный)...
Отрубевидный (разноцветный)...
-
 Паховый микоз
Паховый микоз
-
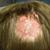 Трихофития (стригущий...
Трихофития (стригущий...
-
 Эпидермофития
Эпидермофития
-
 Эпидермофития – диагностика,...
Эпидермофития – диагностика,...
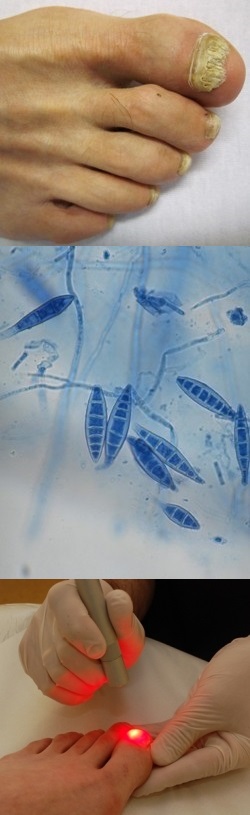
- Частота встречаемости и возбудители инфекции
- Онихомикоз у детей
- Причины и развитие онихомикозов
- Формы заболевания (классификация)
- Симптомы
- Диагностика
- Лечение
- Схема лечения онихомикоза
- Препараты для лечения онихомикоза
- Лечение лазером
- Онихомикоз – фото
- Обработка обуви при онихомикозе
Однако существуют различные варианты течения грибковой инфекции ногтей, которые определяются только типом возбудителя, длительностью существования патологического процесса и объемом поражения ногтевой пластинки. Онихомикозы у детей, взрослых и пожилых людей представляют собой совершенно одинаковые заболевания, отличающиеся друг от друга только скоростью выздоровления.
Онихомикоз ногтей стоп и рук – частота встречаемости и возбудители инфекции
Согласно данным международной статистики, онихомикозами страдает 10 – 20% от общего количества населения Земли, а среди всех заболеваний ногтей грибковые инфекции составляют не менее 1/3. Однако в последнее десятилетие указанные цифры подвергаются пересмотру, поскольку практикующие врачи-дерматологи отмечают рост числа пациентов, обращающихся за помощью по поводу микоза ногтей.К сожалению, данные клинических наблюдений показывают, что рост частоты онихомикозов наблюдается не только у взрослых, но и у детей, что обусловлено инфицированием в семье. Кроме того, вероятность развития инфекции увеличивается с возрастом, особенно у пожилых людей старше 65 лет, что обусловлено наличием таких хронических заболеваний, как сосудистая патология, ожирение, остеоартропатии стоп, сахарный диабет и др.
Онихомикозы могут вызываться следующими видами патогенных и условно-патогенных грибков:
- Дерматофит Trichophyton rubrum (является возбудителем инфекции в 75 – 90% случаев);
- Дерматофит Trichophyton interdigitale (является возбудителем инфекции в 10 – 20% случаев);
- Трихофиты Т. violaceum, Т. tonsurans, Т. schoenleinii, Т. mentagrophytes var. gypseum, Т. Verrucosum (являются возбудителями инфекции с 1 – 3% случаев);
- Паховый эпидермофитон Epidеrmophyton floccosum;
- Возбудитель микроспории Microsporum canis;
- Дрожжеподобные грибки рода Candida;
- Плесневые грибки рода Aspergillum.
В последние годы выросло число случаев онихомикоза, вызванных плесневыми грибками или несколькими видами грибов одновременно. Так, наиболее часто отмечается сочетанное поражение ногтевых пластинок дерматофитами и плесневыми или дрожжевыми грибками.
Онихомикоз у детей
Онихомикоз у детей не отличается от такового у взрослых ни по клиническому течению, ни по симптоматике, ни по особенностям поражения ногтевых пластинок стоп или рук, ни по каким-либо иным значимым для диагностики и лечения параметрам. Поэтому рассмотрение онихомикоза у детей нецелесообразно выделять в отдельную статью или раздел.Причины и развитие онихомикозов
Причиной развития онихомикозов, как и других инфекционных заболеваний, является патогенный микроорганизм, в данном случае – грибок. Инфекция развивается после проникновения грибка в структуры ногтя, где он начинает размножаться и формировать туннели и ходы.Инфицирование патогенными грибками, вызывающими онихомикозы, как правило, происходит при посещении различных мест общего пользования, в которых люди хотя бы некоторое количество времени стоят или ходят босиком, например, бани, сауны, бассейны, душевые на крупных предприятиях, спортивные залы и т.д. Достаточно часто бывает передача возбудителя онихомикоза внутри одной семьи при использовании одних и тех же предметов обихода, таких, как мочалки, тапочки, коврики, решетки, перчатки и др.
Заражение обычно происходит следующим образом: чешуйки кожи и ногтей у людей, страдающих онихомикозом, отпадают и попадают на коврики, подстилки, мочалки, поверхность ванны, ковры, полотенца и другие предметы. В этих чешуйках содержатся споры и мицелий грибков, которые могут сохраняться годами. Когда другой человек наступает или касается предмета обихода, на котором имеются такие чешуйки, они прилипают к его кожному покрову, грибок активизируется и переходит на ногти. Особенно опасны в плане инфицирования деревянные предметы, поскольку чешуйки с грибками практически невозможно вымыть и удалить из пор дерева. Наиболее часто сначала происходит заражение грибков ногтей стоп, а на ногтевые пластины рук их уже переносит сам человек.
Способствуют заражению онихомикозами следующие факторы:
- Плоскостопие;
- Травмы ногтей;
- Различные нарушения целостности кожи стоп и кистей (порезы, царапины, ссадины и др.);
- Варикозное расширение вен ног;
- Вегетососудистая дистония;
- Иммунодефицитные состояния;
- Ношение обуви, создающей эффект парилки;
- Тесная, неудобная обувь;
- Пониженная или повышенная потливость стоп;
- Несоблюдение правил гигиены;
- Сахарный диабет;
- Болезни крови;
- Длительный прием антибиотиков, глюкокортикоидов и цитостатиков.
При наличии предрасполагающих факторов заражение онихомикозом происходит быстрее и легче по сравнению с теми людьми, у которых они отсутствуют.
Онихомикоз обычно развивается не сразу, а после заражения кожи стоп. Перед появлением характерного поражения ногтя человека, как правило, беспокоит шелушение, трещины, мацерация и пузыри на коже в области межпальцевых складок, на подошве или на ладошке. Часто такое поражение кожи сопровождается зудом. И только через некоторое время после поражения грибком кожи ладоней или стоп он переходит на ногти. В редких случаях бывает изолированный онихомикоз, когда грибок проникает сразу непосредственно в ногтевую пластинку из-под какого-либо из ее краев.
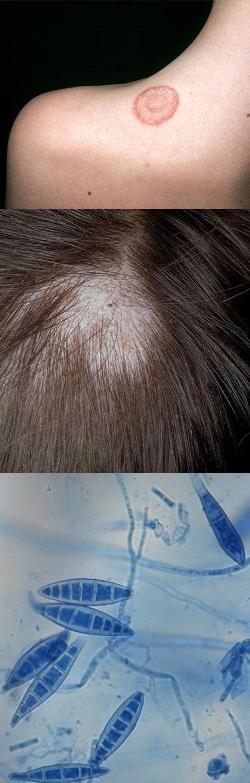
- Микроспория и стригущий лишай (микроспория и трихофития)
- Строение кожи: эпидермис, дерма, подкожная жировая клетчатка
- Возбудитель инфекции
- Способы передачи (как можно заразиться)
- Микроспория у детей
- Виды (классификация)
- Инкубационный период заболевания
- Симптомы (признаки)
- Микроспория – фото
- Диагностика
- Лечение
- Лечение микроспории у детей
- Профилактика заболевания
- Диагностика, лечение и профилактика микроспории у домашних питомцев (у кошек) - видео
- Отзывы
Микроспория и стригущий лишай (микроспория и трихофития)
Помимо медицинского названия, у данного грибкового заболевания имеется еще одно широко распространенное наименование – стригущий лишай. Термин "стригущий лишай" является традиционным обозначением группы заболеваний кожи и волосистой части головы, при которых поражаются волосы и происходит их обламывание, вследствие чего образуются проплешины. А поскольку еще 100 лет назад врачи не умели определять возбудителей инфекций ввиду отсутствия соответствующих методик, то все заболевания классифицировались, описывались и назывались преимущественно по внешним проявлениям. Именно поэтому микроспория была названа стригущим лишаем.Однако с развитием науки и техническим прогрессом врачи смогли выявлять не только признаки заболеваний, но и выделять их возбудителей, что стало буквально прорывом. В этот период удалось установить, что заболевание, которое всегда называли стригущим лишаем, может вызываться двумя видами патогенных грибков – Trichophyton и Microsporum. И тогда разновидность стригущего лишая, вызываемую грибками рода Trichophyton, стали называть трихофитией, а Microsporum – соответственно, микроспорией. Но поскольку внешние признаки и течение трихофитии и микроспории одинаковые, то за этими двумя инфекциями осталось прежнее общее название – стригущий лишай.
Таким образом, согласно современным представлениям, микроспория является грибковой инфекцией, поражающей кожу, волосы и ногти, и одновременно считается одной из разновидностей стригущего лишая.
Возбудитель инфекции
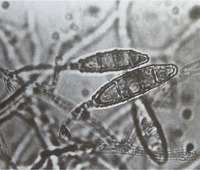 Среди грибков рода Microsporum имеется около 20 видов, способных провоцировать микроспорию гладкой кожи, волосистой части головы и ногтей. Наиболее часто микроспория вызывается следующими видами грибков рода Microsporum:
Среди грибков рода Microsporum имеется около 20 видов, способных провоцировать микроспорию гладкой кожи, волосистой части головы и ногтей. Наиболее часто микроспория вызывается следующими видами грибков рода Microsporum:- M. distorum;
- M. rivalieri;
- M. langeronii;
- M. canis;
- M. nanum;
- M. persicolor;
- M. gypseum;
- M. cookeii;
- Keratynomyces ajelloii.
Причем в 90% случаев возбудителем микроспории является грибок вида Microsporum canis, а остальные перечисленные разновидности патогенного микроорганизма являются причиной инфекции только в 10% наблюдений.
Способы передачи микроспории (как можно заразиться)
 Заражение микроспорией осуществляется контактным путем, то есть, при прикосновении к каким-либо предметам, веществам, животным или людям, которые больны инфекцией, являются ее носителями или на их поверхности имеются споры грибка. Чтобы четко представлять механизмы и пути передачи микроспории в популяции, необходимо знать разновидности данного грибка, которые влияют на способ их распространения среди людей.
Заражение микроспорией осуществляется контактным путем, то есть, при прикосновении к каким-либо предметам, веществам, животным или людям, которые больны инфекцией, являются ее носителями или на их поверхности имеются споры грибка. Чтобы четко представлять механизмы и пути передачи микроспории в популяции, необходимо знать разновидности данного грибка, которые влияют на способ их распространения среди людей.Итак, в зависимости от основного хозяина, все виды грибков Microsporum подразделяются на три разновидности:
1. Зоофильные грибки – основными хозяевами являются животные (чаще всего котята, реже собаки);
2. Антропофильные грибки – основными хозяевами являются люди;
3. Геофильные грибки – основным местом обитания является почва.
Зоофильные, атропофильные и геофильные грибки при попадании на кожный покров человека вызывают одно и то же инфекционное заболевание – микроспорию, однако пути их передачи и, соответственно, способы заражения различны.
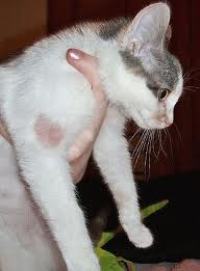
Так, передача зоофильных грибков рода Microsporum происходит при непосредственном бытовом контакте с зараженными кошками или собаками. А поскольку чаще всего носителями микроспории являются котята, то наблюдается два сезонных пика повышения заболеваемости данной инфекцией – в середине лета и осенью, когда кошки приносят приплод. Чтобы заразиться микроспорией, достаточно погладить кошку или собаку, которые больны инфекцией или являются бессимптомными носителями. Люди обычно заражаются от своих домашних кошек или собак, которые постоянно контактируют с хозяевами, сидят на коленях, залезают под одеяло и т.д.
Однако зоофильные грибки рода Microsporum могут передаваться человеку не только в результате непосредственного контакта с больным животным, но и опосредованным путем через кусочки его шерсти. Дело в том, что кошки и собаки, больные микроспорией или являющиеся носителями грибка, могут оставлять маленькие и незаметные кусочки шерсти на различных предметах обихода (мебель, ковры, кровати, диваны, кресла, одежда, обувь и т.д.), в которых содержатся споры грибка. Человек, прикасаясь к таким кусочкам шерсти, содержащим споры грибка, также заражается микроспорией.
Таким образом, передача зоофильной микроспории может осуществляться как при непосредственном контакте с больным животным, так и при прикосновении к предметам, на которых имеется шерсть и чешуйки кожи инфицированного животного.
Антропофильные грибки рода Microsporum передаются от больного человека к здоровому при непосредственных близких контактах (объятия, поцелуи и т.д.) или при использовании различных предметов, на которых находятся чешуйки кожи инфицированного лица (например, при использовании расчески, шапки, ножниц для стрижки волос, принадлежащих человеку, больному микроспорией). То есть, антропофильные грибки передаются точно так же, как и зоофильные, но от человека к человеку, а не от животных.
Заражение геофильными грибками рода Microsporum происходит при непосредственных контактах с почвой, загрязненной данными микробами.
Когда какой-либо человек заражается любой разновидностью грибка Microsporum (зоофильной, антропофильной или геофильной), то в дальнейшем он является источником инфекции для окружающих, которые могут быть инфицированы микроспорией уже от него. Однако несмотря на гипотетическую возможность инфицирования других людей, члены семей больных микроспорией очень редко оказываются зараженными.
Описанные выше пути передачи микроспории не совсем полно отражают картину того, как происходит заражение грибковой инфекцией. Так, при простом попадании грибка на кожу человек не заболеет микроспорией, поскольку патогенный микроб будет уничтожен нормальной микрофлорой и иммунной системной или просто смыт в ходе выполнения гигиенических мероприятий. Это означает, что для заболевания микроспорией необходимо не только попадание грибка на кожный покров, но и наличие неких предрасполагающих факторов, которые позволят ему внедриться в кожу и спровоцировать инфекцию.
К таким предрасполагающим факторам относят следующие:
1. Травматические повреждения кожи;
2. Мацерация кожи;
3. Сниженный иммунитет.
Таким образом, микроспория передается от животного или человека другому человеку только в том случае, если у него имеются указанные предрасполагающие факторы.
- Краткая характеристика
- Трихофития (волосистой части головы, гладкой кожи и ногтей) – фото
- Трихофития под микроскопом
- Возбудитель
- Пути передачи
- Трихофития у детей
- Трихофития и микроспория
- Симптомы заболевания
- Стригущий лишай (трихофития): признаки, проявления и последствия - видео
- Паховая трихофития
- Диагностика
- Лечение
- Лечение трихофитии у детей
- Профилактика инфекции
- Трихофития (стригущий лишай): признаки и симптомы, пути заражения, лечение и профилактика - видео
- Вакцина против трихофитии
Каждая форма трихофитии может поражать гладкую кожу, волосистую часть головы или ногти. Обычно трихофития изолированно поражает только кожу, либо только волосистую часть голову, либо ногти. Однако довольно часто наблюдаются сочетанные поражения, например, трихофития гладкой кожи и волосистой части головы, или ногтей и т.д.
Трихофития – краткая характеристика
Под общим названием трихофития врачи подразумевают три формы инфекции, которые могут быть локализованы на различных участках кожного покрова или придатков кожи (волос и ногтей), а именно:1. Поверхностная трихофития гладкой кожи, волосистой части головы или ногтей.
2. Хроническая трихофития гладкой кожи, волосистой части головы или ногтей.
3. Инфильтративно-нагноительная трихофития гладкой кожи, волосистой части головы или области бороды и усов у мужчин.
Поверхностная и хроническая формы трихофитии (поверхностная, хроническая и инфильтративно-нагноительная) вызываются одной разновидностью грибков рода Трихофитон, которая поражает только людей. Соответственно, заражение данные формами трихофитии возможно исключительно при прямых или опосредованных контактах больного человека со здоровым. Под прямыми контактами подразумеваются объятия, поцелуи и прочие варианты тесного взаимодействия, при которых происходит соприкосновение тел. Под косвенными контактами понимают использование одних и тех же бытовых предметов, таких, как расчески, полотенца, одежда, мочалка и т.д.
Инфильтративно-нагноительная форма трихофитии или, как ее называли в прошлом, глубокая, вызывается другой разновидностью грибка из рода Трихофитон, который может поражать как животных, так и человека. Поэтому данная форма трихофитии может передаваться контактным путем, прямо или опосредованно, и от человека к человеку, и от животных к человеку. Как правило, грибок передается при непосредственных контактах с самими животными или инфицированными ими предметами, такими, как сено, почва, корма и другие, вследствие чего по понятным причинам данной формой трихофитии чаще страдают жители сельской местности.
В последние 20 лет отмечается примерно одинаковая частота встречаемости поверхностной и инфильтративно-нагноительной трихофитий у людей разного возраста. Причем отмечается тенденция к более высокой заболеваемости жителей городов, а не только сельской местности. Это связано с тем, что переносчиками грибка-возбудителя инфильтративно-нагноительной формы трихофитии являются грызуны, в частности мыши и крысы, которые в большом количестве обитают в городах. Крысы, снующие по улицам городов, оставляют чешуйки шкуры со спорами грибка на асфальте, стенах домов, поверхности дверей и т.д. Люди, контактируя с этими поверхностями, могут заражаться грибками и, соответственно, заболевать инфильтративно-нагноительной формой трихофитии.
Поверхностная и инфильтративно-нагноительная трихофития отличаются от хронической тем, что они конечны, то есть, через некоторый промежуток времени в большинстве случаев происходит самоизлечение. Хроническая трихофития – это, по сути, поверхностная, но не подвергшаяся самоизлечению, а перешедшая в постоянное медленное течение.
Хроническая трихофития, как правило, развивается у зрелых женщин или детей обоего пола, не достигших половой зрелости из-за особенностей их гормонального статуса. У детей (и мальчиков, и девочек) инфекция может протекать длительно из-за отсутствия половых гормонов в крови, которые либо способствуют самоизлечению, либо, напротив, переводят заболевание в хроническую форму. А пока половые гормоны не вырабатываются, у детей может длительно сохраняться трихофития, которую на этом основании относят к хронической.
У мальчиков, достигших половой зрелости, как правило, происходит самоизлечение от трихофитии, поскольку под действием мужских половых гормонов в состав кожного сала включается особое вещество, губительно действующее на грибки. У девочек, достигших половой зрелости, самоизлечения поверхностной трихофитии не происходит, а с большой степенью вероятности она переходит в хроническую, поскольку под влиянием эстрогенов не вырабатывается кислота, губительно действующая на грибки.
Именно поэтому хроническая трихофития характерна для детей младше половозрелого возраста и женщин. У мужчин хроническая трихофития развивается только при недостаточности андрогенов, например, на фоне синдрома Иценко-Кушинга, акроцианоза, дефицита витамина А и др.
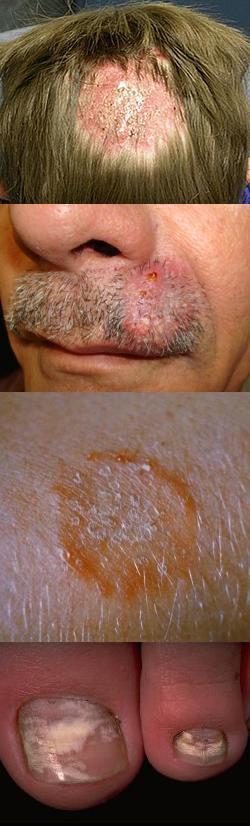
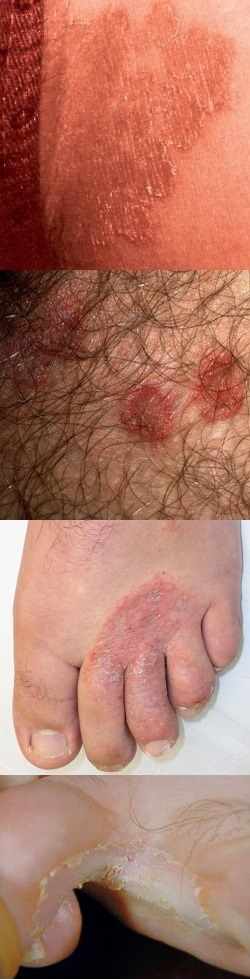
Трихофития (волосистой части головы, гладкой кожи и ногтей) – фото
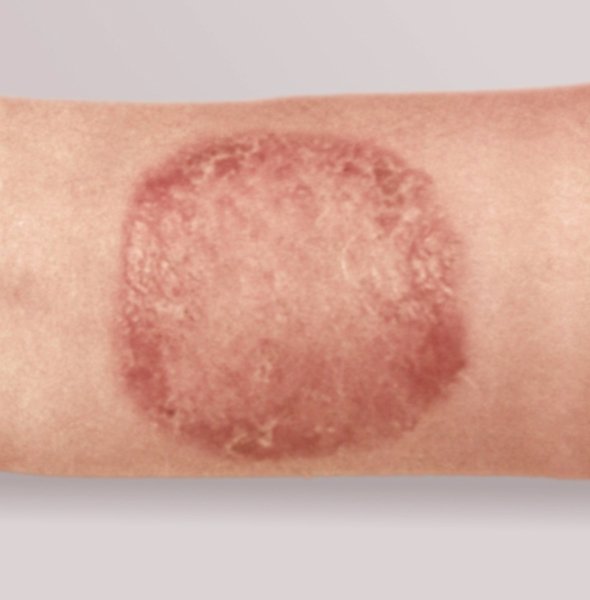
На данной фотографии изображен очаг трихофитии гладкой кожи.
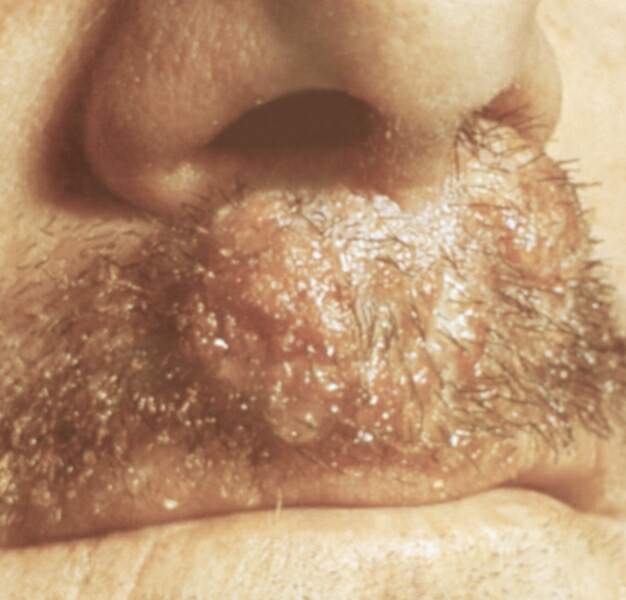
На данной фотографии изображен очаг инфильтративно-нагноительной формы трихофитии области бороды и усов у мужчин.
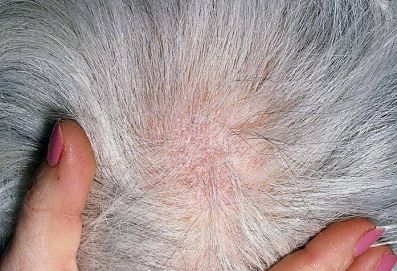
На данной фотографии изображен очаг трихофитии волосистой части головы.
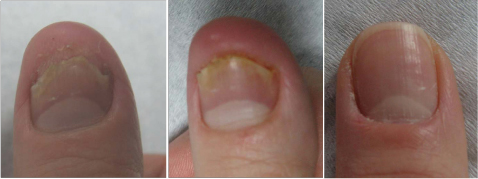
На данной фотографии изображена трихофития ногтей.
Трихофития под микроскопом
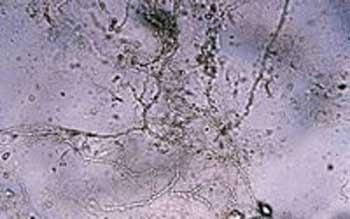
На данной фотографии под микроскопом видны нити грибка, являющегося возбудителем трихофитии.
- Краткая характеристика заболевания
- Фото
- Причины
- Симптомы
- Отрубевидный (разноцветный) лишай: описание, причины, симптомы и признаки у детей и у взрослых, характеристика высыпаний, предрасполагающие факторы (мнение врача-дерматолога) - видео
- Виды
- Отрубевидный лишай на голове
- Отрубевидный лишай у детей
- ... при беременности
- Отрубевидный (разноцветный) лишай у детей и беременных: лечение, профилактика (мнение дерматовенеролога) - видео
- Диагностика
- Лечение
- Препараты при отрубевидном лишае: салициловая мазь (эффективность, недостатки, длительность и последствия применения) - видео
- Препараты при отрубевидном лишае: Тридерм (показания, побочное действие, лечение отита, дешевые аналоги) - видео
- Народные средства
- Отрубевидный (разноцветный) лишай: лечение, эффективные препараты, шампуни, народные средства (мнение врача-дерматолога) - видео
Краткая характеристика заболевания
Отрубевидный лишай известен врачам достаточно давно, вследствие чего у данного заболевания имеется целый ряд названий, таких, как "разноцветный лишай", "пляжный лишай", "Tinea Versicolor", "Pityriasis Versicolor", "Pityriasis furfuracea", "Lichen versicolor" и т.д. Указанные разнообразные названия были даны в различное время на основании того или иного признака заболевания, который выделялся врачами в качестве наиболее характерного. В настоящее время официальное название патологии – отрубевидный лишай, однако все остальные варианты наименований также по-прежнему используются, поэтому их необходимо знать, чтобы в любой ситуации ориентироваться и понимать, какое подразумевается заболевание.
Отрубевидный лишай необходимо отличать от другого заболевания кожи, которое имеет похожее название, а именно – отрубевидный волосяной лишай Девержи (остроконечный красный лишай). Лишай Девержи – красный, а отрубевидный лишай – разноцветный, и объединяет два данных различных заболевания исключительно наличие слова "отрубевидный" в названиях.
Сущность отрубевидного лишая заключается в том, что в роговом слое кожного покрова постоянно происходит рост псевдомицелия грибка. Из-за размножения и роста псевдомицелия в роговом слое протекает подострая воспалительная реакция, а также происходит усиленное размножение и отмирание клеток с образованием большого количества роговых чешуек. Вследствие данных патологических процессов участки рогового слоя размягчаются, шелушатся и теряют нормальную окраску, образуя характерные очаги поражения на коже в виде пятен неровной формы и различного размера. То есть основным внешним проявлением отрубевидного лишая являются пятна на кожном покрове, имеющие разную форму и размеры, окрашенные в желтовато-коричневые оттенки на незагорелой коже, и в бело-желтые цвета на загорелой коже.
Заболевание вызывается условно-патогенными грибками, которые могут присутствовать на коже человека в нескольких формах. Когда грибок находится в непатогенной форме, он является частью нормальной микрофлоры кожного покрова, не приносит вреда человеку и не вызывает отрубевидного лишая. Но если по каким-либо причинам грибок переходит в одну из двух патогенных форм, то он становится способным проникать с поверхности кожи в глубину ее рогового слоя и вызывать, тем самым, развитие отрубевидного лишая. Отнесение грибка к условно-патогенным означает то, что в норме он не вредит человеку, но при формировании благоприятных для него условий вызывает развитие заболевания.
 Как правило, благоприятными для грибка условиями, в которых он переходит в патогенную форму и вызывает лишай, является высокая влажность кожного покрова, и высокая температура воздуха или кожи. Это означает, что любые факторы, способствующие длительному нахождению кожи во влажном и горячем состоянии (например, повышенная потливость, интенсивная физическая работа, нахождение в жарком, душном помещении, прием жаропонижающих препаратов, вегето-сосудистая дистония, проливные поты при туберкулезе, слишком теплая одежда и т.д.), фактически можно рассматривать в качестве провоцирующих развитие отрубевидного лишая. Именно поэтому отрубевидный лишай гораздо чаще встречается у людей, проживающих в жарком и влажном климате, по сравнению с теми, кто постоянно находится в зоне умеренного климатического пояса.
Как правило, благоприятными для грибка условиями, в которых он переходит в патогенную форму и вызывает лишай, является высокая влажность кожного покрова, и высокая температура воздуха или кожи. Это означает, что любые факторы, способствующие длительному нахождению кожи во влажном и горячем состоянии (например, повышенная потливость, интенсивная физическая работа, нахождение в жарком, душном помещении, прием жаропонижающих препаратов, вегето-сосудистая дистония, проливные поты при туберкулезе, слишком теплая одежда и т.д.), фактически можно рассматривать в качестве провоцирующих развитие отрубевидного лишая. Именно поэтому отрубевидный лишай гораздо чаще встречается у людей, проживающих в жарком и влажном климате, по сравнению с теми, кто постоянно находится в зоне умеренного климатического пояса.Отдельно необходимо отметить, что у людей может иметься генетическая склонность к развитию данного микоза. Для данной категории характерно возникновение заболевания даже при незначительном влиянии провоцирующих факторов.
Заболевание наиболее часто встречается в возрасте 10 – 50 лет. Дети младше 10 лет и люди старше 55 лет практически никогда не страдают отрубевидным лишаем.
Поскольку отрубевидный лишай вызывается условно-патогенными представителями собственной нормальной микрофлоры кожи человека, данное заболевание, несмотря на его инфекционную природу, является незаразным. Это означает, что человек, страдающий отрубевидным лишаем, не опасен для окружающих, поскольку заболевание не передается от него другим людям. Поэтому все окружающие могут безбоязненно вступать в близкие тактильные контакты (обнимание, рукопожатия и т.д.) с людьми, страдающими отрубевидным лишаем.
На начальных этапах заболевания грибок, перешедший в патогенную форму, проникает в выходные отверстия сальных желез, расположенных в области волосяных фолликулов. В сальных железах грибок размножается, поражая небольшой участок рогового слоя кожи вокруг волосинок. Участки поражения выглядят как мелкие желто-бурые точки на коже. По мере развития заболевания пораженные участки кожи увеличиваются в размерах, приобретая вид пятен различного размера неправильной формы. Такие пятна могут быть окрашены в любые оттенки буроватых, коричневых или желто-коричневых цветов на незагорелой коже и в беловато-желтые оттенки на загорелой коже. При длительном течении заболевания пятна сливаются между собой, образуя обширные очаги поражения диаметром до 15 см.
Поверхность пятен покрыта чешуйками, которые при легком поскабливании начинают интенсивно шелушиться. Чем чаще человек моется, тем менее заметно шелушение и чешуйки на пятнах, вследствие того, что они постоянно механически удаляются и не успевают скапливаться в большом количестве. Однако под воздействием ультрафиолета (в том числе при загорании на солнце) пятна начинают интенсивно шелушиться и приобретают бело-желтоватый или кремовый оттенки в отличие от всей остальной кожи, становящейся темной. Интенсивное шелушение пятен, возникающее под влиянием солнечных лучей, может привести к спонтанному самопроизвольному излечению за счет того, что грибок просто будет удален из рогового слоя кожи вместе с опадающими чешуйками.
Пятна при отрубевидном лишае, как правило, локализуются на верхней части тела – на туловище, груди, спине, в области декольте, под мышками, на плечах, животе и т.д. В более редких случаях пятна появляются на руках, ногах, шее, в области половых органов, а также на голове под волосами.
Пятна отрубевидного лишая обычно никак клинически не проявляются, лишь изредка провоцируя несильный зуд.
Лишай может длиться годами, но к возрасту 55 – 60 лет практически всегда самопроизвольно излечивается. К сожалению, из-за генетической предрасположенности лишай даже после качественного лечения может рецидивировать.
Лечение отрубевидного лишая производится при помощи противогрибковых препаратов и кератолитических средств, а также специализированных веществ для мытья кожи. Противогрибковые препараты уничтожают грибок, кератолитические средства вызывают усиленное шелушение, что позволяет одновременно и убить патогенный микроб, и удалить его с пораженных участков. Средства для мытья кожи позволяют быстро и эффективно удалять шелушения и профилактируют рецидивы заболевания. Практически все средства для лечения отрубевидного лишая применяют наружно, и только в редких случаях противогрибковые препараты принимают внутрь.
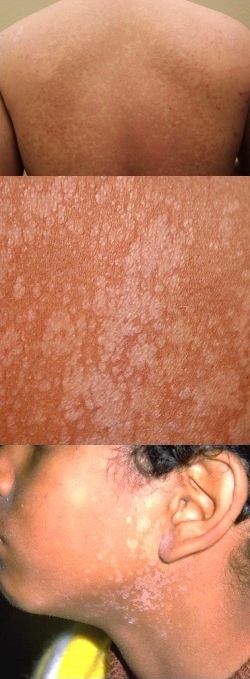
Фото отрубевидного (разноцветного) лишая на коже и на голове
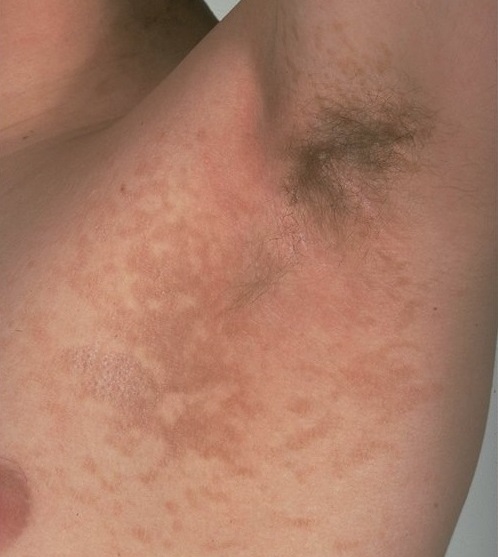
На данной фотографии изображены пятна отрубевидного лишая в подмышечной впадине.
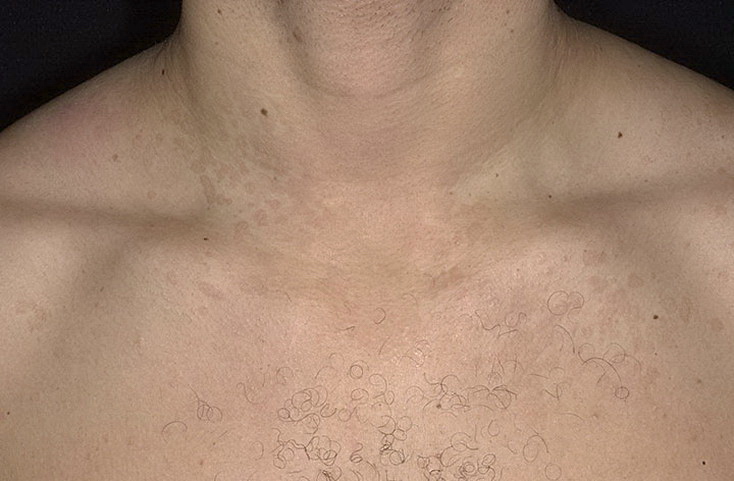
На данной фотографии изображены пятна отрубевидного лишая на незагорелой коже, локализованные в области декольте.
- Общая характеристика заболевания
- Классификация
- Причины
- Эпидермофития: грибки-возбудители, локализация (паховая, эпидермофития стоп), причины и группы риска, пути заражения, профилактика, рецидив – видео
- Симптомы и течение заболевания
- Паховая эпидермофития: причины, локализация и симптомы грибка у мужчин и женщин, диагностика, последствия – видео
- Эпидермофития стоп и кистей: симптомы, формы грибка. Эпидермофития ногтей и пальцев рук (рекомендации врача-дерматолога) – видео
- Эпидермофития у мужчин
- ... у женщин
- ... у детей
- Эпидермофития у детей и беременных женщин: симптомы и лечение грибка (препараты, мази) – видео
- Фото
- Диагностика
- Лечение
- Лечение паховой эпидермофитии: противогрибковые средства, антимикотики, антигистамины, мази и др. Народная медицина – видео
- Эпидермофития стоп: лечение и уход за стопами (рекомендации врача-дерматолога) – видео
- Лечение эпидермофитии у мужчин и женщин
- Лечение в домашних условиях
- Профилактика заболевания
Диагностика эпидермофитии
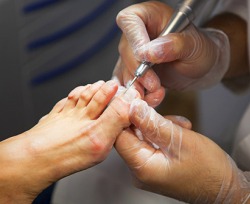 Диагноз и паховой эпидермофитии, и эпидермофитии стоп устанавливается врачом на основании осмотра и изучения характера и расположения высыпаний. Для уточнения диагноза врач может спросить, как протекала болезнь до обращения за медицинской помощью, чтобы установить характерные этапы и признаки микоза.
Диагноз и паховой эпидермофитии, и эпидермофитии стоп устанавливается врачом на основании осмотра и изучения характера и расположения высыпаний. Для уточнения диагноза врач может спросить, как протекала болезнь до обращения за медицинской помощью, чтобы установить характерные этапы и признаки микоза.Кроме того, для подтверждения диагноза врач берет соскобы с очагов поражения, после чего специалисты-лаборанты изучают их под микроскопом. При эпидермофитии в соскобах обнаруживаются нити грибков, что и позволяет уточнить диагноз. Однако соскоб бывает неинформативным, если взят с влажной, мокнущей кожи. Какие-либо иные диагностические манипуляции, за исключением соскобов и внешнего осмотра, для подтверждения эпидермофитии не проводятся.
Эпидермофития – лечение
Поскольку при эпидермофитии источником инфекции являются различные предметы и вещи, которыми пользовался больной человек, то одновременно с началом терапии следует провести тщательную дезинфекцию и уборку в доме. Для этого проводят влажную уборку всех предметов и поверхностей водой с уксусом (столовая ложка уксусной эссенции на литр воды). Особенно тщательно промывают труднодоступные места. Мочалки, пемзу и другие предметы, которые нельзя продезинфицировать, выбрасывают. Всю мягкую рухлядь (полотенца, белье, одежду и т.д.) стирают в горячей воде при температуре 90oС или кипятят. Обувь дезинфицируют следующим образом – смятую газету смачивают 40% формалином или уксусной эссенцией, и закладывают ее внутрь ботинка. Затем каждый ботинок заворачивают в газету и укладывают в непроветриваемые ящики. По прошествии двух суток обувь достают и хорошо проветривают на протяжении 24 часов.
Принципы лечения паховой эпидермофитии
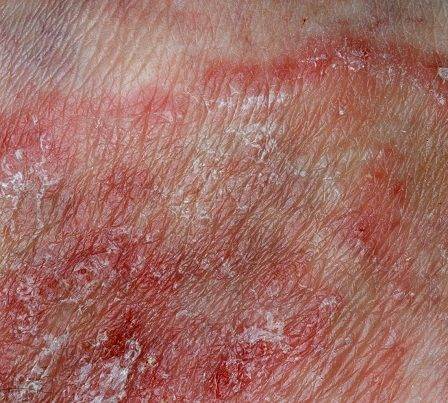 Лечение паховой эпидермофитии проводят стадийно. На первом этапе терапии купируют воспалительные явления, подсушивают кожу и успокаивают зуд. Далее, после того, как будут удалены пузыри, устранено мокнутие, и кожа станет сухой, проводят этиотропную противогрибковую терапию, которая является основной в комплексном лечении. Если на коже отсутствуют воспалительные элементы, мокнутие и пузыри, то можно, минуя первый этап противовоспалительной терапии, приступить сразу ко второму – противогрибковому лечению. Основное лечение паховой эпидермофитии – местное, то есть применяется широкий спектр препаратов с противовоспалительным и противогрибковым действием, которые наносятся наружно на очаги поражения. В очень редких случаях, когда процесс тяжелый, противогрибковые препараты назначают внутрь. В целом же внутрь принимают только препараты, купирующие зуд, или антибиотики (если имеется гнойничковое поражение кожи вследствие присоединения вторичной бактериальной инфекции).
Лечение паховой эпидермофитии проводят стадийно. На первом этапе терапии купируют воспалительные явления, подсушивают кожу и успокаивают зуд. Далее, после того, как будут удалены пузыри, устранено мокнутие, и кожа станет сухой, проводят этиотропную противогрибковую терапию, которая является основной в комплексном лечении. Если на коже отсутствуют воспалительные элементы, мокнутие и пузыри, то можно, минуя первый этап противовоспалительной терапии, приступить сразу ко второму – противогрибковому лечению. Основное лечение паховой эпидермофитии – местное, то есть применяется широкий спектр препаратов с противовоспалительным и противогрибковым действием, которые наносятся наружно на очаги поражения. В очень редких случаях, когда процесс тяжелый, противогрибковые препараты назначают внутрь. В целом же внутрь принимают только препараты, купирующие зуд, или антибиотики (если имеется гнойничковое поражение кожи вследствие присоединения вторичной бактериальной инфекции).Итак, на первом этапе терапии для купирования воспаления и устранения мокнутия применяют примочки с 1 – 2% раствором резорцина, 0,1% раствором этакридина лактата, 0,1% раствором хлоргексидина, 0,25% раствором серебра или Микозолона. Если воспаление очень сильное (настолько, что человек не может выполнять обычные домашние обязанности или ходить на работу), то для его быстрого купирования применяют мази и крема с гормонами глюкокортикоидами, например, Дексаметазон, Гидрокортизон и т.д. Такие гормональные средства применяют короткими курсами длительностью 2 – 7 дней. После завершения терапии гормональными средствами начинают делать примочки с вышеперечисленными противовоспалительными препаратами. Если имеются пузыри, то их предварительно прокалывают стерильной иглой и выпускают жидкость. Примочки меняют по два раза в сутки. Для постановки примочек куски ваты смачивают в любом указанном растворе и прикладывают к очагам поражения, фиксируя бинтом. Когда под влиянием примочек воспалительные явления (краснота, отек, боль, зуд) пройдут, переходят к основному этапу терапии – применению противогрибковых средств.
 На втором этапе можно использовать различные противогрибковые средства, наносящиеся наружно. Так, эффективно уничтожают грибки-эпидермофитоны раствор Фукорцина, серно-дегтярная мазь, серно-салициловая мазь, цинковая мазь, Вилькинсоновская мазь, настойка йода 2%. Также эффективны для противогрибковой терапии современные готовые препараты, содержащие антимикотические активные вещества (мази, гели, лосьоны и аэрозоли, содержащие тербинафин, нафтифин, оксиконазол, кетоконазол или бифоназол). Выбор конкретного антигрибкового средства для наружного применения производится врачом или самим пациентом на основании удобства применения и личных представлений об эффективности препаратов. Любые противогрибковые препараты наносят на очаги поражения дважды в сутки, и продолжают терапию вплоть до полного исчезновения симптомов инфекции – то есть до тех пор, пока кожа не приобретет полностью здоровый и нормальный вид (в среднем от 3 до 6 недель).
На втором этапе можно использовать различные противогрибковые средства, наносящиеся наружно. Так, эффективно уничтожают грибки-эпидермофитоны раствор Фукорцина, серно-дегтярная мазь, серно-салициловая мазь, цинковая мазь, Вилькинсоновская мазь, настойка йода 2%. Также эффективны для противогрибковой терапии современные готовые препараты, содержащие антимикотические активные вещества (мази, гели, лосьоны и аэрозоли, содержащие тербинафин, нафтифин, оксиконазол, кетоконазол или бифоназол). Выбор конкретного антигрибкового средства для наружного применения производится врачом или самим пациентом на основании удобства применения и личных представлений об эффективности препаратов. Любые противогрибковые препараты наносят на очаги поражения дважды в сутки, и продолжают терапию вплоть до полного исчезновения симптомов инфекции – то есть до тех пор, пока кожа не приобретет полностью здоровый и нормальный вид (в среднем от 3 до 6 недель).На первом противовоспалительном этапе терапии дополнительно можно принимать любые антигистаминные препараты (например, Эриус, Телфаст, Цетрин, Зодак, Парлазин, Супрастин и др.) для купирования зуда, уменьшения отека и устранения аллергических проявлений грибковой инфекции. Если эпидермофития осложнена бактериальной инфекцией с гнойными повреждениями кожи, то на начальном этапе терапии совместно с противовоспалительными примочками обязательно проводят короткий курс антибиотикотерапии. Для этого применяют антибиотики широкого спектра действия, такие, как Цефалексин, Имипенем и др.
 Несмотря на то, что большинство средств массовой информации не советует использовать народные методы для лечения подобных заболеваний, они (народные средства) иногда оказываются ничуть не хуже аптечных лекарств. В этой статье Вы найдете советы по лечению таких болезней как народными, так и официальными методами. Для начала о том, какие методы лечения могут предложить Вам врачи. Очень часто лечение ограничивается только наружными средствами. Это самые разные противогрибковые мази и притирки. Обычно все процедуры по обработке пораженных мест проводят перед сном. Для начала ноги (или иную пораженную часть тела) следует хорошенько помыть с помощью теплой воды и мыла. Иногда врачи советуют подсушивать кожу зеленкой или йодом.
Несмотря на то, что большинство средств массовой информации не советует использовать народные методы для лечения подобных заболеваний, они (народные средства) иногда оказываются ничуть не хуже аптечных лекарств. В этой статье Вы найдете советы по лечению таких болезней как народными, так и официальными методами. Для начала о том, какие методы лечения могут предложить Вам врачи. Очень часто лечение ограничивается только наружными средствами. Это самые разные противогрибковые мази и притирки. Обычно все процедуры по обработке пораженных мест проводят перед сном. Для начала ноги (или иную пораженную часть тела) следует хорошенько помыть с помощью теплой воды и мыла. Иногда врачи советуют подсушивать кожу зеленкой или йодом.
- Общая характеристика заболевания
- Классификация
- Причины
- Эпидермофития: грибки-возбудители, локализация (паховая, эпидермофития стоп), причины и группы риска, пути заражения, профилактика, рецидив – видео
- Симптомы и течение заболевания
- Паховая эпидермофития: причины, локализация и симптомы грибка у мужчин и женщин, диагностика, последствия – видео
- Эпидермофития стоп и кистей: симптомы, формы грибка. Эпидермофития ногтей и пальцев рук (рекомендации врача- дерматолога) – видео
- Эпидермофития у мужчин
- ... у женщин
- ... у детей
- Эпидермофития у детей и беременных женщин: симптомы и лечение грибка (препараты, мази) – видео
- Фото
- Диагностика
- Лечение
- Лечение паховой эпидермофитии: противогрибковые средства, антимикотики, антигистамины, мази и др. Народная медицина – видео
- Эпидермофития стоп: лечение и уход за стопами (рекомендации врача-дерматолога) – видео
- Лечение эпидермофитии у мужчин и женщин
- Лечение в домашних условиях
- Профилактика заболевания
Общая характеристика заболевания
Под термином "эпидермофития" (epidermophytia) современные врачи и ученые подразумевают группу грибковых инфекций гладкой кожи тела, стоп ног, кистей рук или, в редких случаях, ногтей. Волосистая часть головы эпидермофитией не поражается. В целом термин "эпидермофития" состоит из двух слов – "эпидермис" и "фития". Эпидермис – это самый верхний, наружный слой кожи, а фития – это собирательное название патогенных грибков, способных поражать эпидермис, вызывая в нем длительный и вялотекущий хронический воспалительный процесс. Таким образом, общий смысл, заложенный в термине "эпидермофития" – это грибковая инфекция, поражающая наружный слой кожи (эпидермис).
Грибки, вызывающие эпидермофитию, заразны и широко распространены в окружающей среде. Поэтому данное инфекционное заболевание также фиксируется весьма часто во всех частях света и странах мира. Мужчины сильнее подвержены заражению эпидермофитией по сравнению с женщинами, вследствие чего данное инфекционное заболевание чаще развивается у представителей сильного пола. Кроме того, имеются данные, согласно которым эпидермофитией чаще страдают жители городов, нежели сельское население. Дети младше 15 лет очень редко болеют эпидермофитией, а подростки в возрасте 15 – 18 лет страдают от данной инфекции чаще детей, но реже, чем взрослые.
Наиболее подвержены эпидермофитии люди, длительно и часто находящиеся в условиях высокой температуры и повышенной влажности окружающей среды, а также те индивидуумы, кожный покров которых постоянно потеет, повреждается или мацерируется. Это означает, что эпидермофитией наиболее часто заболевают люди, постоянно посещающие бассейны, сауны и пляжи (в том числе сотрудники бань, саун, бассейнов, пляжей, пловцы и т.д.), и пренебрегающие при этом правилами личной гигиены (например, хождение без личных тапочек, использование общих мочалок, полотенец в душевых кабинах и т.д.). Кроме того, эпидермофитией часто страдают профессиональные спортсмены, работники горячих цехов и угольных шахт, поскольку их кожа постоянно потеет. Среди профессиональных спортсменов, пловцов, работников бань, душевых, бассейнов, саун, горячих цехов и угольных шахт заболеваемость эпидермофитией, по данным ряда исследователей, достигает 60 – 80%.
Эпидермофития может протекать в двух основных клинических формах – это эпидермофития стоп и паховая эпидермофития. Паховая эпидермофития представляет собой форму инфекции, при которой поражается гладкая кожа преимущественно в крупных складках, таких, как паховые, бедренные, подмышечные, межъягодичная складка, внутренняя поверхность бедер, складки под молочными железами у женщин, складки на животе и талии у тучных людей, а также межпальцевые промежутки на кистях и стопах. Ногти рук и ног при паховой эпидермофитии поражаются крайне редко. Поскольку наиболее часто очаги грибковой инфекции располагаются в паховых складках и на внутренней поверхности бедер, данную форму эпидермофитии называют "паховой".
Эпидермофития стоп представляет собой форму инфекции, при которой поражается кожный покров свода и межпальцевых промежутков стоп. Кроме того, при эпидермофитии стоп в инфекционное поражение нередко вовлекаются и ногти. Вследствие того, что при данной форме инфекции поражается кожа и/или ногти стопы, ее называют эпидермофитией стоп. Инфекция может протекать в различных клинических формах.
Эпидермофития паховая и стоп вызывается различными видами патогенных грибков. Так, паховая эпидермофития вызывается грибком Epidermophyton floccosum (хлопьевидный эпидермофитон), который также называется Epidermophyton inguinale Sabourand (на фото справа). А эпидермофития стоп вызывается грибком Trichophyton mentagrophytes, вариантом interdigitale. Однако оба грибка обладают схожими свойствами, поражая, прежде всего, эпидермис, вследствие чего инфекции, вызываемые ими, объединяют в одну большую нозологическую группу (заболевание) под названием "эпидермофития".
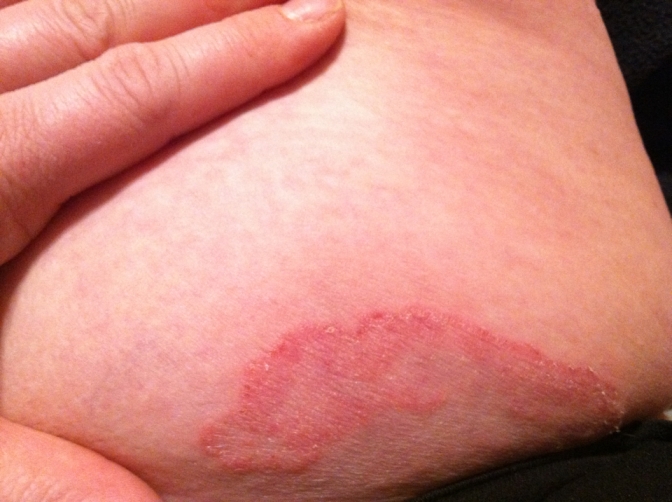 При паховой эпидермофитии очаги поражения обычно располагаются в области подмышечных впадин, на внутренних поверхностях бедер, лобке, в складках молочных желез или в межпальцевых промежутках стоп или кистей рук. Сначала на кожном покрове появляются небольшие шелушащиеся воспаленные пятна, окрашенные в красный цвет, размером с чечевичное зерно. Постепенно пятна увеличиваются в размерах, образуя довольно крупные овальные очаги поражения, поверхность которых красная, мацерированная, покрытая пузырьками и корками. Край очагов приподнят над поверхностью окружающей кожи за счет отека. При продолжающемся течении инфекции очаги сливаются между собой, образуя поля размером с ладонь. В центральной части очаги бледнеют и западают, а по краям располагается валик из отслаивающегося эпидермиса. Очаги поражения зудят. Как правило, паховая эпидермофития развивается резко, с одновременного появления сразу нескольких мелких красных пятен. После чего заболевание приобретает хронический характер, и может течь годами. После перехода в хроническую стадию паховая эпидермофития протекает с чередованием периодов обострений и ремиссий. Ремиссии представляют собой более или менее спокойные периоды, при которых очаги поражения не увеличиваются в размерах, не зудят и практически не беспокоят человека. А в периоды обострений, которые возникают после обильного потения, очаги начинают быстро увеличиваться в размерах, краснеют и зудят.
При паховой эпидермофитии очаги поражения обычно располагаются в области подмышечных впадин, на внутренних поверхностях бедер, лобке, в складках молочных желез или в межпальцевых промежутках стоп или кистей рук. Сначала на кожном покрове появляются небольшие шелушащиеся воспаленные пятна, окрашенные в красный цвет, размером с чечевичное зерно. Постепенно пятна увеличиваются в размерах, образуя довольно крупные овальные очаги поражения, поверхность которых красная, мацерированная, покрытая пузырьками и корками. Край очагов приподнят над поверхностью окружающей кожи за счет отека. При продолжающемся течении инфекции очаги сливаются между собой, образуя поля размером с ладонь. В центральной части очаги бледнеют и западают, а по краям располагается валик из отслаивающегося эпидермиса. Очаги поражения зудят. Как правило, паховая эпидермофития развивается резко, с одновременного появления сразу нескольких мелких красных пятен. После чего заболевание приобретает хронический характер, и может течь годами. После перехода в хроническую стадию паховая эпидермофития протекает с чередованием периодов обострений и ремиссий. Ремиссии представляют собой более или менее спокойные периоды, при которых очаги поражения не увеличиваются в размерах, не зудят и практически не беспокоят человека. А в периоды обострений, которые возникают после обильного потения, очаги начинают быстро увеличиваться в размерах, краснеют и зудят.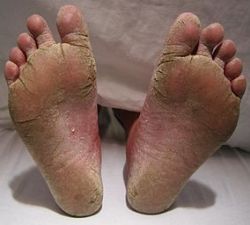 При эпидермофитии стоп поражается кожный покров стопы, и иногда ногти. Ногти не всегда вовлекаются в патологический процесс. В зависимости от того, как именно протекает заболевание и какие участки кожи стопы поражаются, выделяют пять клинических разновидностей эпидермофитии стоп: стертая, сквамозно-гиперкератотическая, интертригинозная, дисгидротическая и ногтевая. Перечисленные разновидности эпидермофитии стоп довольно условны, поскольку часто болезнь протекает в форме сочетания клинических признаков двух, трех или четырех разновидностей.
При эпидермофитии стоп поражается кожный покров стопы, и иногда ногти. Ногти не всегда вовлекаются в патологический процесс. В зависимости от того, как именно протекает заболевание и какие участки кожи стопы поражаются, выделяют пять клинических разновидностей эпидермофитии стоп: стертая, сквамозно-гиперкератотическая, интертригинозная, дисгидротическая и ногтевая. Перечисленные разновидности эпидермофитии стоп довольно условны, поскольку часто болезнь протекает в форме сочетания клинических признаков двух, трех или четырех разновидностей.Стертая форма эпидермофитии стоп характеризуется появлением несильного шелушения в области свода стопы. Очаг шелушения обычно расположен на участке слегка покрасневшего кожного покрова. Участки шелушения могут быть как небольшими, так и внушительных размеров, однако всегда ограничиваются стопой. В некоторых случаях в области шелушения фиксируется несильный зуд, который то появляется, то исчезает. В силу незначительной выраженности и малой степени дискомфортности клинических проявлений стертая форма эпидермофитии стоп очень часто протекает незамеченной. То есть человек попросту не придает значения шелушению и легкому зуду, появившимся на коже стопы, считая это неким временным явлением, спровоцированным раздражением, потертостью или сильным потением ноги в обуви. Однако отличительной особенностью стертой формы эпидермофитии является то, что начинается заболевание с поражения кожи только одной стопы, и с течением времени всегда поражает и вторую ногу. Стертая форма эпидермофитии стоп может переходить в дисгидротическую, а дисгидротическая, напротив, часто завершается стертой.
 Перед современными врачами тема лечения подобных заболеваний стоит очень актуально. Почти половина всех заболеваний ногтей и кожи являются грибковыми заболеваниями.
Перед современными врачами тема лечения подобных заболеваний стоит очень актуально. Почти половина всех заболеваний ногтей и кожи являются грибковыми заболеваниями.Паховый микоз – это общее название заболеваний, которые подобны по симптоматике, при этом они провоцируются грибной микрофлорой. Возбудителями этого заболевания чаще всего бывают кандиды, и некоторые виды трихофитон. Нередко болезнь провоцируется сразу несколькими возбудителями. Существуют данные, по которым среди всех разновидностей микозов паховые занимают приблизительно десять процентов.
Уже в конце девятнадцатого столетия врачам были известны паховые микозы. Тогда же появились и первые описания этого заболевания. На первом месте среди возбудителей такого заболевания стоит эпидермофитон – на долю этого возбудителя приходится до сорока процентов случаев. До сорока пяти процентов случаев пахового дерматита приходится на различные разновидности грибков из рода трихофитон. Кандиды же вызывают всего от трех до пяти процентов случаев заболевания.
Многие врачи полагают, что при таком заболевании лечение должно проводиться с помощью локальных обработок пораженных мест. Особенно если лечение начинается вовремя. При этом лечение не должно заканчиваться ранее, чем через месяц. Иногда болезнь осложняется наличием патогенной микрофлоры иного рода. Кроме этого, при паховых формах заболевания очень часто возникают воспаления, которые почти не бывают при микозах иных местонахождений. Существует мнение о том, что среди современных средств для лечения подобных заболеваний наиболее эффективным является препарат ламизил.
 Микозы гладкой кожи – это обширная группа заболеваний, среди которых выделяются по числу поражаемого населения трихофития, кандидоз, поражение стоп, микроспория, разноцветный лишай.
Микозы гладкой кожи – это обширная группа заболеваний, среди которых выделяются по числу поражаемого населения трихофития, кандидоз, поражение стоп, микроспория, разноцветный лишай.Заразиться одним из видов подобного заболевания гладкой кожи можно как от пораженного заболеванием человека, так и от теплокровных животных и даже грызунов. За несколько лет резко увеличилось количество людей, страдающих кандидозом. Так много больных этим заболеванием гладкой кожи в последнее время стало потому, что иммунитет человечества пошатнулся под давлением плохой экологии, употребления лекарственных препаратов, а также иных факторов.
Некоторые врачи считают, что увеличение количества подобных заболеваний кожи можно связать и с тем, что уже очень давно заброшена работа с населением по разъяснению принципов личной гигиены. Люди не знают, что находясь в банях или душах без обуви, они подвергают себя большой опасности.
Намного эффективнее лечения действует предупреждение заболевания. Для этого нужно объяснять, что время от времени нужно обрабатывать белье и обувь. Кроме этого, следует проветривать жилье, так как споры вполне могут быть где угодно.
Одним из микозов гладкой кожи является трихофития. Развивается трихофития, когда на коже человека начинают паразитировать грибы трихофитоны. Все грибы этого рода делятся на те, что населяют исключительно человеческий организм и те, что населяют организмы млекопитающих. Заразиться этим видом заболевания можно только при плотном общении с человеком, пораженным трихофитоном. Нередко в семье болезнь этого вида распространяется от старших членов семьи к младшим.
 Лечение этого заболевания ногтей действительно представляет достаточные трудности для врача. Об этом говорит статистика. Количество больных этой болезнью ногтей за десять лет вырастает в среднем в два с половиной раза.
Лечение этого заболевания ногтей действительно представляет достаточные трудности для врача. Об этом говорит статистика. Количество больных этой болезнью ногтей за десять лет вырастает в среднем в два с половиной раза.Почему же так трудно вылечиться от микоза ногтей?
Во-первых, потому, что больных этим заболеванием очень много, и они являются постоянным источником спор грибков. В организме к грибкам не вырабатывается постоянный иммунитет, поэтому повторно заразиться таким заболеванием можно хоть на следующий же день после окончания лечения.
Люди относятся довольно халатно к подобным заболеваниям потому, что они не являются опасными для жизни и вообще не особо беспокоят пострадавших. Обращаются люди к доктору уже тогда, когда поражены все пальцы ног, а иногда и на руки переходит. В подобной стадии развития заболевание лечится довольно долго и намного сложнее, чем, если бы его начали лечить при первых же проявлениях заболевания.
Многие пациенты еще до обращения к врачу пытаются самостоятельно излечиться от этой болезни, хотя обычно подобные попытки заканчиваются неудачей.
Необходимо сказать, что основное количество противогрибковых препаратов зарубежного производства создано для тех пациентов, у которых давность заболевания не больше пяти лет. Если же болезнь застарелая, то необходимы специальные средства. Некоторые препараты способны лишь немного «забить» возбудителя, который появится вновь при первых же хороших условиях. Такая картина характерна для сорока (!) процентов случаев лечения микоза.
 Микозы ногтей могут иметь самые разные проявления. Называются они общим термином онихомикозы. Наиболее подвержены таким заболеваниям ногтей ногти на ногах. Связано это с тем, что ноги чаще бывают во влажной и теплой среде. К тому же, именно на ноги проще «подцепить» грибок. Источником заболеваний служат чужие тапочки, решетки в душах и бассейнах, губчатые коврики в бане.
Микозы ногтей могут иметь самые разные проявления. Называются они общим термином онихомикозы. Наиболее подвержены таким заболеваниям ногтей ногти на ногах. Связано это с тем, что ноги чаще бывают во влажной и теплой среде. К тому же, именно на ноги проще «подцепить» грибок. Источником заболеваний служат чужие тапочки, решетки в душах и бассейнах, губчатые коврики в бане.Одним из наиболее неприятных микозов ногтей является поражение, вызванное кандидами. Эта грибковая инфекция вызывает у больного воспаление ногтевого валика, а также гнойные выделения из этой области.
Иногда же это заболевание ногтей вызывает только поражение самих ногтевых пластин. Ногти становятся волнистыми, расслаиваются. Могут быть поражены как все ногти на руках или ногах, так и только несколько ногтей.
Для того чтобы точно поставить диагноз, необходимо обязательно провести специальный анализ. Этот анализ даст возможность определить возбудителя заболевания и точно назначить лечение.
В некоторых, особо тяжелых случаях нехватки кальция в организме, клиническая картина может очень напоминать микоз ногтей. Но, конечно же, лечение этих двух заболеваний совершенно разное. Если пациенту повезет, и врач, у которого он наблюдается достаточно знающий и имеет опыт работы, то постановка диагноза возможна даже без анализов. Нередко, при таком недуге ногтей проявления заболевания настолько очевидны, что специалист без сложностей отличит от нехватки минеральных веществ или витаминов.
Лечение подобных заболеваний ногтей всегда достаточно длительное и не ограничивается только использованием наружных препаратов.
 Это название целой группы недугов, которые могут поражать не только людей, но и братьев наших меньших. Эти болезни вызываются грибковыми возбудителями. По большей части они развиваются на стопах ног и на кистях рук. Этому есть ряд предпосылок.
Это название целой группы недугов, которые могут поражать не только людей, но и братьев наших меньших. Эти болезни вызываются грибковыми возбудителями. По большей части они развиваются на стопах ног и на кистях рук. Этому есть ряд предпосылок.Главная причина того, что они чаще всего поражают ступни ног в том, что грибки, которые провоцируют развитие этих заболеваний, питаются кератином – веществом, которое присутствует в составе ногтей, кожи и волос. Именно поэтому пораженные участки тела выглядят так специфически. В них совершенно не остается эластичных волокон.
Возбудитель, попадая на кожу ног, грибок стремится занять самое удобное для себя место – между ногтем и ногтевым ложем. Здесь просто идеальное место для жизни – много пищи и достаточно безопасно. Тепла и влаги достаточно. Здесь грибок – возбудитель заболевания, размножается и создает целое семейство себе подобных. Постепенно грибок выедает кератин из ногтя, и ноготь приобретает характерный для микозов вид: расслаивается, тускнеет, начинает ломаться. Грибковая колония образует целый город в расслоенном ногте. Здесь есть и переходы, и щели, и пустоты. Самое неприятное во всей этой истории то, что ноготь даже в таком состоянии является отличной защитой для незваных гостей.
Микоз стоп может охватывать не только ногти, но еще и складки между пальцами. Здесь также влажно и тепло, поэтому появление трещин между пальцами ног также является признаком заболевания. Иногда микоз стоп вызывает огрубение и шелушение кожи самой стопы. Симптомы этого заболевания стоп достаточно разнообразны, ведь и возбудителей этого заболевания немало.
 Лечение микоза стоп можно назначать только после того, так определен возбудитель заболевания. Некоторые формы такого заболевания стоп лечат только в больнице. А с некоторыми вполне можно справиться и в домашних условиях. Чаще всего лечение – это дело не быстрое. Кроме того, что необходимо воздействовать на возбудителя заболевания, нужно еще и поддержать иммунитет организма. Для этого назначают витамины, минеральные добавки, иммунные БАД (биологически активные добавки). Воздействие на возбудителя осуществляется в двух направлениях: изнутри организма, путем приема препаратов, уничтожающих грибки, и снаружи. Путем обработки больной поверхности специальными растворами, гелями или мазями.
Лечение микоза стоп можно назначать только после того, так определен возбудитель заболевания. Некоторые формы такого заболевания стоп лечат только в больнице. А с некоторыми вполне можно справиться и в домашних условиях. Чаще всего лечение – это дело не быстрое. Кроме того, что необходимо воздействовать на возбудителя заболевания, нужно еще и поддержать иммунитет организма. Для этого назначают витамины, минеральные добавки, иммунные БАД (биологически активные добавки). Воздействие на возбудителя осуществляется в двух направлениях: изнутри организма, путем приема препаратов, уничтожающих грибки, и снаружи. Путем обработки больной поверхности специальными растворами, гелями или мазями.Раньше для лечения подобных заболеваний назначались специальные «болтушки», которые приготавливали в аптеках по индивидуальному рецепту. Сегодня же существует масса готовых лекарственных препаратов.
Очень часто совместно с лекарственной терапией для лечения микозов назначают физиопроцедуры. Иногда необходимо обрабатывать больные места ультразвуковыми волнами. В некоторых случаях для улучшения трофики в пораженных тканях могут назначить даже массаж.
О лечении микоза можно сказать, что это вполне излечимое заболевание. Врач может дать гарантию девяносто процентов, если только пациент будет строго придерживаться назначенного лечения. Кроме лечебных мероприятий для избавления от этого заболевания необходимо проводить еще некоторые гигиенические мероприятия. Споры грибков могут жить в обуви длительное время. Поэтому всю ее следует обработать специальными составами. Больной должен придерживаться диеты, полностью исключающей спиртное, жареное и острое.
 Глубокий бластомикоз провоцируется грибками особого вида. Этот вид заболевания не является заразным. При этой разновидности болезни возбудитель может локализовать и дерму, и органы дыхания, и костный аппарат. Кроме этого, при глубоком бластомикозе могут быть пораженными и внутренние органы. Попадает возбудитель в организм вместе с вдыхаемым воздухом или через кожу. Этот вид заболевания может быть как системным, так и первично-кожным.
Глубокий бластомикоз провоцируется грибками особого вида. Этот вид заболевания не является заразным. При этой разновидности болезни возбудитель может локализовать и дерму, и органы дыхания, и костный аппарат. Кроме этого, при глубоком бластомикозе могут быть пораженными и внутренние органы. Попадает возбудитель в организм вместе с вдыхаемым воздухом или через кожу. Этот вид заболевания может быть как системным, так и первично-кожным.При первичной форме заболевания на коже появляются мелкие пятнышки красного цвета, несколько выступающие над поверхностью кожи. Постепенно их становится все больше, и они образуют пустулы, которые выделяют гной. Со временем места поражения становятся синюшного цвета, середина иногда закрывается кожей. Иногда высыпания на коже появляются тогда, когда инфекция проникает снаружи, а иногда инфекция попадает на кожу изнутри организма, из уже больных органов.
При появлении подобных проявлений необходимо отличать эту болезнь от проявлений сифилиса, лейшманиоза, некоторых форм туберкулеза. Также для уточнения диагноза используют специальные кожные пробы.
Среди глубоких бластомикозов есть и разновидности, например, форма Буссе-Бушке, который еще называется европейским бластомикозом. При этом заболевании страдают по большей части некоторые секторы головного мозга. Кроме этого, подвергаются заболеванию и многие внутренние органы. Эта тяжелая форма заболевания провоцируется грибом из группы дрожжей под названием криптококк. При подобной форме болезни почти нет высыпаний по телу, все болезненные процессы проходят внутри организма.
 В одном из крупных медицинских учреждений Российской Федерации было проведено исследование по влиянию грибовидного микоза на состояние кожи. На протяжении одного года исследователи осуществляли контроль над состоянием пятидесяти девяти пациентов с этим заболеванием. Для постановки точного диагноза пациенты проходили ряд специальных обследований.
В одном из крупных медицинских учреждений Российской Федерации было проведено исследование по влиянию грибовидного микоза на состояние кожи. На протяжении одного года исследователи осуществляли контроль над состоянием пятидесяти девяти пациентов с этим заболеванием. Для постановки точного диагноза пациенты проходили ряд специальных обследований.Среди участников исследования были больные с шестью разновидностями болезни. Так, у шестерых были шелушения, которые переросли в бляшки, дающие различные разрастания. У одного из пациентов грибовидный микоз переродился в лимфому. При этом длительность жизни пациента, начиная с первых проявлений заболевания, составляет в среднем десять лет. У тринадцати участников обнаружена пятнисто-инфильтративная разновидность заболевания. Со временем пораженная кожа становится похожа на корки цитрусов. Через тридцать - тридцать пять лет от появления признаков болезни, она переходит на иные органы.
У семи больных было обнаружено пойкилодермическое нарушение состояния кожи. Шелушащиеся пятна постепенно синели, кожа обвисала, становилась коричневого цвета. Подобный вид кожа приобретала в среднем через двенадцать лет после начала болезни.
Еще через двадцать лет кожа начинала отмирать.
У тридцати одного больного наблюдалась эритродермическая разновидность грибовидного микоза, при которой кожа становится воспаленной, припухает, у некоторых пациентов изменялись черты лица, кожа образовывала толстые складки, цвет ее был однородным – красно-синим. В некоторых местах кожа чесалась.
 Все микозы кожи разделяются на несколько заболеваний, которые вызывают различные возбудители. Одним из достаточно часто встречающихся видов является микроспория. Подобное заболевание поражает обычно волосистую часть черепа и в отдельных случаях ногти.
Все микозы кожи разделяются на несколько заболеваний, которые вызывают различные возбудители. Одним из достаточно часто встречающихся видов является микроспория. Подобное заболевание поражает обычно волосистую часть черепа и в отдельных случаях ногти.Это заболевание кожи вызывает гриб микроспорум. Микроспорум поражает внутренность волоса. Сами грибы располагаются внутри волоса, а споры грибов находятся в чешуйках кожи.
Болезнь этого вида чаще всего поражает малышей, причем у него есть сезонность. Чаще всего микроспория развивается у детей в холодное время года. Микроспорум очень легко передается от пораженного ребенка к здоровому, поэтому в группах детских садов иногда бывают эпидемии этого вида микоза.
Еще одним возбудителем микроспории является микроспорум канис. Этот гриб проживает на коже и шерсти хищных животных, особенно щенков и котят. Причем для того, чтобы ребенок заразился грибком, можно не вступать в непосредственный контакт с пораженным животным. Необходимо только чтобы ребенок и животное посидели на одном коврике или поиграли с одним мячиком.
С момента попадания грибков на тело и до появления первых симптомов заболевания проходит обычно не более шести недель. Изначально грибки находят себе пристанище на самых крайних волосах, постепенно продвигаясь вглубь шевелюры. Микроспория проявляется как маленькие красные воспаленные пятнышки, которые немного шелушатся. Вокруг обломанных волос может быть видны белые мелкие споры. Пятна эти могут соединяться, разрастаться. Внешняя окантовка их немного выступает над поверхностью кожи.
 Микоз легких называется еще актиномикозом. Это недуг, который протекает в хронической форме. Провоцируется заболевание лучистыми грибками. Болеют по большей части малыши. Лучистые грибы или актиномицеты присутствуют в нормальной микрофлоре полости рта, но их очень мало. Если же иммунитет организма понижен, микроорганизмы эти распространяются в область легких и начинают там размножаться.
Микоз легких называется еще актиномикозом. Это недуг, который протекает в хронической форме. Провоцируется заболевание лучистыми грибками. Болеют по большей части малыши. Лучистые грибы или актиномицеты присутствуют в нормальной микрофлоре полости рта, но их очень мало. Если же иммунитет организма понижен, микроорганизмы эти распространяются в область легких и начинают там размножаться.Симптоматика такого заболевания легких очень не однородна. Часто первые признаки болезни легких очень напоминают обычный бронхит. Далее он может перерасти в воспаление легких. Обнаружить это заболевание легких на этой стадии очень непросто. Но в отличие от обычных заболеваний органов дыхания, при микозе легких на первых стадиях развития заболевания характерна боль в области груди. Эта болезнь легких всегда протекает с кашлем, при обследовании легких обнаруживается, что они несколько уменьшены в размере, обнаруживается плеврит, инфильтраты. Дальнейшее развитие заболевания характеризуется тем, что вскрываются инфильтраты, мокрота приобретает вид гноя. В этих выделениях можно заметить присутствие грибов актиномицет.
Для постановки диагноза обязательно проводят анализ мокроты. Также проделывают специальные кожные пробы. При постановке диагноза необходимо отличать микоз легких и воспаление легких, воспаление, спровоцированное кандидами и иными тяжелыми заболеваниями легких.
Для лечения этого заболевания легких используют антибиотики и препараты, усиливающие иммунитет. Для усиления иммунного ответа также прибегают к переливанию крови. В тяжелых случаях проводят оперативное вмешательство.