- Записаться к Пульмонологу
- Кто такой пульмонолог?
- Что лечит пульмонолог?
- Детский пульмонолог
- Консультация у пульмонолога
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Записаться к Пульмонологу
Чтобы записаться на прием к врачу или диагностику, Вам достаточно нажать для кнопку и оставить свои контактные данные
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Или же можно нажать зеленую кнопку «Записаться Онлайн» и оставить свой телефон. Оператор перезвонит Вам в течение 15-ти минут и подберет Вам специалиста, соответствующего Вашему запросу.
В данный момент запись ведется к специалистам и в клиники в Москве и Санкт-Петербурге.
Кто такой пульмонолог?
 Пульмонолог – это врач, который занимается диагностикой, лечением и профилактикой болезней легких. Пульмонолог, как и другие врачи, это специалист с высшим медицинским образованием, который прошел профильную специализацию (интернатуру). Дисциплина, которую изучает пульмонолог, называется пульмонология. Пульмонология – это наука о строении и работе дыхательной системы, которая, в свою очередь, состоит из нижних и верхних дыхательных путей. К верхним дыхательным путям относится полость носа, носоглотка, гортань, трахея и главные бронхи. Нижние дыхательные пути включают бронхиальное дерево (сеть второстепенных бронхов, на которые делятся два основных) и сами легкие. Пульмонология очень тесно связана с другими дисциплинами, такими как онкология, аллергология.
Пульмонолог – это врач, который занимается диагностикой, лечением и профилактикой болезней легких. Пульмонолог, как и другие врачи, это специалист с высшим медицинским образованием, который прошел профильную специализацию (интернатуру). Дисциплина, которую изучает пульмонолог, называется пульмонология. Пульмонология – это наука о строении и работе дыхательной системы, которая, в свою очередь, состоит из нижних и верхних дыхательных путей. К верхним дыхательным путям относится полость носа, носоглотка, гортань, трахея и главные бронхи. Нижние дыхательные пути включают бронхиальное дерево (сеть второстепенных бронхов, на которые делятся два основных) и сами легкие. Пульмонология очень тесно связана с другими дисциплинами, такими как онкология, аллергология.Онколог-пульмонолог
Онколог-пульмонолог – это специалист, в компетенцию которого входит выявление и лечение злокачественных образований легких. На сегодняшний день среди всех онкологических заболеваний рак легких занимает ведущие позиции по частоте выявления. По статистике, это заболевание примерно в 8 раз чаще диагностируется у пациентов мужского пола. Чаще всего причиной злокачественных образований является продолжительный стаж курения, наличие хронических легочных болезней (туберкулеза, бронхита). Среди пациентов онколога-пульмонолога также могут быть сотрудники кузнечных цехов, угольных шахт, асбестовых производств, химических лабораторий. У этих людей рак развивается по причине продолжительного вдыхания пыли, характерной для таких производств.Какие заболевания лечит онколог-пульмонолог?
Злокачественные опухоли в легких, несмотря на единое название, могут быть различными и классифицируются по нескольким критериям.
Первым критерием является тип клеток, из которого формируется новообразование. Именного от этого фактора в большей степени зависит динамика заболевания и продолжительность жизни пациента. Различают мелкоклеточный и немелкоклеточный рак легких. Мелкоклеточная опухоль относится к категории агрессивных и быстрорастущих. Как правило, более половины пациентов с этим заболеванием обращаются к онкологу-пульмонологу тогда, когда новообразование уже дало метастазы (распространение опухоли за пределы пораженного органа).
Немелкоклеточный рак в практике этого врача встречается гораздо чаще. Развивается эта форма медленнее и делится на несколько типов.
Существуют следующие виды немелкоклеточного рака легких:
- Крупноклеточный. Среди всех форм немелкоклеточного рака является самой агрессивной. Развивается из эпителиальных клеток и значительно чаще, чем остальные типы, диагностируется у женщин.
- Плоскоклеточный. Формируется из плоских клеток и характеризуется как медленно растущая форма рака легких.
- Аденокарцинома. Этот тип опухоли образуют железистые клетки (клетки, которые вырабатывают слизь). Развивается рак относительно медленно и среди всех злокачественных образований легких занимает примерно 40 процентов.
В зависимости от локализации опухоли, различают следующие вида рака легких:
- Центральный. При этой форме опухоль, сформированная в 80 процентах случаев из плоских клеток, располагается в бронхах (трубках внутри легких). Среди всех видов злокачественных образований легких на долю центрального рака приходится порядка 70 процентов. Из-за особенностей месторасположения, опухоли в бронхах часто не выявляются при профилактической флюорографии, а диагностируются только тогда, когда пациент обращается с конкретными симптомами к врачу, то есть на более поздних стадиях. По этой причине примерно каждый третий пациент онколога-пульмонолога с центральным раком является неоперабельным.
- Периферический. В данном случае опухоли, образованные из железистых или плоских клеток, развиваются в тех фрагментах легких, которые расположены далеко от центра. Это позволяет проводить хирургическое лечение, которое подразумевает резекцию (удаление) пораженной части органа. Для этой формы рака характерно появление симптомов лишь на поздних стадиях. Поэтому важно чтобы люди, особенно курильщики, регулярно проходили профилактический осмотр легких, так как периферический рак выявляется на флюорографическом или рентгеновском исследовании даже на ранних стадиях.
- Рак Панкоста. Поражает верхушку легкого и относится к разновидности периферического рака. Для этой формы характерно произрастание метастаз в нервы и кровеносные сосуды плечевого пояса, из-за чего пациенты испытывают болевые ощущения в верхней части спины. К онкологу-пульмонологу больные с раком верхушки легкого чаще всего попадают от других врачей (терапевта, невропатолога), к которым пациенты обращаются по причине болей в плечевом поясе.
- Полостная опухоль. Также является разновидностью периферической формы рака. Характерным отличием этого вида является наличие полости (пустоты) в центре новообразования. Из-за особенностей строения такие новообразования при диагностике часто путают с кистами или гнойными абсцессами.
- Пневмониеподобный рак. Эта форма рака по симптоматике обладает многими схожими чертами с таким заболеванием как пневмония. Поэтому часто больные попадают к онкологу-пульмонологу с этим на поздних стадиях после продолжительного и безрезультатного лечения воспаления легких.
- Метастатические опухоли. В данном случае новообразование в легких является метастазом опухоли, расположенной в другом органе. Чаще всего в легкие прорастают опухоли из молочных желез и кишечника.
Существуют следующие стадии рака легких:
- Первая. При этой стадии опухоль имеет не больше 5 сантиметров в диаметре и поражает только легкое, не распространяясь на лимфатические узлы.
- Вторая. В данном случае размер новообразования может достигать 7 сантиметров и иногда опухоль проникает в лимфатические узлы.
- Третья. На этой стадии размеры опухоли превышают 7 сантиметров и кроме легких и лимфатических узлов, могут поражать диафрагму, плевру.
- Четвертая. Является финальной стадией и характеризуется наличием метастазов из легких в другие органы.
В современной медицине существуют 3 основных метода, которые могут быть использованы в борьбе со злокачественными образованиями легких. В большинстве случаев все виды терапии используются в совокупности.
Наиболее результативным является хирургическое лечение, которое подразумевает удаление опухоли, что требует частичного или полного удаления органа. Оперативное вмешательство, как правило, не проводится при мелкоклеточном раке. Также не делают операции пациентам с 4 стадией, так как наличие метастаз делает удаление опухоли бессмысленным.
Другим методом лечения, который может назначить онколог-пульмонолог, является радиотерапия. Принцип терапии заключается в облучении опухоли, в результате чего рост злокачественного образования приостанавливается. Такое лечение назначается при всех формах рака и часто дополняется приемом специальных препаратов. Радиотерапия не позволяет полностью избавиться от злокачественного образования, но значительно увеличивает продолжительность жизни больного.
Еще одним способом лечения онкологических патологий легких является химиотерапия, что подразумевает прием препаратов, которые губят или тормозят рост раковых клеток. Назначается при любых разновидностях злокачественных образований и часто сочетается с хирургическим лечением или химиотерапией.
Когда следует обратиться к онкологу-пульмонологу?
К онкологу-пульмонологу нужно обратиться при обнаружении симптомов, которые могут указывать на рак легких. Характерным признаком злокачественных образований в легких является надсадный и частый кашель, который сопровождается отделением мокроты с примесями крови. Кровь может иметь вид темных сгустков или ярко-красной пены. Помимо этого пациентов беспокоит одышка, беспричинное увеличение температуры тела до незначительных значений. На поздних стадиях рак легких сопровождаются болевыми ощущениями в груди, которые отличаются интенсивностью и стойкостью.
Аллерголог-пульмонолог
Аллерголог-пульмонолог – это врач, специализирующийся на патологиях легких аллергического характера. За последние несколько десятилетий количество пациентов с болезнями аллергического происхождения значительно выросло ввиду ухудшения экологической обстановки, увеличения производственных предприятий и других внешних факторов. Среди всех аллергических патологий легких к наиболее распространенным относится бронхиальная астма аллергического типа, аллергический аспергиллез и аллергический альвеолит.Бронхиальная астма аллергического типа
Среди всех форм бронхиальной астмы аллергическая является самой распространенной. Заболевание характерно для жителей больших городов и на сегодняшний день им страдает примерно 6 процентов всего населения планеты.
При аллергической астме у пациента наблюдается повышенная чувствительность к определенным веществам, которые проникая в организм провоцируют спазм мышц дыхательных путей (бронхоспазм). Сокращения мышц являются ответом иммунной системы на раздражитель. В результате мышечного спазма сужается просвет дыхательных путей, и из-за нехватки воздуха появляется одышка, пациент начинает задыхаться. К симптомам аллергической астмы относятся изнуряющий кашель, протекающий приступами, отделение прозрачной вязкой мокроты, затрудненное дыхание со свистом. Бронхоспазм, как и остальные симптомы, возникает при контакте человека с аллергеном.
Существуют следующие провокаторы аллергической астмы:
- пыльца (деревьев, цветов, кустарников);
- пыль (остатки жизнедеятельности пылевого клеща);
- частицы животных (шерсть, перья, слюна);
- запахи и испарения (духов, эфирных масел, химических веществ);
- табачный дым.
Аллергический аспергиллез
Это заболевание представляет собой микоз легких, что означает, что его возбудителем является грибок (аспергилла). Аспергиллез является хронической болезнью и в 90 процентах случаев диагностируется у пациентов, которые также больны аллергической астмой. Кроме того патология может развиться на фоне сниженного иммунитета, муковисцидоза (болезни, при которой поражаются органы, продуцирующие слизь), наследственной предрасположенности.
Аспергиллы – это дрожжеподобные грибки, средой обитания которых является влажная почва, кондиционеры, помещения с повышенной влажностью, клетки с птицами или животными. Споры этих микроорганизмов, попадая в легкие, прорастают там и начинают свою жизнедеятельность. Иммунная система в ответ на присутствие грибков провоцирует в легких воспалительный процесс.
Аспергиллез начинается остро, чаще всего в осенне-весеннюю пору. У пациента поднимается температура до 39 градусов, появляется озноб и боли в грудной клетке. Больной начинает кашлять, отхаркивая мокроту с вкраплениями гноя или крови. Если пациент также болен астмой, количество и интенсивность бронхоспазмов увеличивается. Также присутствуют общие признаки интоксикации, а именно слабость, бледность, отсутствие аппетита. При переходе в хроническую форму, аспергиллез сопровождается периодическим кашлем, отделением мокроты (без гноя и крови), одышкой.
Аллергический альвеолит
Данное заболевание проявляется воспалением альвеол (части легкого в форме пузырька) и бронхиол (структурной единицы бронхов). Воспалительный процесс является ответом иммунной системы на вдыхание аллергенов. Проявляется болезнь кашлем, затрудненным дыханием, дискомфортом в грудной клетке. Провоцируют аллергический альвеолит различные микроорганизмы, с которыми человек, как правило, контактирует по ходу своей профессиональной деятельности. С учетом фактора, который вызывает аллергическую реакцию, различают несколько видов этого заболевания.
Существуют следующие разновидности аллергического альвеолита:
- легкое фермера (развивается при контакте с заплесневелым сеном);
- легкое птицевода (причиной является белок, содержащийся в помете, перьях, чешуйках кожи диких и домашних птиц);
- багассоз (провокатором выступает микроволокно, содержащееся в сахарном тростнике);
- солодовое легкое (развивается при проникновении в организм ячменной пыли);
- легкое грибника (причиной является грибок, присутствующий в почве, на которой выращиваются грибы);
- легкое сыровара (аллергию инициирует сырная плесень).
Что лечит пульмонолог?
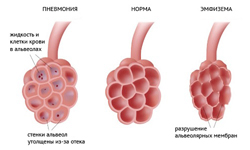 Пульмонолог лечит заболевания, которые протекают с поражением легочной ткани. Чаще всего это воспалительные, аллергические и аутоиммунные заболевания.
Пульмонолог лечит заболевания, которые протекают с поражением легочной ткани. Чаще всего это воспалительные, аллергические и аутоиммунные заболевания.К заболеваниям, которые лечит пульмонолог, относятся:
- идиопатический легочный фиброз;
- бронхит;
- саркоидоз;
- хроническая обструктивная болезнь легких;
- пневмонии.
Идиопатический легочный фиброз
Идиопатический фиброз (синоним идиопатический легочный альвеолит) – это хроническое прогрессирующее заболевание, в основе которого лежит воспалительное поражение легочной ткани. Основным симптомом является длительный мучительный сухой кашель и одышка. Этиология (происхождение) заболевания до сих пор не изучена. В основе фиброза лежит воспаление альвеол.Симптомами легочного фиброза являются:
- сухой кашель (у одной пятой пациентов – влажный кашель);
- одышка;
- изменения пальцев по типу барабанных палочек (ногтевые фаланги утолщаются и округляются, что придает пальцам вид барабанных палочек);
- слабость;
- артралгии (боль в суставах);
- периодические головные боли;
- снижение массы тела;
- кровохарканье (встречается редко).
Дебют заболевания приходится на возраст 50 – 55 лет, заболевают чаще мужчины. Частота легочного фиброза составляет 7 – 10 случаев на 100 тысяч населения. Начало заболевания незаметное, на момент обращения к врачу длительность симптомов составляет 2 – 3 года.
Основным методом диагностики идиопатического фиброза является компьютерная томография. Достоверность диагноза при данном методе исследования составляет около 95 процентов, в то время как рентгенография легких выявляет фиброз лишь в 45 – 50 процентах случаев.
Острый бронхит
Бронхит – это воспалительное заболевание бронхов, преимущественно инфекционного характера. Основным симптомом является кашель, длящийся не более трех недель. Если симптоматика продолжается более трех недель, то это говорит о хронической форме бронхита.Распространенность заболевания особенно высока в холодное время года и коррелирует (взаимосвязана) она с распространенностью гриппа.
К наиболее частым источникам острого бронхита относятся:
- вирус гриппа А;
- вирус гриппа В;
- аденовирус;
- парагрипп;
- пневмококк;
- микоплазмы;
- гемофильная палочка.
Саркоидоз
Саркоидоз – это системное доброкачественное заболевание, для которого характерно формирование гранулем. Эти гранулемы формируются из Т-лимфоцитов (иммунокомпетентных клеток) и фагоцитов. Впоследствии они (гранулемы) откладываются во внутренних органах, а преимущественно в легких и лимфатических узлах. Необходимо сразу отметить что, как правило, саркоидоз лечит фтизиатр. При отсутствии в поликлинике такого специалиста пациент может обратиться и к пульмонологу.Симптомами саркоидоза являются:
- длительный сухой кашель;
- усталость и повышенная утомляемость;
- боль в грудной клетке и суставах;
- одышка;
- учащенное сердцебиение.
Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких (сокращенно ХОБЛ) – это патология легких, которая протекает с преимущественным поражением дистальных легочных путей и развитием эмфиземы. Это хроническое заболевание, в происхождении которого большую роль играют внешние факторы.По данным всемирной организации здравоохранения (ВОЗ) частота обструктивной болезни варьирует от 7 до 9 случаев на тысячу населения. В последние десятилетия отмечается тенденция к росту заболеваемости. Связано это с такими факторами риска как курение, неблагоприятная экологическая обстановка, вредные условия труда.
К симптомам ХОБЛ относятся:
- Одышка – основной симптом ХОБЛ, который проявляется в ощущении нехватки воздуха. Тяжесть этого симптома пропорциональна тяжести заболевания.
- Кашель – является ранним симптомом. Вначале кашель носит эпизодический характер, потом становится постоянным. На поздних стадиях заболевания наблюдается непрерывный кашель как днем, так и ночью.
- Мокрота – также является одним из ранних признаков ХОБЛ. Однако характер мокроты зависит от стадии заболевания. Вначале мокрота слизистого характера, на терминальных стадиях она становится гнойной.
Стадиями заболевания являются:
- Первая стадия – отмечаются незначительные функциональные нарушения, которые, однако, еще не приводят к развитию специфических симптомов (кашля, одышки).
- Вторая стадия – характеризуется развитием обструктивных изменений на уровне легочного дерева. Постепенно появляется одышка при физической нагрузке. Пациент впервые обращается к врачу.
- Третья стадия – из-за выраженной обструкции отмечается ограничение воздушного потока на уровне дыхательного дерева. Одышка возникает при незначительной нагрузке, отмечаются частые обострения.
- Четвертая стадия – характеризуется существенным снижением качества жизни пациента. Развивается дыхательная недостаточность.
Пневмония
Пневмония – это острое инфекционное поражение нижних дыхательных путей. В педиатрии, учитывая особенность детского организма, также выделяют хроническую пневмонию. Это одно из наиболее распространенных заболеваний в практике врача-пульмонолога.Как правило, заболевание начинается остро и внезапно, с резкого ухудшения самочувствия. Быстро нарастают общие интоксикационные и легочные симптомы.
Симптомами пневмонии являются:
- повышенная температура и лихорадка;
- кашель – изначально сухой, но через пару дней с мокротой;
- боли в грудной клетке;
- одышка;
- слабость и недомогание.
В качестве диагностики применяются такие методы как рентгенография, анализ крови и микробиологическое исследование мокроты. Как правило, анализ крови не выявляет конкретного возбудителя, а лишь указывает на симптомы воспаления. Так, основными симптомами инфекции в организме являются лейкоцитоз (увеличение количества лейкоцитов), повышенная скорость оседания эритроцитов (СОЭ). На рентгенограмме основным признаком пневмонии являются инфильтративные очаги, которые имеют вид темных пятен (на снимке выглядят белыми).
Детский пульмонолог
 Детский пульмонолог занимается диагностикой и лечением патологий дыхательной системы у детей и подростков. Необходимо отметить, что заболевания органов дыхания у лиц до 18 лет, встречаются гораздо чаще, чем у взрослых.
Детский пульмонолог занимается диагностикой и лечением патологий дыхательной системы у детей и подростков. Необходимо отметить, что заболевания органов дыхания у лиц до 18 лет, встречаются гораздо чаще, чем у взрослых.К заболеваниям органов дыхания у детей относятся:
- бронхиальная астма;
- муковисцидоз (легочная форма);
- бронхолегочная дисплазия;
- апноэ у младенцев;
- врожденные пороки развития органов дыхания у детей.
Бронхиальная астма у детей
Бронхиальной астмой называется рецидивирующая (проходящая) обструкция дыхательных путей. Причиной этой обструкции, как правило, является повышенная чувствительность к определенным факторам (то есть аллергия). Распространенность бронхиальной астмы у детей варьирует от 3 до 8 процентов. В промышленно развитых странах этот показатель значительно выше.Наиболее тяжело это заболевание протекает у детей младшего возраста, поскольку оно часто ассоциируется с вирусной инфекцией. Также у маленьких детей диаметр дыхательных путей значительно уже. Поэтому даже малейшая обструкция (закупорка) приводит к серьезному недостатку кислорода и удушью.
Бронхиальная астма как у взрослых, так и у детей – это хроническое заболевание, которое протекает с периодическими обострениями и ремиссиями. Основную роль в ее развитии играют пусковые факторы или же триггеры.
К триггерным факторам, которые запускают обострение бронхиальной астмы, относятся:
- вирусные инфекции – основная причина обострений у детей;
- аллергены (домашняя пыль, шерсть животных, плесень);
- пищевые аллергены;
- физические упражнения.
Муковисцидоз
Это наследственная патология, которая встречается с частотой 1 на 2000 новорожденных. В основе заболевания лежит патология желез, которая проявляется образованием густой слизи в бронхах. Слизь закупоривает просвет бронхов, со временем приводя к формированию необратимых мешкообразных расширений – бронхоэктазов. Таким образом, легочное дерево при муковисцидозе деформируется, вследствие чего легочная функция снижается. Признаки легочной недостаточности начинают развиваться еще в детстве. Основными симптомами являются одышка, частые инфекции, отставание в развитии.Бронхолегочная дисплазия
Бронхолегочной дисплазией называется хроническая болезнь легких, которая часто развивается у недоношенных детей после перенесения острой легочной патологии (например, пневмонии). Следствием этой острой легочной патологии является снижение эластичности легких, с последующим развитием их отека. Проявлением бронхолегочной дисплазии является частое поверхностное дыхание (тахипноэ) и свистящие хрипы, которые слышны на расстоянии.При осмотре таких детей обращает на себя внимание синюшность кожных покровов (по-научному цианоз) и втяжение грудной клетки при вдохе. Основным моментом в развитии болезни является прогрессирующая гипоксия, то есть кислородная недостаточность. Поэтому лечение заключается в периодическом насыщении кислородом организма ребенка, посредством кислородотерапии.
Апноэ (остановка дыхания) у младенцев
Апноэ – это остановка дыхания, которое длится более 20 секунд. Для него характерно отсутствие дыхательных движений, бледность кожных покровов, вялость и снижение частоты сердцебиений (брадикардия).Важно знать, что апноэ – это симптом какой-то серьезной патологии, а не самостоятельное заболевание.
К возможным причинам остановки дыхания у детей относятся:
- недоношенность;
- действие некоторых лекарств, которые назначались либо матери, либо ребенку;
- нарушения сердечного ритма, то есть аритмии и блокады;
- гипогликемия - снижение уровня глюкозы в крови менее 3 миллимоль на литр;
- нарушение электролитного состава крови.
Врожденные пороки развития органов дыхания у детей
В своей практике детский врач-пульмонолог также встречается с врожденными пороками развития органов дыхания у детей. Некоторые аномалии развития нуждаются в экстренном хирургическом лечении, некоторые - только в медикаментозном.К врожденным порокам развития органов дыхания у детей относятся:
- Врожденные бронхогенные кисты – проявляются частыми легочными инфекциями. Кистой называется округлая полость, которая может содержать в себе патологическую жидкость – кровь, слизь. Кисты часто нагнаиваются, в результате чего в них накапливается гнойное содержимое. При прорыве кисты в бронх или плевральную полость, происходит инфицирование всего легкого.
- Агенезии и аплазии легкого. Агенезией называется полное отсутствие легкого вместе с сетью бронхов, в то время как аплазия характеризуется лишь отсутствием ткани легкого и сохранением главного бронха. Клиническая картина проявляется уже с первых дней жизни малыша.
- Синдром Вильямса-Кемпбелла – проявляется недоразвитием бронхов, вследствие чего на их месте формируются бронхоэктазы (мешкообразные выпячивания). Симптомами данной патологии являются кашель, одышка, деформация грудной клетки. Болезнь прогрессирующего характера, заканчивается легочной недостаточностью.
- Трахеоэзофагеальный свищ – характеризуется наличием полости между пищеводом и трахеей (чего в норме быть не должно). Как результат, происходит постоянный заброс содержимого из пищевода в легочную систему. Проявлениями данной аномалии являются частые легочные инфекции.
Консультация у пульмонолога
 Как правило, для подтверждения диагноза врач-пульмонолог назначает дополнительные методы исследования. Также анализы могут быть назначены врачом в процессе лечения, для того чтобы определить эффективность проводимой терапии (то есть лечения).
Как правило, для подтверждения диагноза врач-пульмонолог назначает дополнительные методы исследования. Также анализы могут быть назначены врачом в процессе лечения, для того чтобы определить эффективность проводимой терапии (то есть лечения).Анализы у пульмонолога
Чтобы установить точную причину жалоб, с которыми обратился пациент, пульмонолог назначает анализы. Конкретный перечень требуемых лабораторных исследований определяется индивидуальным образом, в зависимости от присутствующих у пациента симптомов.Существуют следующие анализы, которые может назначить пульмонолог:
- Анализ крови. В зависимости от способа проведения, исследование крови позволяет установить наличие различных патологических процессов в организме или присутствие патогенных организмов. Так, общий анализ крови показывает, существует ли воспаление, иммуноферментный анализ (ИФА) выявляет специфических для туберкулеза микобактерий.
- Анализ мочи. Анализ мочи также может проводиться различными методами и позволяет выявить наличие бактериальной инфекции, воспаления и других патологий.
- Полимерная цепная реакция (ПЦР). ПЦР проводится на базе любой биологической жидкости пациента (крови, мокроты, слюны) и позволяет оперативно выявить возбудителя инфекции. Часто назначается при подозрениях на туберкулез.
- Цитология мокроты. Этот анализ подразумевает изучение мокроты под микроскопом с целью обнаружения патологических клеток. Образец для исследования берется при отхаркивании или во время проведения бронхоскопии (исследования легких). Пульмонолог назначает цитологию при подозрении на присутствие в легких опухоли любого типа.
- Аллергологические пробы. Существует несколько методов проведения этого анализа и их целью является выявление аллергена. Общий принцип всех аллергологических проб заключается в обеспечении непродолжительного контакта кожи или слизистой пациента с предполагаемым аллергеном. На основе реакции делается заключение о том, существует ли у больного повышенная чувствительность к данному веществу.
Исследования, назначаемые пульмонологом
Метод исследования зависит от цели, которую ставит перед собой врач. Так, для исследования функции внешнего дыхания назначается спирометрия, для измерения сопротивления дыхательных путей рекомендуется плетизмография тела, для подтверждения бронхиальной астмы проводятся аллергологические тесты.К методам исследования в пульмонологии относятся:
- спирография;
- рентгенография;
- томография;
- специфическая аллергологическая диагностика.
Спирография основной метод исследования дыхательной функции легких, позволяющий выявить жизненную емкость легких, скорость выдоха. Суть метода заключается в графической регистрации легочных объемов в момент выполнения естественных дыхательных движений и во время форсированных. Прибор, позволяющий оценить эти параметры, называется спирографом.
Рентгенография
Рентген - это основной метод диагностики в пульмонологии. Позволяет определить внутреннюю структуру легких с помощью рентгеновских лучей. Впоследствии рисунок проецируется на пленку.
Наиболее информативен данный метод при инфекционно-воспалительных заболеваниях, таких как пневмонии и бронхиты. Основными рентгенологическими признаками пневмонии являются очаговые изменения в легких. Проявляется это односторонним или двусторонним затемнением легочной ткани. Размер затемнения варьирует от тяжести и вида пневмонии. Так, при бронхопневмонии различают сегментарные затемнения, а при лобарной пневмонии – очаг захватывает всю долю легкого. Важно отметить, что данные затемнения на снимке проявляются в виде светлых пятен.
При легочной патологии рентгенографию важно проводить в двух проекциях - передней и боковой. Только в этом случае можно оценить распространенность инфекционного процесса, наличие жидкости в плевре, а также определить наличие признаков сердечной недостаточности. Для стафилококковой пневмонии характерно образование небольших полостей в легочной ткани, что хорошо визуализируется на снимке.
Компьютерная томография
Метод, к помощи которого также часто прибегает врач-пульмонолог. Компьютерная томография приходит на помощь, тогда когда рентгенография не информативна, например, при легочном фиброзе. Характерными признаками при этом являются очаги сниженной плотности, линейные тени, небольшие полости (по типу кист) и симптом матового стекла.
Специфическая аллергологическая диагностика
Данный метод позволяет выявить аллерген (вещество, вызывающее аллергию) и определить его связь с основным заболеванием. Существует несколько методов аллергологической диагностики. Так, самый простой из них – это метод отмены. Заключается он в постепенной отмене того или иного продукта, после чего проводят анализ изменилось ли состояние больного. Например, отменяют цитрусы, после чего оценивают тяжесть симптомов - одышки, кашля, ринореи. Данный метод эффективен при аллергических респираторных заболеваниях.
Кроме метода отмены проводят кожные скарификационные тесты, которые заключаются в нанесении капель стандартных аллергенов на кожу пациента. По степени реакции (как правило, она выглядит в виде небольшого пятна покраснения) определяют, есть ли повышенная чувствительность к тому или иному продукту.