Последние новости
Увлажнители воздуха помогают сохранить молодость
23 ноября, 2008
4
спасибо
Спасибо
 Чистый воздух очень необходим для того, чтобы быть здоровым. Человек на 70% состоит из воды. В процессе обменных процессов кожа лишается около пол-литра влаги за сутки, а в зимнее время - до литра. Вследствие этого появляется проблема, наиболее актуальная для женщин - это сухость кожи. Разнообразные крема, лосьоны и маски, разработанные для поддержания молодости кожи, призваны бороться только со следствием, а не с самой причиной. Хотя для уменьшения потери влаги вполне хватает увеличения влажности воздуха в помещении.
Чистый воздух очень необходим для того, чтобы быть здоровым. Человек на 70% состоит из воды. В процессе обменных процессов кожа лишается около пол-литра влаги за сутки, а в зимнее время - до литра. Вследствие этого появляется проблема, наиболее актуальная для женщин - это сухость кожи. Разнообразные крема, лосьоны и маски, разработанные для поддержания молодости кожи, призваны бороться только со следствием, а не с самой причиной. Хотя для уменьшения потери влаги вполне хватает увеличения влажности воздуха в помещении.Подходящая влажность воздуха для человека составляет от 40 до 60%. Сухой воздух (влажность ниже 40%) способствует ухудшению общего самочувствия и даже у вполне здоровых людей вызывает сонливость, сухость кожи и слизистых оболочек, а также увеличивает возможность заболеваний острыми респираторными инфекциями.
Ещё хуже ощущают себя люди, у которых есть хронические заболевания, и у которых на почве общего ухудшения иммунитета обостряются прошлые болезни. Наличие в воздухе значительного количества пыли и различных аллергенов приводит к аллергической реакции, такой как нарушение дыхания, насморк, першение в носу и горле и прочие неприятные признаки.
Сухой воздух - проблема, популярная круглый год. В летнее время для создания благоприятных условий широко применяются кондиционеры. Но одновременно с созданием приятной прохлады, они частично осушают воздух в помещении. Особенно это выражено в помещениях, где стоят стеклопакеты.
Зимой центральное и электрическое отопление греет дом, но, одновременно, высушивает воздух. Даже открытая форточка не может создать необходимого притока свежего воздуха. В итоге в помещении уровень влажности падает до 20-25%.
Для борьбы с сухостью воздуха и создания, оптимальных для здоровья человека климатических условий были созданы специальные приборы - увлажнители воздуха, которые одинаково действенно работают, как в офисе, квартире, так и в детской комнате.
Влияние увлажнителей воздуха на организм человека
23 ноября, 2008
4
спасибо
Спасибо
 Обычно влажности воздуха не уделяют особого внимания. Но, если воздух в помещении чрезмерно сухой или слишком влажен, это вызывает неприятные ощущения. Летом слишком высокий уровень влажности становится причиной духоты. А, если говорить о пересушенном в помещениях воздухе, то, помимо дискомфорта, в данном случае появляется большая угроза здоровью.
Обычно влажности воздуха не уделяют особого внимания. Но, если воздух в помещении чрезмерно сухой или слишком влажен, это вызывает неприятные ощущения. Летом слишком высокий уровень влажности становится причиной духоты. А, если говорить о пересушенном в помещениях воздухе, то, помимо дискомфорта, в данном случае появляется большая угроза здоровью. Пересушенный воздух усложняет проникновение в организм кислорода и его участие в дыхательном процессе. В результате происходит ухудшение самочувствия, появляется утомляемость, и уменьшается сосредоточенность. Еще более серьезным следствием является появление склонности организма к инфекционным болезням и болезням дыхательных путей. В результате ухудшаются защитные свойства слизистой оболочки верхних дыхательных путей.
Пересушивания интерьерного воздуха влияет и на остальные части организма. Например, на коже возникает так называемая дегидратационная экзема, проявляющаяся в ороговении верхнего слоя кожи, которая имеет склонность воспаляться. Помимо этого, ускоряется процесс старения кожи, она лишается своей привычной упругости и эластичности.
Слизистая глаз аналогично теряет свои защитные функции, открывая двери бактериологической инфекции. Проведённые исследования доказали, что оптимальной является относительная влажность воздуха, составляющая интервал от 40 до 60%. Многие врачи иногда уменьшают этот интервал до 45-55%. Таким образом, без технического вмешательства, то есть без увлажнителя воздуха, невозможно поддерживать благоприятные климатические условия.
Увлажнители воздуха и их влияние на здоровье
23 ноября, 2008
7
спасибо
Спасибо
 Наиболее естественный для организма человека уровень влажности воздуха составляет от 40 до 60%. При наименьшем проценте влажности в атмосфере даже абсолютно здоровый человек ощущает чуждый ему дискомфорт, например, головную боль или затруднённое дыхание. Это не странно – так как человек на 80% состоит из воды и задействован в природном круговороте воды. Поэтому для улучшения тонуса и увеличения атмосферной влажности в помещении устанавливают очиститель воздуха. Этот климатический прибор только лишь очищает атмосферный воздух и увлажняет его, но если использовать комплексный способ, совмещающий несколько этапов очистки воздуха и его увлажнения, то результат получается более заметным.
Наиболее естественный для организма человека уровень влажности воздуха составляет от 40 до 60%. При наименьшем проценте влажности в атмосфере даже абсолютно здоровый человек ощущает чуждый ему дискомфорт, например, головную боль или затруднённое дыхание. Это не странно – так как человек на 80% состоит из воды и задействован в природном круговороте воды. Поэтому для улучшения тонуса и увеличения атмосферной влажности в помещении устанавливают очиститель воздуха. Этот климатический прибор только лишь очищает атмосферный воздух и увлажняет его, но если использовать комплексный способ, совмещающий несколько этапов очистки воздуха и его увлажнения, то результат получается более заметным.Уменьшение процента влажности в помещении осуществляется по целому ряду причин, в том числе по причине использования различных устройств - телевизор, газовая плита, мониторы и многие другие бытовые приборы, используемые в доме. Но самым влияющим из них является кондиционер. Вода, которая выпаривается из помещений, создаёт конденсат и, поэтому для создания влаго-воздушного баланса в помещении становится необходим увлажнитель воздуха. Его наличие положительно повлияет не только на человеке, но и на комнатных растениях, поможет сохранить естественные свойства паркета, музыкальных инструментов.
Роль увлажнителя воздуха в холодное время года:
В холодное время года начинается обогрев помещений, при помощи электрических приборов, газовых обогревателей и т.д., а процент влажности при этом падает. В таких комнатах в атмосфере содержится от 20 до 35% влажности. Дышать становится сложнее, а особенно малышам. Подобные колебания влажности, как в холодное, так и в жаркое время года также помогает решить увлажнитель воздуха.
Воздухоочиститель и здоровье ребенка
23 ноября, 2008
5
спасибо
Спасибо
 С рождением в семье малыша заботящиеся родители стараются создать для него наиболее подходящие условия проживания в «новом для него доме».
С рождением в семье малыша заботящиеся родители стараются создать для него наиболее подходящие условия проживания в «новом для него доме».Ещё бы! Оберегающая атмосфера, приближенная к той, в которой ребёнок находился все 9 месяцев, упростит его привыкание к новой жизни, сгладит потрясение, убережёт от многих проблем со здоровьем. К сожалению, в «большом» мире с улицы в квартиру попадает пыль, выхлопные газы, а весной пух и пыльца растений, способные привести к аллергическим заболеваниям, высыпанию и зуду кожи. Всё это наносит вред здоровью ребёнка.
Детский педиатр обязательно подскажет родителям обратить должное внимание на климат в комнате ребёнка, порекомендует поддерживать необходимую температуру, а также по 2 раза в день осуществлять влажную уборку и проветривать комнату перед сном ребёнка.
Очень важный пункт – это точное выполнение родителями наставлений доктора, так как ребёнок попадает в «большой» мир из абсолютно другой, привычной для него, среды, а это сильный шок для малыша. Помимо этого, не секрет, что у маленьких детей пониженный иммунитет и для них особенно опасны вирусы, бактерии и прочие вредные вещества, которые содержатся в нашем воздухе. Поэтому, заботясь о здоровье ребёнка, необходимо максимально очистить воздух от всех опасных примесей, при помощи воздухоочистителя.
По мнение специалистов, даже у здоровых детей при проникновении в организм аллергенов, таких как пыль, продукты жизнедеятельности пылевых клещей, формальдегидов, мелкодисперсных частичек бытовой химии, вирусов, бактерий, примесей угарных газов, выбросов заводов, автомобилей портятся очень многие процессы практически во всех органах и системах.
Эти факторы способствуют низкой эффективности традиционно применяемых систем лечения, рецидивы и способность к развитию хронических заболеваний у детей. Поэтому, крайне важна очистка воздушной среды помещения любыми возможными методами.
Воздухоочистители против аллергии
23 ноября, 2008
13
спасибо
Спасибо
 По мнению врачей, увеличение аллергических заболеваний у жителей современных мегаполисов объясняется, главным образом, повышенным загрязнением воздуха. В настоящее время аллергия является важной проблемой людей — согласно статистическим данным, от неё страдает каждый пятый человек планеты. Обострения этого неприятного заболевания происходят обычно в весенне-летний период, когда происходит цветение и опыление различных представителей флоры.
По мнению врачей, увеличение аллергических заболеваний у жителей современных мегаполисов объясняется, главным образом, повышенным загрязнением воздуха. В настоящее время аллергия является важной проблемой людей — согласно статистическим данным, от неё страдает каждый пятый человек планеты. Обострения этого неприятного заболевания происходят обычно в весенне-летний период, когда происходит цветение и опыление различных представителей флоры. Пыльцевой аллерген проникает в организм человека с воздухом и остаётся в полости носа, носовой части глотки и верхних отделах трахеи, способствуя появлению таких явлений как зуд и раздражение слизистой оболочки носа, чихание, насморк, першение в горле, слезотечение, а иногда даже отек глазных яблок и признаки бронхиальной астмы.
Много мучений и от тополиного пуха, который, попадая в дыхательные пути, также может развить аллергические заболевания. Помимо этого, пух переносит «на себе» пыльцу других растений, способствуя появлению кашля и насморка.
Среди других аллергенов можно указать домашнего клеща, шерсть домашних животных и домашнюю пыль. Контакт с этими аллергенами очень вреден для ребёнка, так как именно в раннем детском возрасте повышен риск развития бронхиальной астмы при массивной антигенной аллергической нагрузке.
Пылесос и влажная уборка помещения способствуют только временному облегчению.
Современные лекарства необходимо регулярно принимать, но и не дают гарантии, что аллергия не возобновится. Лечение должно начинаться не с борьбы с симптомами, а в первую очередь с уничтожения самого аллергена.
Подходящий вариант тут – это создание чистого и здорового микроклимата дома, на работе и в других помещениях, посредством воздухоочистителя. Многочисленные эксперименты во многих лечебных и научных учреждениях показали эффективность воздухоочистителей в «извлечении» из воздуха различного рода аллергенов и уничтожении жизнедеятельности микробов и бактерий.
Лечение и профилактика легочной эмболии с применением гепарина
23 ноября, 2008
7
спасибо
Спасибо
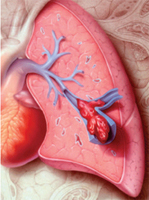 Если у пациента есть подозрения на легочную эмболию или тромбоз глубоких вен, до подтверждения диагноза ему назначают антикоагулянтную терапию, которая останавливает рост тромба, способствует быстрому ему растворению и предупреждает повторную эмболию. Для этих целей применяют гепарин. Если показано длительное лечение, то лучше применять непрямые антикоагулянты, например, варфарин. Противопоказаниями для терапии служат:
Если у пациента есть подозрения на легочную эмболию или тромбоз глубоких вен, до подтверждения диагноза ему назначают антикоагулянтную терапию, которая останавливает рост тромба, способствует быстрому ему растворению и предупреждает повторную эмболию. Для этих целей применяют гепарин. Если показано длительное лечение, то лучше применять непрямые антикоагулянты, например, варфарин. Противопоказаниями для терапии служат:- болезни крови и печени;
- наличие черепно-мозговой травмы или недавняя операция на мозге;
- септический тромбофлебит;
- инфекционный эндокардит в острой и подострой стадии;
- гипертония;
- внутреннее кровотечение;
- язвенная болезнь и рак на поздних стадиях.
При обширном повреждении внутренних органов и после операций на органах брюшной и грудной области гепарин назначается индивидуально в зависимости от многих факторов, однако его применение нежелательно.
Данный препарат назначают внутривенно в капельницах с дозировкой 1000 Ед. в час. Также показано струйное введение гепарина перед капельницей, что предотвращает объединение тромбоцитов, прикрепившихся к поверхности тромба. При лечении данным препаратом необходимо следить за состоянием крови и за кровообразованием. Терапия продолжается до 10 дней, после чего больного переводят на терапию непрямыми антикоагулянтами, такими, как варфарин.
Для профилактики эмболии у больных с низкой группой риска целесообразно ношение эластичных чулок. В остальных случаях больным проводят перемежающуюся пневматическую компрессию ног и вводят гепарин в малых дозах.
Профилактика послеоперационного тромбоза вен с гепарином
23 ноября, 2008
13
спасибо
Спасибо
 Для профилактики послеоперационного тромбоза вен применяют специальные лекарственные средства, а также назначают физическую нагрузку. В качестве последнего рекомендуется ранняя мобилизация больных после операции, перевязки эластичным бинтом и другие способы ускорения венозного кровотока, которые препятствуют застою крови в венах нижних конечностей.
Для профилактики послеоперационного тромбоза вен применяют специальные лекарственные средства, а также назначают физическую нагрузку. В качестве последнего рекомендуется ранняя мобилизация больных после операции, перевязки эластичным бинтом и другие способы ускорения венозного кровотока, которые препятствуют застою крови в венах нижних конечностей.Также положительный эффект дают увлажнение и применение наиболее щадящего оперативного метода.
Из лечебных средств пациентам в постоперационный период назначают аспирин в качестве дезагреганта, различные гепарины, а также непрямые антикоагулянты.
Больным с умеренной степенью риска необходимо введение непрямых антикоагулянтов, например, гепарина подкожно. Доза при этом не должна превышать 15 000 ЕД. в сутки. Оптимальным вариантом является введение препарата утром и вечером или же 3 раза в сутки по 5 000 ЕД. При этом следует иметь в виду, что препараты разных производителей имеют разные фармакокинетические свойства, поэтому предсказать результативность терапии достаточно сложно. Еще одним недостатком гепарина является то, что вводить его надо внутривенно через капельницу с постоянным наблюдением за картиной крови, что делает лечение более сложным и продолжительным.
Если у пациента высок риск возникновения тромбофлебита, ему в обязательном порядке назначают высокие дозы гепарина – минимум 15 000 ЕД. за сутки. При постоянном увеличении дозы препарата имеется риск развития геморрагических осложнений. Более высокие дозы рекомендуются в случаях опасности кровотечений во время операций. При этом препарат желательно ввести за 12 часов до операции или сразу же после.
Гепарин в лечении тромбофлебита
23 ноября, 2008
20
спасибо
Спасибо
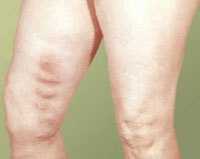 При тромбофлебите происходит воспаление стенок вены, при котором образуется тромб в ее просвете.
При тромбофлебите происходит воспаление стенок вены, при котором образуется тромб в ее просвете.Единственным методом лечения тромбофлебита, или варикозного расширения вен является оперативное вмешательство. Только операция может предотвратить от дальнейшего развития тромбоза и от его осложнений. Тромбофлебит, возникший в ранее непораженной вене, подлежит медикаментозному лечению. Лекарственные препараты также оказывают эффект при поверхностном тромбофлебите стоп и голени. Для такого лечения нет необходимости в госпитализации или ограничении движения. Единственное условие – периодически необходимо держать пораженные конечности поднятыми вверх, например, подняв их на стену. При этом делают повязки с гепариновой мазью, используют холод и желе троксевазина. Также необходим прием противовоспалительных препаратов и средств, уменьшающих застой в венах. К таким препаратам относятся индометацин, троксевазин и другие. Если ткани вокруг пораженной вены сильно воспалены, целесообразно назначить антибиотики. Во время лечения конечности должны быть забинтованы эластичным бинтом.
При поражении тромбофлебитом глубоких вен рекомендуется стационарное лечение. При этом показано лечение, направленное на разрушение тромбов и приостановление их образования. Для этих целей назначают гепарин внутривенно, лучше всего в капельницах, из расчета 30 000 – 40 000 ЕД. в сутки.
Если есть риск возникновения тромбофлебита, например, во время беременности, необходимо бинтовать конечности эластичным бинтом в целях профилактики. При варикозном расширении вен, после перенесенного тромбофлебита и при возрасте от 60 лет, необходимо обязательно назначать гепарин после хирургических вмешательств.
Гепарин в лечение инфаркта миокарда
23 ноября, 2008
11
спасибо
Спасибо
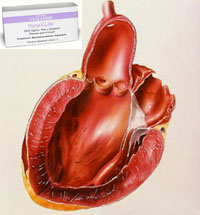 При инфаркте миокарда возникает острая недостаточность кровоснабжения сердца, что приводит к некрозу в сердечной мышце. Начинается инфаркт миокарда приступом сильной и длительной боли в загрудинной области, которая не проходит при приеме нитроглицерина.
При инфаркте миокарда возникает острая недостаточность кровоснабжения сердца, что приводит к некрозу в сердечной мышце. Начинается инфаркт миокарда приступом сильной и длительной боли в загрудинной области, которая не проходит при приеме нитроглицерина. При инфаркте миокарда применяют нитраты в качестве основной непрерывной терапии. К нитратам обязательно присоединяют внутривенное введение прямого антикоагулянта – в основном, гепарина. Также применяются препараты, которые блокируют бета-адренергические влияния на сердце, и хлорид калия.
При загрудинных болях, которые длятся не менее получаса, необходимо немедленно принять нитроглицерин сублингвально до ослабевания боли. Параллельно с этим, больному необходимо ввести нитроглицерин внутривенно посредством капельницы.
Гепарин также вводят внутривенно с минимальной дозы в 1000 ЕД., затем его вводят через капельницу со скоростью 1000 Ед. в час. При этом необходимо следить за свертываемостью крови. Если больного госпитализировали на ранней стадии инфаркта миокарда, то очень желательно провести также и тромболитическую терапию наряду с нитроглицерином и гепарином.
Ввод гепарина и нитроглицерина не прерывают, при этом также вводят калия хлорид в поляризующей смеси с раствором глюкозы и инсулином.
После внутривенной терапии, начинают вводить препарат подкожно через переднюю брюшную стенку из расчета 10 000 – 30 000 ЕД. в сутки, разделив прием на несколько приемов. За один прием не рекомендуется превышать дозу в 7500 ЕД.
Если инфаркт миокарда протекает без осложнений, препарат применяют на протяжении одной недели. Также назначают соли калия и продолжают прием нитроглицерина в виде аппликаций.
Для профилактики тромбофлебита ноги больным необходимо забинтовать эластичным бинтом, поскольку предвидится долгий постельный режим, вплоть до 9 дней.
Гепарин - антикоагулянт, влияющий на свертываемость крови
23 ноября, 2008
12
спасибо
Спасибо
 Антикоагулянтами называются средства, которые влияют на свертываемость крови. Различают их два вида.
Антикоагулянтами называются средства, которые влияют на свертываемость крови. Различают их два вида.К первому виду относят антикоагулянты прямого действия, то есть влияющие на свертывание непосредственно в крови. Среди них такие препараты как Гепарин и Лепирудин.
Ко второму виду относятся антикоагулянты непрямого действия, которые влияют на свертываемость крови через печень.
Наиболее популярным средством является гепарин, который человеческий организм вырабатывает натуральным путем. Препарат активен не только в организме, но и за его пределами. Искусственное введение большой дозы гипарина предотвращает образование тромбов.
Наибольшей эффективности можно достичь при введении гепарина в организм, минуя желудочно-кишечный тракт, например, внутривенно. Препарат начинает действовать сразу после инъекции в течение нескольких часов. Его также применяют наружно в виде мази при флебитах и подкожных гематомах. Для этих целей выпускают гепариновую мазь и лиотон гель, который содержит в себе гепарин и часто применяется при варикозном расширении вен конечностей.
Дозировка препарата обычно рассматривается в единицах действия ЕД. Об эффективности терапии судят по свертываемости крови.
Низкомолекулярные гепарины являются наиболее эффективными для профилактики тромбозов и для понижения свертываемости крови. При этом они действуют дольше, чем обычные.
При передозировке гепирамина вводится внутривенно его антагонист иротамина сульфат, который получают из спермы рыб. После введения иротамина сульфат, действие гепарина приостанавливается. Такое же влияние он оказывает и на низкомолекулярные гепарины.
Для чего используется гепариновая мазь?
23 ноября, 2008
52
спасибо
Спасибо
 Гепариновая мазь является комбинированным препаратом с противовоспалительным, противотромботическим, местнообезбаливающим и антикоагулянтым свойствами по причине своих компонентов. Данная мазь состоит из гепарина, анестезина и бензил-никотината.
Гепариновая мазь является комбинированным препаратом с противовоспалительным, противотромботическим, местнообезбаливающим и антикоагулянтым свойствами по причине своих компонентов. Данная мазь состоит из гепарина, анестезина и бензил-никотината.Гепарин способствует уменьшению воспалительного процесса и препятствует образованию тромбов, в то время как бензил-никотинат расширяет поверхностные сосуды, что способствует быстрому всасыванию гепарина. Анестезин является обезболивающим компонентом.
Эта мазь показана при поверхностном тромбофлебите конечностей, тромбозе геморроидальных вен и при поверхностных травмах. Данная мазь не применяется, если в районе тромбофлебита присутствуют язвенно-некротические процессы, а также при пониженной свертываемости крови.
Как применять данную мазь: при тромбофлебитах мазь осторожно втирают в пораженную область трижды в день. Мазь следует наносить тонким слоем. При тромбозе геморроидальных вен мазь необходимо нанести на марлю, которую накладывают на геморроидальные узлы и фиксируют повязкой. Также можно сделать тампон, пропитанный данной мазью, который вводят в задний проход. Курс лечения может составить до двух недель, пока не уйдут воспаления. Такие повязки или тампоны необходимо применять дважды в день, можно трижды. Данная мазь может вызвать покраснение кожи или небольшой зуд в области применения. Как только препарат будет отменен, эти явления быстро пройдут. Мазь не следует наносить на гнойные раны.
Мазь следует хранить в сухом, прохладном месте, вдали от солнечных лучей. Отпускается без рецепта врача.
Гепарин в борьбе с раком
23 ноября, 2008
6
спасибо
Спасибо
 Гепарин является антикоагулянтом, или средством, понижающим свертываемость крови. Его основное показание к применению – это профилактика и лечение тромбозов и эмболий.
Гепарин является антикоагулянтом, или средством, понижающим свертываемость крови. Его основное показание к применению – это профилактика и лечение тромбозов и эмболий. В середине 20 века после проведения опытов на животных было доказано, что гепарин способствует замедлению роста метастаз при некоторых онкологических заболеваниях, что позволяет применять его в анти-раковой терапии. Американские ученые смогли найти причину такого эффекта от применения данного препарата. Было установлено, что он не позволяет образовываться защитным оболочкам вокруг раковых клеток, которые состоят из тромбоцитов крови.
Гепарин нельзя применять при некоторых сопутствующих заболеваниях. При наличии и рака, и заболеваний с пониженной свертываемостью крови данный препарат назначать не рекомендуется. Также противопоказан он при лейкозе, анемии и тяжелых поражениях почек или печени.
На сегодняшний день гепарин назначают больным раком для предотвращения образования тромбов, связанного с операцией и постельным режимом. Однако, ведутся исследования по включению данного препарата в химиотерапию. Весь 20 век ученые проводили различные тесты для выявления взаимосвязи приема этого препарата и замедлением роста опухоли. В конце 20-го столетия показатель трехлетней смертности у пациентов после онкологической операции намного снизился. При этом почти в два раза снизилась смертности среди пациентов с раком ободочной кишки, которым был назначен данный препарат. Однако, влияние его на развитие опухоли до сих пор является объектом исследований. Так или иначе, данный препарат широко применяется у онкобольных хотя бы как профилактика тромбообразований, поскольку опухолевые клетки вырабатывают вещества, способствующие образованию тромбов.
Жидкий гепарин в ампулах
23 ноября, 2008
11
спасибо
Спасибо
 Жидкий гепарин выпускается в ампулах и вводится внутривенно или подкожно. Препарат обладает антикоагулянтным свойством, и в больших дозах препятствует свертываемости крови при наличии тромбов. Инъекции с этим препаратом показаны для профилактики и лечения тромбозов и эмболий, а также при гемодиализе и использовании аппарата искусственного кровообращения.
Жидкий гепарин выпускается в ампулах и вводится внутривенно или подкожно. Препарат обладает антикоагулянтным свойством, и в больших дозах препятствует свертываемости крови при наличии тромбов. Инъекции с этим препаратом показаны для профилактики и лечения тромбозов и эмболий, а также при гемодиализе и использовании аппарата искусственного кровообращения. Во время беременности и кормления грудным молоком гепарин назначают только в исключительных случаях. Другими противопоказаниями для применения этого препарата являются диатезы при геморрое с повышенной кровоточивостью и другие заболевания с пониженной свертываемости крови, любые кровотечения, воспаления внутренних полостей сердца, тяжелые заболевания почек и печени, венозная гангрена, лейкоз и анемия.
При введении гепарина возможны побочные явления в виде кровотечений, поэтому данный препарат следует принимать только в клинике под наблюдением врача для избежания сильных кровотечений. При пониженной свертываемости крови данный препарат следует применять в малых дозах.
Гепарин назначается в строго индивидуальной дозировке для каждого пациента. При остром инфаркте миокарда этот препарат вводят внутривенно сразу при обострении в единоразовой дозе 15 000 – 20 000 ЕД. и затем в клинических условиях внутримышечно на протяжении недели по 40 000 ЕД. в сутки. Дозу необходимо разделить на 4-5 приемов. Отменяют препарат постепенно с ежедневным снижением дозы. После прекращения терапии назначают непрямые антикоагулянты.
Хранить препарат стоит в прохладном помещении, вдали от солнечных лучей.
Краткое описание гепарина
23 ноября, 2008
11
спасибо
Спасибо
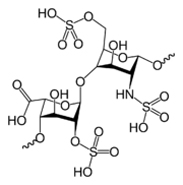 Это эндогенный антикоагулянт, или препарат, понижающий свертываемость крови. Гепарин способствует рассасыванию существующих тромбов и препятствует образованию новых. Данный препарат следует вводить в организм, минуя желудочно-кишечный тракт для более эффективного антикоагулянтного действия.
Это эндогенный антикоагулянт, или препарат, понижающий свертываемость крови. Гепарин способствует рассасыванию существующих тромбов и препятствует образованию новых. Данный препарат следует вводить в организм, минуя желудочно-кишечный тракт для более эффективного антикоагулянтного действия.Для профилактики послеоперационных тромбов, гепарин вводят в низких дозах.
Этот препарат показан при тромбофлебите, флебите и эмболии, в качестве раннего лечения инфаркта миокарда, а также для профилактики послеоперационного тромбоза вен и легочной эмболии. Данный препарат также назначают при применении аппарата искусственного кровообращения и при почечном диализе.
У гепарина имеется ряд противопоказаний. Его не применяют при острой форме панкреатита, повышенной склонности к кровотечениям, прогрессирующих заболеваниях печени и почек, тяжелая гипертония, язве желудка, во время беременности и лактации, а также при операциях на ЦНС или глазах.
При назначении гепарина руководствуются индивидуальной дозировкой, которая в каждом конкретном случае будет способствовать предотвращению эмболии и тромбофлебита. При этом имеет значение общее состояние пациента и его реакция на подобное лечение.
При легком или умеренном тромбозе назначают 8-10 мл препарата внутривенно в сутки. Рекомендуется данную дозу разделить на 3 приема. При тяжелой форме тромбоза или эмболии вводят до 16 мл препарата внутривенно, разделив эту дозу на 4 приема в сутки.
При обострениях, грозящих летальным исходом, вводят сначала 5 мл препарата, затем по 4 мл каждые четыре часа. При этом суточная доза не должна превышать 25 мл.
Основные факторы риска возникновения бактериального вагиноза
21 ноября, 2008
20
спасибо
Спасибо
 К главным причинам факторам риска относятся наличие дисбактериоза кишечника. Дисбактериоз кишечника и влагалища часто проходит одновременно и может развиваться из-за:
К главным причинам факторам риска относятся наличие дисбактериоза кишечника. Дисбактериоз кишечника и влагалища часто проходит одновременно и может развиваться из-за:лечения антибиотиками;
ухудшения иммунитета;
употребление большого количества антибиотиков, которые способны уничтожить кисло - молочные и прочие "полезные" бактерии;
нерациональное питание. Исключение из рациона молочно-кислых продуктов также увеличивает риск дисбактериоза;
одевание плотной одежды и т.д.
Может ли партнер заразиться бактериальным вагинозом?
Обычно в лечении мужчин нет необходимости, но временами условно-патогенная микрофлора влагалища способна вызвать уретрит у мужчин. Симптомы при этом: жжение и некая боль во время мочеиспускании. Тут тогда требуется лечение.
К подобному варианту заболевания склонны мужчины, болевшие ранее хламидийной или гонококковой инфекцией, больные хроническим простатитом и те, кто ранее увлекался применением местных антисептиков для профилактики венерических болезней. Именно из-за этого до полного выздоровления женщина не должна вступать в половой контакт со своим партнёром без презерватива.
Что может способствовать возникновению бактериального вагиноза:
Постоянные влагалищные спринцевания, благодаря которым уничтожается нормальная микрофлора влагалища;
использование вагинальных таблеток и свечей широкого спектра действия;
употребление противозачаточных таблеток, содержащих антисептики;
применение презервативов со спермицидной смазкой;
самостоятельное лечение антибиотиками и прочее.
Осложнения при бактериальном вагинозе
21 ноября, 2008
9
спасибо
Спасибо
 Существует несколько причин, которые позволяют считать бактериальный вагиноз именно болезнью, требующей лечения, а не особым состоянием влагалища с измененной микрофлорой.
Существует несколько причин, которые позволяют считать бактериальный вагиноз именно болезнью, требующей лечения, а не особым состоянием влагалища с измененной микрофлорой. Патогенность транзиторной микрофлоры.
До этого момента по отношению к транзиторной микрофлоре использовали термин - условно-патогенная – то есть условно-вредная для организма микрофлора. Под этим понимался тот факт, что эти микроорганизмы являются вредными для организма только при конкретных условиях. Вот именно таким условием и является уменьшение кислотности влагалища и естественно усиленное размножение транзиторных микробов. Подобные микроорганизмы способны повлечь за собой воспалительные процессы во влагалище - бактериальный вагинит и (или) попасть в вышележащие области половой системы такие, как: канал шейки матки, матку, яичники, маточные трубы.
Снижение защитной функции влагалища.
Из-за снижения кислотности влагалище женщины начинают быть незащищенными перед инфицированием различными микроорганизмами. В первую очередь это бактерии, стимулирующие половые инфекции (гонококки, хламидии, трихомонада). Возможность заболевания ими у женщины с бактериальным вагинозом значительно выше, чем у обычной здоровой женщины.
Подобное инфицирование влагалища микроорганизмами, можно назвать патогенной, условно-патогенной или нормальной микрофлорой для остальных органов организма.
Потеря "эволюционной" функции влагалища.
Кислая среда влагалища играет роль "эволюционного фильтра", то есть тут имеется в виду, что она помогает преодолеть кислотный барьер только самым подвижным и здоровым сперматозоидам. Благодаря ощелачиванию влагалища эта функция убивается и яйцеклетку способен оплодотворить и неполноценный сперматозоид.
Как развивается бактериальный вагиноз?
21 ноября, 2008
14
спасибо
Спасибо
 Известный факт, что кожа и слизистые оболочки здорового человека совсем не являются стерильными. Все мы живём по соседству с множеством микроорганизмов, составляющих нормальную микрофлору нашего организма. Так, у здоровых женщин главным обитателем влагалища бывают лактобациллы (молочнокислые бактерии), на которых приходится 95-98% всей флоры. Они продуцируют молочную кислоту и, тем самым, способствуют поддержанию кислой среды во влагалище, которая является оберегающим фактором, препятствующим значительному росту других 20-30 видов бактерий. Под влиянием неблагоприятных факторов число лактобацилл снижается, меняется кислотность среды, и главное место занимают микроорганизмы, в норме живущие во влагалище в незначительном числе. Среди этих бактерий чаще других встречается влагалищная гарднерелла. Она-то и является главной, но не единственной причиной бактериального вагиноза. Отсюда и появляется другое наименование болезни — гарднереллез. Кроме гарднереллы, при бактериальном вагинозе часто обнаруживают бактерии рода мобилункус, бактероиды, пептококки, пептострептококки, микоплазмы.
Известный факт, что кожа и слизистые оболочки здорового человека совсем не являются стерильными. Все мы живём по соседству с множеством микроорганизмов, составляющих нормальную микрофлору нашего организма. Так, у здоровых женщин главным обитателем влагалища бывают лактобациллы (молочнокислые бактерии), на которых приходится 95-98% всей флоры. Они продуцируют молочную кислоту и, тем самым, способствуют поддержанию кислой среды во влагалище, которая является оберегающим фактором, препятствующим значительному росту других 20-30 видов бактерий. Под влиянием неблагоприятных факторов число лактобацилл снижается, меняется кислотность среды, и главное место занимают микроорганизмы, в норме живущие во влагалище в незначительном числе. Среди этих бактерий чаще других встречается влагалищная гарднерелла. Она-то и является главной, но не единственной причиной бактериального вагиноза. Отсюда и появляется другое наименование болезни — гарднереллез. Кроме гарднереллы, при бактериальном вагинозе часто обнаруживают бактерии рода мобилункус, бактероиды, пептококки, пептострептококки, микоплазмы. На состав микрофлоры влагалища могут влиять такие факторы, как:
лечение антибиотиками;
гормональные изменения при половом созревании, после абортов, родов, при ухудшении менструальной функции;
ухудшение иммунитета, аллергии;
перемена климата, какие - либо стрессы;
использование оральных контрацептивов и внутриматочных спиралей;
частые влагалищные спринцевания, использование для гигиены антибактериальных мыл и растворов антисептиков.
Диагностика бактериального вагиноза
21 ноября, 2008
9
спасибо
Спасибо
 Диагноз "бактериальный вагиноз", может быть поставлен посредством некоторых признаков, тестов.
Диагноз "бактериальный вагиноз", может быть поставлен посредством некоторых признаков, тестов. Одним из таких признаков является величина РН влагалищного отделяемого. Так, например, у здоровых женщин это число не достигает отметки 4,5. У больных эта отметка равняется 5.0 - 6.0. Величина РН содержимого влагалища менее 4,5 исключает присутствие заболевания. Для выявления РН применяются лакмусовые тестеры.
Диагностика данного заболевания может также проводиться по признаку «рыбного» запаха, который можно проверить при помощи аминного теста. В здоровом влагалище под влиянием этого теста запах не возникает. Такой тест помогает объективно выявить диагноз у 94% больных.
«Ключевые клетки». Ещё один диагностический симптом бактериального вагиноза – это найденные «ключевые клетки» во влагалище. На этих клетках находится большое число адгезированных микроорганизмов. Поэтому те люди, у которых есть подобные «ключевые клетки», в 98,8% болеют бактериальным вагинозом.
Для выявления окончательного диагноза недостаточно положительного результата лишь одного из тестов, поэтому диагностически значимым считается большее количество положительных признаков.
К тому же, когда во влагалищном отделяемом имеются трихомонады, то 86%, что у пациентка болеет бактериальным вагинозом.
При данном заболевании могут быть подвержены инфекции как органы мочевыделительной системы, так и верхние отделы половой системы. В половой системе это может привести к воспалению матки и придатков матки, что часто это вызывает кровотечения в области матки, а это в свою очередь создаёт большую вероятность для внематочной беременности или бесплодия.
Суть заболевания бактериальным вагинозом
21 ноября, 2008
28
спасибо
Спасибо
 В нормальном состоянии влагалище обычно населяют лактобактерии. Это именно они берегут женское здоровье, поскольку вырабатывают молочную кислоту и перекись водорода – вещества, убивающие патогенные и условно-патогенные микроорганизмы и оберегающие женские половые органы от различных инфекций. Кроме лактобактерий во влагалище существуют и другие микроорганизмы, которые безвредно существуют в составе нормальной микрофлоры влагалища до тех пор, пока их не много, так как лактобактерии не дают им размножаться в избытке. Если же по каким-либо причинам число лактобактерий уменьшается, то бактерии начинают быстро размножаться, вести себя неспокойно и приводят к бактериальному вагинозу.
В нормальном состоянии влагалище обычно населяют лактобактерии. Это именно они берегут женское здоровье, поскольку вырабатывают молочную кислоту и перекись водорода – вещества, убивающие патогенные и условно-патогенные микроорганизмы и оберегающие женские половые органы от различных инфекций. Кроме лактобактерий во влагалище существуют и другие микроорганизмы, которые безвредно существуют в составе нормальной микрофлоры влагалища до тех пор, пока их не много, так как лактобактерии не дают им размножаться в избытке. Если же по каким-либо причинам число лактобактерий уменьшается, то бактерии начинают быстро размножаться, вести себя неспокойно и приводят к бактериальному вагинозу. Влагалищная экосистема подвижна, и это непостоянство напрямую зависит от нескольких причин, таких как:
эмоциональное состояние (стрессы),
применение противозачаточных средств,
использование средств интимной гигиены (спринцевание, при помощи средств, имеющих щелочную среду),
частая смена половых партнеров,
ухудшение гормонального фона (например, во время беременности)
лечение антибиотиками и прочие.
Существует два способа течения бактериального вагиноза: скрытое (бессимптомное) и с клиническими проявлениями. Половина женщин, болеющих бактериальным вагинозом, не имеют каких-либо жалоб и не имеют патологических выделений из половых областей. Главным и зачастую единственным симптомом бактериального вагиноза является высокое число белей от умеренных до обильных с плохим запахом, напоминающим запах рыбы.
Запах может появляться периодически, например, в период менструации, или полового акта. Когда заболевание развивается, выделения становятся густыми и липкими.
Бактериальный вагиноз и беременность
21 ноября, 2008
12
спасибо
Спасибо
 Бактериальный вагиноз во время беременности явление достаточно частое. Зачастую женщина заболевает гарднереллезом еще до момента зачатия, а во время беременности происходит его обострение. Но происходит и так, что симптомы гарднереллеза во время беременности возникают впервые, в то время как до беременности не было никаких симптомов этой болезни.
Бактериальный вагиноз во время беременности явление достаточно частое. Зачастую женщина заболевает гарднереллезом еще до момента зачатия, а во время беременности происходит его обострение. Но происходит и так, что симптомы гарднереллеза во время беременности возникают впервые, в то время как до беременности не было никаких симптомов этой болезни.Почему же беременность является таким странным «фактором риска» развития бактериального вагиноза? Причины очень просты. Заключаются они в том, что во время беременности, а особенно в начальной стадии, как правило, снижается иммунная защита организма и меняется гормональный фон. И то и другое влияет на микрофлору влагалища и при присутствии хотя бы небольших предпосылок к появлению патологии, эта патология появляется. То же самое можно сказать и об обострениях уже существующих в организме болезней.
Сразу можно сказать, что бактериальный вагиноз не относится к тем болезням, которые можно считать опасными для ребёнка. Следовательно, обнаружение во влагалище беременной женщины большого количества гарднерелл – это не может быть причиной расстройств или, тем более, прерывания беременности. Гарднереллы не могут проникнуть через плаценту и привести к внутриутробному заражению плода, а если в процессе родов получается инфицирование, то оно обычно проходит бесследно, так как гарднереллы не являются высокопатогенными бактериями, вызывающими воспаление.
Единственное, чем могут быть опасны гарднереллы в период беременности – это возможность возникновения воспалительного процесса во влагалище беременной женщины. Гарднерелла не часто является единственной бактерией, которая есть во влагалище, а при снижении местного иммунитета из-за гарднереллеза, всем патогенным бактериям открывается беспрепятственный вход в женский организм. Для того чтобы вовремя не допустить возможные осложнения, беременная женщина с гарднереллезом не реже одного раза в месяц должна проходить осмотр у гинеколога и сдавать два анализа – обычный мазок и посев выделений из влагалища.