- Общность и различия между понятиями "васкулит кожи", "аллергический васкулит кожи", "некротический васкулит кожи" и "васкулиты, ограниченные кожей"
- Краткая характеристика васкулитов кожи
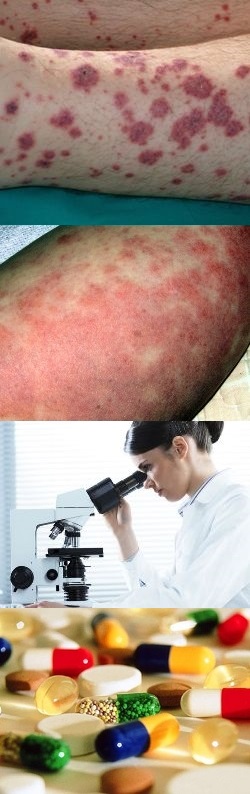
- Кожный васкулит - что это за болезнь? Причины, симптомы (геморрагическая сыпь, ревматоидный артрит), диагностика, последствия – видео
- Классификация васкулитов
- Кожный васкулит: виды и формы (геморрагический, аллергический, уртикарный). Прогноз и рецидив при васкулите (рекомендации врача-дерматолога) – видео
- Фото
- Причины
- Симптомы
- Васкулит, ограниченный кожей, у детей
- Васкулит кожи ног
- Диагностика
- Лечение
- Кожный васкулит: лечение (геморрагический, уртикарный и др.). Противопоказания при васкулите – видео
- Препараты для лечения кожного васкулита: гепарин, аскорутин, китайский пластырь (рекомендации врача-дерматолога) – видео
- Лечение кожного васкулита у детей и беременных. Диета, голодание, лечение народными средствами (рекомендации врача-дерматолога) – видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностика васкулитов кожи
Диагностика васкулитов кожи основывается на базе внешнего осмотра и ощупывания высыпаний врачом. Дополнительно врач выясняет у человека информацию о перенесенных инфекциях, приеме лекарственных препаратов, эпизодах физического и психического напряжения, переохлаждения, длительного пребывания на ногах и т.д.
В редких случаях при упорном течении заболевания или при атипичной симптоматике, когда внешние признаки неочевидны, для подтверждения диагноза васкулита проводят гистологическое исследование участка кожи под микроскопом. Участок кожи для исследования берут в ходе процедуры биопсии из пораженной области.
 После осмотра и ощупывания высыпаний врач назначает следующие лабораторные анализы для определения степени активности патологического процесса:
После осмотра и ощупывания высыпаний врач назначает следующие лабораторные анализы для определения степени активности патологического процесса:- Общий анализ крови;
- Содержание общего белка и его фракций в крови (альбумины и глобулины);
- Содержание С-реактивного белка в крови;
- Активность системы комплемента;
- Концентрация иммуноглобулинов в крови;
- Реакция Ваалера-Роуза;
- Латекс-тест;
- Общий анализ мочи.
Лечение кожных васкулитов
Общие принципы терапии
Основной целью проводимого лечения васкулитов является достижение стойкой ремиссии. При выборе схемы терапии учитывается конкретное заболевание, входящее в группу васкулитов, стадия и степень активности патологического процесса. Используемые медикаментозные средства должны подавлять воспалительную реакцию, нормализовывать микроциркуляцию в коже и устранять имеющиеся осложнения, возникшие вследствие расстройства микроциркуляции. Для достижения указанных эффектов применяются наружные средства и препараты для приема внутрь.
При обострениях васкулитов показано соблюдение постельного режима вплоть до перехода заболевания в стадию регрессии. Однако лечение проводят вплоть до нормализации лабораторных показателей, отражающих степень активности процесса. Далее, в течение еще 6 – 12 месяцев проводят поддерживающую терапию, направленную на профилактику рецидива. Как правило, поддерживающая терапия включает в себя курсовой прием тех же лекарственных препаратов, которые используются для лечения в период обострения.
Определение степени активности васкулита кожи
 Лечение васкулита кожи зависит от степени активности процесса и его клинической формы. Поэтому для выбора правильного алгоритма лечения необходимо сначала определить активность патологического процесса. Так, выделяют две степени активности патологического процесса при васкулитах:
Лечение васкулита кожи зависит от степени активности процесса и его клинической формы. Поэтому для выбора правильного алгоритма лечения необходимо сначала определить активность патологического процесса. Так, выделяют две степени активности патологического процесса при васкулитах:- I степень активности. Кожа поражена в ограниченных пределах, отсутствует общая симптоматика (температура, головные боли, боли в суставах, общая слабость и т.д.), внутренние органы не вовлечены в патологический процесс, а лабораторные показатели – практически в пределах нормы.
- II степень активности. Кожа поражена широко, высыпания имеются в нескольких местах, присутствует общая симптоматика (головные боли, повышенная температура тела, общая слабость и т.д.) и выявляются признаки вовлечения внутренних органов в патологический процесс (боли в мышцах и суставах, нейропатия и др.).
Степень активности патологического процесса при васкулитах кожи определяется значением лабораторных показателей, отраженных в таблице ниже:
| Лабораторные показатели | Степень активности патологического процесса | |
| I степень активности | II степень активности | |
| Площадь поражения кожи (высыпаний) | Ограниченные высыпания | Распространенные высыпания |
| Число высыпаний | Небольшое | Множественные |
| Температура тела | Нормальная или субфебрильная (не выше 37,5oС) | Выше 37,5oС |
| Общие симптомы (недомогание, общая слабость, головная боль, боли в суставах, мышцах и т.д.) | Отсутствуют или незначительно выражены | Резко выражены |
| СОЭ (скорость оседания эритроцитов) | Менее 25 мм/ч | Более 25 мм/ч |
| Общее количество эритроцитов | В пределах нормы | Менее 3,8×1012/л |
| Гемоглобин | В пределах нормы | Менее 12 г% (120 г/л) |
| Общее количество тромбоцитов | В пределах нормы | Менее 180×109/л |
| Общее количество лейкоцитов | В пределах нормы | Более 10×109/л |
| Общий белок | В пределах нормы | Более 85 г/л |
| Альфа-2-глобулин | В пределах нормы | Более 12% |
| Гамма-глобулин | В пределах нормы | Более 22% |
| С-реактивный белок | Отсутствует или до ++ | Более ++ |
| Активность комплемента | Выше 30 ед | Ниже 30 ед |
| Концентрация иммуноглобулинов | В пределах нормы | Повышена |
| Реакция Ваалера-Роуза | Отрицательная | Положительная |
| Латекс-тест | Отрицательный | Положительный |
| Протеинурия (белок в моче) | Нет | Есть |
Схемы лечения различных типов васкулитов в зависимости от степени активности
 Рассмотрим различные схемы терапии, которые применяются для лечения разных форм васкулитов кожи в соответствии со степенью активности патологического процесса. Приведенные ниже схемы терапии утверждены и рекомендованы Министерством здравоохранения Российской Федерации.
Рассмотрим различные схемы терапии, которые применяются для лечения разных форм васкулитов кожи в соответствии со степенью активности патологического процесса. Приведенные ниже схемы терапии утверждены и рекомендованы Министерством здравоохранения Российской Федерации.Различные формы полиморфного дермального васкулита (утрикарный, геморрагический, папулонодулярный, папулонекротический тип и т.д.) лечат одинаково, а схемы терапии различаются только в зависимости от степени активности патологического процесса. Схемы терапии, рекомендованные Минздравом России, для лечения полиморфного дермального васкулита приведены в таблице 1. В таблице указываются названия активных веществ лекарственных препаратов, а не коммерческие наименования. Это означает, что для лечения можно брать любые препараты, содержащие в качестве активных компонентов указанные вещества.
Таблица 1 – Схемы терапии полиморфного дермального васкулита I и II степеней активности.
| Схема лечения различных типов полиморфного дермального васкулита I степени активности | Схема лечения различных типов полиморфного дермального васкулита II степени активности |
| Нестероидные противовоспалительные средства (НПВС) (принимать внутрь для купирования воспаления): | Системные глюкокортикоиды (принимать внутрь или вводить внутривенно для купирования воспаления): |
| Нимесулид – принимать по 100 мг по 2 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. | Преднизолон – принимать по 30 – 50 мг в сутки в утренние часы в течение 2 – 3 недель. После этого снижать дозировку на 1 таблетку в неделю, вплоть до полной отмены. |
| Мелоксикам – принимать по 7,5 мг по 2 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. | Бетаметазон – вводить внутримышечно по 2 мл раствора по 1 разу в неделю в течение 3 – 5 недель. После этого уменьшают дозу введения на 25% еженедельно, до полной отмены препарата. |
| Индометацин – принимать по 25 мг по 3 – 4 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. | Ингибиторы протонной помпы (принимают внутрь для уменьшения выраженности побочных эффектов глюкокортикоидов): |
| Антибиотики (принимать внутрь для уничтожения микробов, вызывающих васкулиты): | Омепразол – принимать по 20 мг по 2 раза в сутки, вплоть до полной отмены глюкокортикоидов. |
| Ципрофлоксацин – принимать по 250 мг по 2 раза в сутки в течение 10 – 14 дней. | Микро- и макроэлементы (принимают внутрь для уменьшения выраженности побочных эффектов глюкокортикоидов): |
| Доксициклин – принимать по 100 мг по 2 раза в сутки в течение 10 – 14 дней. | Калия и магния аспарагинат (Аспаркам, Панангин) – принимать по 1 таблетке по 3 раза в сутки, вплоть до полной отмены глюкокортикоидов. |
| Азитромицин – принимать по 500 мг по одному разу в сутки в течение 10 – 14 дней. | Корректоры обмена кальция и витамина D (принимают внутрь для уменьшения выраженности побочных эффектов глюкокортикоидов): |
| Хинолины (принимать внутрь для уничтожения микробов, вызывающих васкулиты): | Кальция карбонат + холекальциферол принимать по 1 таблетке по 3 раза в сутки, вплоть до полной отмены глюкокортикоидов. |
| Гидроксихлорохин – принимать по 200 мг по 2 раза в сутки в течение 2 – 3 месяцев. | Нестероидные противовоспалительные средства (НПВС) (принимать внутрь для купирования воспаления): |
| Хлорохин – принимать по 250 мг по 2 раза в сутки в течение месяца, затем по 250 мг по 1 разу в день на протяжении 1 – 2 месяцев. | Нимесулид – принимать по 100 мг по 2 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. |
| Антигистаминные препараты (принимать внутрь для купирования отека и зуда): | Мелоксикам – принимать по 7,5 мг по 2 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. |
| Левоцетиризин – принимать по 5 мг по 1 разу в день в течение 2 недель. | Диклофенак – принимать по 50 мг по 3 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. |
| Дезлоратадин – принимать по 5 мг по 1 разу в день в течение 2 недель. | Цитостатики (принимать внутрь для купирования воспаления): |
| Фексофенадин – принимать по 180 мг по 1 разу в день в течение 2 недель. | Азатиоприн – принимать по 50 мг по 2 раза в сутки в течение 2 – 3 месяцев. |
| Мази с глюкокортикоидами (наносят наружно на очаги поражения для купирования воспаления): | Антибиотики (принимать внутрь для уничтожения патогенных микробов, способных вызывать васкулиты): |
| Мометазона фуроат 0,1% (крем, мазь) – наносить 1 раз в день до наступления улучшения. | Офлоксацин – принимать по 400 мг по 2 раза в сутки в течение 10 – 14 дней. |
| Бетаметазон 0,1% (крем, мазь) – наносить 2 раза в день до наступления улучшения. | Амоксициллин + клавулановая кислота – принимать по 875 + 125 мг по 2 раза в сутки в течение 10 – 14 дней. |
| Метилпреднизолона ацепонат 0,1% (крем, мазь) – наносить по 1 раз в день в течение максимум 12 недель. | Ангиопротекторы и корректоры микроциркуляции (принимать внутрь для нормализации микроциркуляции): |
| Пентоксифиллин – принимать по 100 мг по 3 раза в день в течение 1 – 2 месяцев. | |
| Анавенол – принимать по 2 таблетки по 2 раза в сутки в течение 1 – 2 месяцев. | |
| Венотонизирующие и венопротекторные средства (принимать внутрь для укрепления стенки сосудов): | |
| Гесперидин + Диосмин – принимать по 500 мг по 2 раза в сутки в течение 1 – 2 месяцев. | |
| Антигистаминные препараты (принимать внутрь для купирования отека и зуда): | |
| Эбастин – принимать по 10 мг по одному разу в сутки в течение 2 недель. | |
| Цетиризин – принимать по 10 мг по одному разу в сутки в течение 2 недель. | |
| Левоцетиризин – принимать по 5 мг по одному разу в сутки в течение 2 недель. | |
| Антикоагулянты (вводить инъекционно для растворения тромбов): | |
| Надропарин кальция – вводить подкожно по 0,3 мл по 2 раза в сутки в течение 2 – 4 недель. | |
| Дезинтоксикационная терапия (вводится внутривенно для выведения токсических веществ из крови): | |
| Декстран – вводить по 200 – 400 мл внутривенно капельно по 1 разу в сутки в течение 7 – 10 дней. | |
| Наружные средства (наносят наружно на области поражения для купирования воспаления, очищения язв от гноя и некротических масс, а также заживления): | |
| Трипсин + Химотрипсин – готовить раствор из лиофилизата, и делать из него аппликации для удаления гноя и некротических масс. | |
| Левомеколь – мазь для купирования воспаления. | |
| Сульфатиазол серебра 2% крем – для очищения ран. | |
| Солкосерил – мазь для ускорения заживления. |
Для лечения любых типов хронической пигментной пурпуры и I, и II степеней активности рекомендуется применение следующих лекарственных препаратов:
1. Хинолины (принимают внутрь для уничтожения микробов, вызывающих васкулиты):
- Гидроксихлорохин – принимать по 200 мг по 2 раза в сутки в течение 2–3 месяцев;
- Хлорохин – принимать по 250 мг по 2 раза в сутки в течение месяца, затем по 250 мг по одному разу в день в течение 1 – 2 месяцев.
- Аскорбиновая кислота + Рутозид – принимать по 1 таблетке по 3 раза в сутки в течение 3 – 5 месяцев;
- Витамин Е + Ретинол – принимать по 2 капсулы по 2 раза в сутки в течение 3 – 5 месяцев.
 3. Ангиопротекторы и корректоры микроциркуляции (принимают внутрь для укрепления стенки сосудов и при нарушениях микроциркуляции):
3. Ангиопротекторы и корректоры микроциркуляции (принимают внутрь для укрепления стенки сосудов и при нарушениях микроциркуляции):- Пентоксифиллин – принимать по 100 мг по 3 раза в сутки в течение 1 – 2 месяцев;
- Дипиридамол – принимать по 25 мг по 3 раза в сутки в течение 1 – 2 месяцев.
- Гесперидин + Диосмин – принимать по 500 мг по 2 раза в сутки в течение 1 – 2 месяцев.
- Мометазона фуроат 0,1% (крем, мазь для купирования воспаления) – наносят 1 раз в сутки на очаги поражения до наступления улучшения;
- Бетаметазон 0,1% (крем, мазь для купирования воспаления) – наносят по 2 раза в сутки на очаги поражения до наступления улучшения;
- Метилпреднизолона ацепонат 0,1% (крем, мазь для купирования воспаления) – наносят 1 раз в сутки на очаги поражения в течение не более 12 недель;
- Троксерутин 2% гель (для улучшения тонуса сосудов) – наносят по 2 раза в сутки;
- Гепарин натрия мазь (для нормализации микроциркуляции и ускорения заживления) – наносят по 2 – 3 раза в сутки до наступления улучшения (в среднем 3 – 14 дней).
Схемы терапии ливедо-ангиита I и II степеней активности, рекомендованные Минздравом России, приведены в таблице 2. В таблице указываются названия активных веществ лекарственных препаратов, а не коммерческие наименования. Это означает, что для лечения можно брать любые препараты, содержащие в качестве активных компонентов указанные вещества.
Таблица 2 – Схемы терапии ливедо-ангиита I и II степеней активности.
| Схема лечения ливедо-ангиита I степени активности | Схема лечения ливедо-ангиита II степени активности |
| Нестероидные противовоспалительные средства (НПВС) (принимать внутрь для купирования воспаления): | Системные глюкокортикоиды (принимать внутрь или вводить внутривенно для купирования воспаления): |
| Нимесулид – принимать по 100 мг по 2 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. | Преднизолон – принимать по 30 – 50 мг в сутки в утренние часы в течение 2 – 3 недель. После этого снижать дозировку на 1 таблетку в неделю, вплоть до полной отмены. |
| Диклофенак – принимать по 50 мг по 3 раза в сутки в течение 2 – 3 недель. Далее дозировку снижают вполовину, и принимают препарат вплоть до наступления ремиссии. | Бетаметазон – вводить внутримышечно по 2 мл раствора по 1 разу в неделю в течение 3 – 5 недель. После этого уменьшают дозу введения на 25% еженедельно, до полной отмены препарата. |
| Хинолины (принимать внутрь для уничтожения микробов, вызывающих васкулиты): | Ингибиторы протонной помпы (принимают внутрь для уменьшения выраженности побочных эффектов глюкокортикоидов): |
| Гидроксихлорохин – принимать по 200 мг по 2 раза в сутки в течение 2 – 3 месяцев. | Омепразол – принимать по 20 мг по 2 раза в сутки, вплоть до полной отмены глюкокортикоидов. |
| Хлорохин – принимать по 250 мг по 2 раза в сутки в течение месяца, затем по 250 мг по 1 разу в день на протяжении 1 – 2 месяцев. | Микро-и макроэлементы (принимают внутрь для уменьшения выраженности побочных эффектов глюкокортикоидов): |
| Ангиопротекторы и корректоры микроциркуляции (принимать внутрь для нормализации микроциркуляции): | Калия и магния аспарагинат (Аспаркам, Панангин) – принимать по 1 таблетке по 3 раза в сутки, вплоть до полной отмены глюкокортикоидов. |
| Пентоксифиллин – принимать по 100 мг по 3 раза в день в течение 1 – 2 месяцев. | Корректоры обмена кальция и витамина D (принимают внутрь для уменьшения выраженности побочных эффектов глюкокортикоидов): |
| Анавенол – принимать по 2 таблетки по 2 раза в сутки в течение 1 – 2 месяцев. | Кальция карбонат + холекальциферол принимать по 1 таблетке по 3 раза в сутки, вплоть до полной отмены глюкокортикоидов. |
| Венотонизирующие и венопротекторные средства (принимать внутрь для укрепления стенки сосудов): | Цитостатики (принимать внутрь для купирования воспаления): |
| Гесперидин + Диосмин – принимать по 500 мг по 2 раза в сутки в течение 1 – 2 месяцев. | Азатиоприн – принимать по 50 мг по 2 раза в сутки в течение 2 – 3 месяцев. |
| Витамины (принимать внутрь для укрепления сосудистой стенки и улучшения микроциркуляции): | Ангиопротекторы и корректоры микроциркуляции (принимать внутрь для нормализации микроциркуляции): |
| Аскорбиновая кислота + Рутозид – принимать по 1 таблетке по 3 раза в сутки в течение 3 – 5 месяцев. | Пентоксифиллин – принимать по 100 мг по 3 раза в день в течение 1 – 2 месяцев. |
| Витамин Е + Ретинол – принимать по 2 капсулы по 2 раза в сутки в течение 3 – 5 месяцев. | Антикоагулянты (вводить инъекционно для растворения тромбов): |
| Надропарин кальция – вводить подкожно по 0,3 мл по 2 раза в сутки в течение 2 – 4 недель. | |
| Дезинтоксикационная терапия (вводится внутривенно для выведения токсических веществ из крови): | |
| Декстран – вводить по 200 – 400 мл внутривенно капельно по 1 разу в сутки в течение 7 – 10 дней. | |
| Наружные средства (наносят наружно на области поражения для купирования воспаления, очищения язв от гноя и некротических масс, а также заживления): | |
| Троксерутин 2% гель (для улучшения тонуса сосудов) – наносят по 2 раза в сутки. | |
| Бетаметазон + Гентамицин (для купирования воспаления и уничтожения микробов) – наносят по 2 раза в сутки, до появления улучшений. | |
| Клиохинол + Флуметазон (для купирования воспаления и уничтожения микробов) – наносят по 2 раза в сутки до появления улучшения, но не дольше 2 недель. |
Для лечения всех остальных васкулитов применяют какие-либо из вышеуказанных схем терапии, подобрав оптимальную согласно клиническим симптомам и тяжести течения заболевания.
Чем мазать кожу при геморрагическом васкулите?
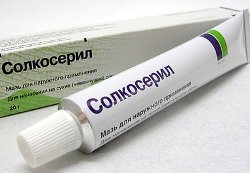 При геморрагическом васкулите рекомендовано использовать следующие наружные средства:
При геморрагическом васкулите рекомендовано использовать следующие наружные средства:- Мази, способствующие заживлению (Солкосерил, Актовегин);
- Мази с глюкокортикоидами, купирующие воспаление (Бетаметазон, Дексаметазон и др.);
- Мази для очищения язвочек и эрозий от гноя и некротических масс (Сульфатиазол серебра 2%, Ируксол, Химопсин и др.);
- Аппликации с Димексидом для ускорения заживления и купирования воспаления.
Отзывы