Зуд
-
 Аллергический зуд
Аллергический зуд
-
 Выделения и зуд – признаки...
Выделения и зуд – признаки...
-
 Загар и зуд
Загар и зуд
-
 Зуд в глазах
Зуд в глазах
-
 Зуд в заднем проходе
Зуд в заднем проходе
-
 Зуд в носу
Зуд в носу
-
 Зуд в области половых...
Зуд в области половых...
-
 Зуд в ухе
Зуд в ухе
-
 Зуд во влагалище
Зуд во влагалище
-
 Зуд головы
Зуд головы
-
 Зуд и жжение после полового...
Зуд и жжение после полового...
-
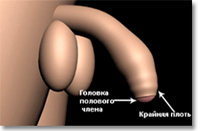 Зуд крайней плоти – признак...
Зуд крайней плоти – признак...
-
 Зуд от укуса насекомых
Зуд от укуса насекомых
-
 Зуд половых органов
Зуд половых органов
-
 Зуд половых органов –...
Зуд половых органов –...
-
 Зуд при беременности
Зуд при беременности
-
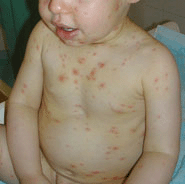 Зуд при ветрянке
Зуд при ветрянке
-
 Зуд при диабете
Зуд при диабете
-
 Зуд при мочеиспускании
Зуд при мочеиспускании
-
 Зуд стопы
Зуд стопы
-
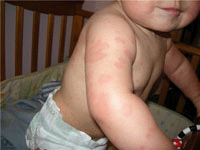 Зуд у ребенка
Зуд у ребенка
-
 Зуд – это повод проверить...
Зуд – это повод проверить...
-
 Лечение и диагностика...
Лечение и диагностика...
-
 Народное лечение зуда
Народное лечение зуда
-
 Отеки и зуд – сигнал...
Отеки и зуд – сигнал...
-
 Паховый зуд. Боремся...
Паховый зуд. Боремся...

- Что провоцирует возникновение зуда половых органов?
- Возрастные и гормональные изменения в женском организме
- Диагностика зуда половых органов
- Наиболее распространенные заболевания, сопровождающиеся зудом половых органов
- Инфекции
- Кандидоз
- Гарднереллез
- Герпес
- Паховая эпидермофития
- Трихомониаз
- Паразитарные заболевания, вызывающие зуд половых органов
- Аутоиммунные заболевания, вызывающие зуд половых органов
- Зуд и заболевания репродуктивной системы у женщин
- Зуд половых органов при диабете
- Гепатит и зуд половых органов
- Зуд при заболеваниях мочевыводящей системы
- Зуд при патологии органов кроветворения
- Зуд половых органов и заболевания желез внутренней секреции
- Зуд и опухоль половых органов
- Как вылечить зуд половых органов?
- К какому врачу обращаться при зуде половых органов?
- Какие анализы и обследования может назначить врач при зуде половых органов?
Что провоцирует возникновение зуда половых органов?
В подавляющем большинстве случаев зуд является только симптомом какой-либо проблемы или заболевания, а не самостоятельной патологией. Все причины появления данного симптома можно поделить на 4 большие группы:
1. Воздействие внешней среды на наружные половые органы. К этой группе относят:
• инфекция,
• загрязнения (к примеру, пылевые загрязнения воздуха и/или белья при работе на производстве),
• нарушения правил интимной гигиены, регулярное пренебрежение принятиями душа и подмываниями, редкая замена прокладок или тампонов во время менструаций,
• температурное воздействие (например, сильное продолжительное переохлаждение или перегрев),
• механические раздражители: ношение синтетического белья, которое создает эффект «парника», или грубого нижнего белья, излишне частые промывания и спринцевания влагалища, постоянное использование ежедневных ароматизированных прокладок,
• использование некоторых сильнодействующих лекарственных препаратов для наружного или внутреннего применения,
• контакты с раздражающими химическими соединениями.
2. Причины, которые в своей основе имеют патологию внутренних половых органов. К этому разделу относятся:
• патологические выделения у женщин при воспалительных процессах в матке и ее шейке,
• химическое раздражение наружных половых органов у женщин мочой, происходящее во время акта мочеиспускания при наличии, например, врожденных мочеполовых свищей,
• другие скрытые воспалительные процессы в половой сфере.
3. Патологии со стороны других внутренних органов:
• сахарный диабет,
• гепатит с выраженной желтушностью кожных покровов,
• хроническое воспалительное заболевание почек и мочевого пузыря, связанное со значительными нарушениями их функций,
• различные заболевания органов кроветворения (лимфогранулематоз, анемия, лейкемия).
• нарушения нормального функционирования желез внутренней секреции, например, при повышенной или пониженной функции щитовидной железы, увеличенного уровня гормона пролактина, а также снижении синтеза половых гормонов
• раковые заболевания, которые сильно ослабляют защитные механизмы нашего организма, особенно при применении сильнодействующих медицинских препаратов.
4. Психические факторы: сильные и продолжительные стрессы, страхи перед предстоящим оперативным вмешательством, нервные расстройства, депрессии и т.д. Чаще всего эта группа факторов характерна именно для женщин и приводит к патологии у впечатлительных, эмоциональных личностей.
Кроме всего вышеперечисленного одной из причин зуда наружных половых органов у женщин, которая требует лечения, может стать дисбактериоз влагалища. В последние годы эта патология все чаще наблюдается у женщин различного возраста. Дисбактериоз – это нарушения в нормальной микрофлоре влагалища, при которых полезных бактерий в нем становится меньше, чем болезнетворных. Один из самых распространенных видов дисбактериоза влагалища – это кандидоз, или молочница, симптомы и лечение которой будут описаны ниже.
 Баланопостит – это одно из самых распространенных заболеваний полового члена. При данном недуге воспаляется головка пениса, а также внутренний листок крайней плоти.
Баланопостит – это одно из самых распространенных заболеваний полового члена. При данном недуге воспаляется головка пениса, а также внутренний листок крайней плоти.Заболевание это очень неприятное и вызывается в большом количестве случаев недостаточной гигиеной полового члена. Под крайней плотью собирается смегма, в которой весьма благоприятны условия для развития патогенных микроорганизмов. При баланопостите обязательно проводят анализ на заражение возбудителем сифилиса. В некоторых случаях баланопостит может развиться у мужчины, партнерша которого страдает кандидозом.
Более подвержены данному недугу мужчины, страдающие фимозом – уменьшением диаметра крайней плоти пениса. При фимозе смегма задерживается на головке и начинается воспаление.
Также заболевание может развиваться на фоне воспалений органов мочевыделения, гнойных процессов на коже пениса, а также заболеваний общего характера, например, диабета, нехватки каких-либо витаминов или аллергии.
Первым признаком баланопостита является зуд и жжение пениса. Чуть позже головка припухает, краснеет, начинает болеть. При запущенном процессе наблюдаются выделения гноя, которые, как правило, зловонны. В некоторых случаях пациент испытывает вялость, у него увеличивается температура.
Как только появляется зуд и жжение, следует не медля посетить консультацию уролога. Если неграмотно лечить баланопостит, он может привести к появлению язв. Язвы образуются некрупные, но их много, они доставляют мучительную боль во время движения, совокупления и выделения мочи. Если не начать и на этой стадии лечить баланопостит, существует вероятность поражения близлежащих лимфатических узлов.
Для предупреждения зуда головки полового члена и развития баланопостита следует тщательно соблюдать гигиену половых органов. Если же заболевание уже началось, головку следует промывать с использованием мыла, а также орошать бледным раствором марганцовки, разведенной перекисью водорода или фурацилином.
Итак, при появлении гиперемии головки пениса и крайней плоти, зуда, творожистых выделений, а также при неприятных ощущениях при оголении головки следует более тщательно соблюдать требования гигиены и желательно посетить врача. Важным моментом в успешной терапии является определение возбудителя заболевания, так как при тяжелом течении непременно прибегают к антибиотикам и даже к оперативному вмешательству (при фимозе). Если причина воспаления головки в фимозе, назначается операция по обрезанию крайней плоти.
 Эти неприятные явления после совокупления нередко являются следствием каких-либо недугов. Следует знать, что совокупление не должно вызывать никаких неприятных ощущений, а если таковые присутствуют, значит в наличии раздражение или недуг влагалища. Жжение и зуд вульвы и влагалища провоцируются целым рядом патологий или болезнетворными микробами, часто не имеющими никакого отношения к совокуплению.
Эти неприятные явления после совокупления нередко являются следствием каких-либо недугов. Следует знать, что совокупление не должно вызывать никаких неприятных ощущений, а если таковые присутствуют, значит в наличии раздражение или недуг влагалища. Жжение и зуд вульвы и влагалища провоцируются целым рядом патологий или болезнетворными микробами, часто не имеющими никакого отношения к совокуплению.Заболевания, вызванные грибками, в большинстве случаев сопровождаются жжением и зудом. Наиболее распространенными из них является молочница или кандидоз. Кроме вышеперечисленных симптомов, при молочнице также наблюдаются обильные творожистые выделения из влагалища. Можно заразиться грибками и через половой контакт, но заболевание это может развиться даже у лиц, вовсе не ведущих сексуальную жизнь. В том случае, если недомогания напоминают вышеперечисленные, следует пойти на прием к доктору.
Трихомониаз – это заболевание, провоцируемое одноклеточным возбудителем, который в том числе может населять и простату мужчин. При этом заболевании кроме зуда наблюдаются выделения желто-зеленого цвета.
Вагинит – воспалительный процесс, развивающийся на слизистой влагалища. Вагинит начинается тогда, когда теряется микробиологическое равновесие на слизистой влагалища.
Раздражение слизистой влагалища чаще всего появляется при воздействии химических веществ, включенных в косметические средства, средства интимной гигиены или контрацептивы. В период менопаузы у представительниц прекрасного пола уменьшается выработка гормона эстрогена, атрофируется слизистая влагалища и вульвы, ухудшается выработка вагинальной слизи. Поэтому после совокупления вероятны неприятные ощущения. Для устранения данной проблемы следует применять специальные средства для смазки влагалища.
Аллергия может выражаться в жжении или зуде после полового акта. Подобные явления встречаются реже, чем описанные выше факторы. Неприятные ощущения могут быть вызваны индивидуальной непереносимостью некоторых составляющих спермы. Подобное явление было описано первый раз в конце пятидесятых годов немецкими учеными. Данное нарушение сложно определить, а большинство пациенток просто смущаются говорить о своих недомоганиях доктору. Но если проведены все возможные анализы на болезнетворные микроорганизмы, а причина неприятных ощущений не выявлена, можно сделать специальные аллергические пробы на сперму. А самым простым тестом является совокупление с презервативом. Если после него никаких неприятных ощущений не будет – значит, зуд вызван именно аллергией.
Презервативы тоже иногда провоцируют неприятные ощущения после секса у представительниц прекрасной половины человечества. Существует индивидуальная непереносимость латекса – вещества, из которого делают презервативы. Нередко врачи замечают непереносимость латекса у своих пациентов, проводя различные манипуляции в резиновых перчатках. Не стоит относиться беспечно к этому виду аллергии. Лучше выбрать презервативы, выполненные из других материалов, а также избегать латексных изделий.
 Анальный зуд представляет собой болезненное явление, при котором у пациента присутствует постоянное жжение и покалывание в анальном отверстии, вызывающее желание чесать. Данное недомогание нельзя отнести к редким. Но только специалисты знают, что это достаточно серьезное явление, ведь не так просто устранить его полностью и надолго.
Анальный зуд представляет собой болезненное явление, при котором у пациента присутствует постоянное жжение и покалывание в анальном отверстии, вызывающее желание чесать. Данное недомогание нельзя отнести к редким. Но только специалисты знают, что это достаточно серьезное явление, ведь не так просто устранить его полностью и надолго.Анальный зуд может быть первичным (его также называют эссенциальным, идиопатическим или нейрогенным), а также вторичным, вызванным заболеваниями внутренних органов, систем или нервной системы, а также паразитами. Может вызывать зуд и нарушение состояния заднепроходного сфинктера, нарушение дефекации, воспалительные заболевания системы воспроизводства, микозы, диабет в ранней стадии.
Причины, провоцирующие это неприятное явление, врачам известны практически досконально. А вот по поводу процессов, проходящих при первичном зуде, вопросов больше чем ответов.
Идиопатическая форма заболевания развивается без особых явных причин. В связи с тем, что в кишечнике плохо удерживается слизь, она вытекает в анальное отверстие и провоцирует раздражение нервных окончаний.
Вторичный анальный зуд может быть спровоцирован следующими причинами:
1. Заболеваниями анального отверстия, а также половых органов (трещины, геморрой, кондиломы, свищи, новообразования, нарушение работы сфинктера, усиленная выработка вагинальной смазки).
2. Кожные недуги (себорейный дерматит, псориаз, плоский лишай, экзема).
3. Контактный дерматит при использовании ряда косметических средств, медикаментов.
4. Болезнетворные микробы.
5. Употребление антибиотиков.
6. Системные недуги, например, сахарный диабет или нарушение работы печени.
7. Нарушение правил личной гигиены, причем слишком частое и старательное мытье также нежелательно, как и пренебрежение им.
8. Также возникновению зуда в анусе способствуют такие факторы как лишний вес, жара, неправильно подобранное белье или одежда, употребление возбуждающих средств и продуктов, острых приправ, цитрусовых, помидоров.
Нередко пациент приходит на консультацию проктолога только по поводу зуда в заднем проходе. Согласно классификации этот недуг разделяется на острый и хронический. Острая форма развивается вдруг, недомогание значительно ухудшает качество жизни больного, у него наблюдаются расчесы и увеличение в размерах складок анального отверстия. Если же заболевание протекает в хронической форме, кожа заднего прохода суха, тонка и немного напоминает пергамент, расчесы не наблюдаются.
Для лечения заболевания необходимо в первую очередь выяснить начинается ли зуд перед, во время или сразу после испражнения. Данная связь может говорить о нарушении работы заднепроходного сфинктера, характерного для выпадения прямой кишки, геморроя, травмах сфинктера.
Также важно выяснить становится ли зуд интенсивнее после употребления алкоголя, пряностей. Если существует взаимосвязь, устанавливается диагноз проктосигмоидита.
Возможно, зуд провоцируется влияниями неблагоприятных факторов на работе или дома: воздействием ядов, радиации, пыли, жара.
Следует также выяснить, держит ли больной дома кошек, собак, иных животных, так как данный признак нередко указывает на заражение глистами.
Наличие среди кровных родных больных сахарным диабетом, хроническими нарушениями дефекации или микозами говорит о вероятности данных заболеваний и необходимости специальных исследований.
В некоторых случаях назначается анализ на микрофлору.
Терапия данного недуга – это достаточно длительный процесс. Необходимо тщательно выбирать доктора и выполнять все его предписания. Если же зуд имеет вторичный характер, то он устраниться, как только излечится заболевание – первопричина.
 Старческий зуд поражает в большинстве случаев пациентов после шестидесяти лет. Зуд может быть разной силы, но чаще поражает он представителей сильного пола. Нередко интенсивность его такова, что пациент не может терпеть. Длительность заболевания может насчитываться месяцами. Но не всегда тело больного покрыто царапинами. У некоторых больных от непрерывного чесания ногти на руках полируются, а кожа становится сухой, покрывается фурункулами, пигментными пятнами, экзематозными очагами. Объясняется это неприятное явление нарушениями обменных процессов, иссушением дермы, атеросклеротическими процессами. Сильнее всего проявляется оно в темное время суток и может распространяться на любой части тела.
Старческий зуд поражает в большинстве случаев пациентов после шестидесяти лет. Зуд может быть разной силы, но чаще поражает он представителей сильного пола. Нередко интенсивность его такова, что пациент не может терпеть. Длительность заболевания может насчитываться месяцами. Но не всегда тело больного покрыто царапинами. У некоторых больных от непрерывного чесания ногти на руках полируются, а кожа становится сухой, покрывается фурункулами, пигментными пятнами, экзематозными очагами. Объясняется это неприятное явление нарушениями обменных процессов, иссушением дермы, атеросклеротическими процессами. Сильнее всего проявляется оно в темное время суток и может распространяться на любой части тела.У некоторых пациенток заболевание развивается в период климакса.
В связи с тем, что при данном виде зуда зачастую невозможно обнаружить фактор, его вызывающий, основным методом борьбы с ним является режим питания и жизни. Меню должно быть щадящим, в нем не должно присутствовать маринадов, солений, острых блюд, следует уменьшить количество соли в рационе. Здоровый образ жизни, посещение морских пляжей и сероводородных источников положительно влияют на состояние пациента.
При нарушениях работы нервной системы показаны препараты брома как орально, так и в виде инъекций, а также инъекции хлористого кальция.
Очень хорошо снимают зуд ванны с теплой водой, с отрубями или крахмалом в количестве сто пятьдесят граммов на ванну воды. Также назначаются сеансы дарсонвализации длительностью по пятнадцать – двадцать пять минут. Процедуры проводятся каждый день или через сутки, длительность курса – тридцать процедур.
Из лекарственных препаратов достаточно часто используется димедрол, никотиновая кислота внутрь.
Зудящие места обрабатывают цинковой мазью, борной мазью, мазями, включающими такие компоненты, как анестезин, карболовую кислоту, антипирин, ментол. Такими составами можно обрабатывать больные места несколько раз в сутки. Если же кожа очень суха, назначают болтушки с цинком и тальком.
Очень быстро снимают зуд деготь, антипирин и анестезин.
Также можно прибегнуть к психотерапевтическим методикам, например, внушению.
 Зуд век часто провоцируется микроскопическим клещом демодексом. Клещ этот совсем мал и в одной ресничной луковице их может проживать до трех десятков. Похож он на маленького рачка, а длительность жизни одной особи около двух недель. Хотя наука и технологии развиваются удивительными темпами, мелкие паразиты все еще опасны для человека.
Зуд век часто провоцируется микроскопическим клещом демодексом. Клещ этот совсем мал и в одной ресничной луковице их может проживать до трех десятков. Похож он на маленького рачка, а длительность жизни одной особи около двух недель. Хотя наука и технологии развиваются удивительными темпами, мелкие паразиты все еще опасны для человека.Заболевание достаточно распространенное. Почти треть пациентов в кабинеты офтальмологов приходят именно с жалобой на жжение и покалывание. Также симптомами демодекоза являются ощущение постороннего предмета в глазах, резь. У семидесяти процентов жителей нашей планеты на реснитчатом крае век живут клещи демодексы. Причем они не доставляют своему хозяину никаких неудобств. Однако при создании благоприятных условий колония клещей увеличивается, и болезнь себя проявляет. Чаще всего толчком для развития болезни являются сбои в работе желудочно-кишечного тракта, инфекционные заболевания, заболевания желез внутренней секреции, психоэмоциональные перенапряжения, а также все иные ситуации, приводящие к уменьшению защитных функций организма. В ряде случаев провоцировать развитие клеща может даже использование косметики (даже достаточно недешевой и хорошего качества).
Чрезмерное увлечение кофе, спиртными напитками, пряностями, а также многочасовая работа за монитором провоцируют обострение демодекоза. Кроме этого, заболевание нередко развивается у работников библиотек, архивов. Причем, тут перед демодексом не устоят лица любого возраста. Хотя, более подвержены заболеванию пожилые.
Если клещ обнаруживается на протяжении шести месяцев от момента обострения, терапия может занять всего двадцать – тридцать дней. А вот если клещ будет активно развиваться на протяжении года или дольше, то и лечение может растянуться до нескольких лет. Наличие клещей и их выделения являются питательной средой для развития иных болезнетворных микроорганизмов. У пациента с запущенной формой демодекоза истончаются и прореживаются ресницы, в уголках глаз скапливается неприятная тягучая субстанция, на веках могут образовываться гнойники. Терапия осуществляется исключительно специальными препаратами, которые ядовиты. Поэтому самостоятельно лечиться нельзя.
С помощью воды и мыла от демодекса не избавиться. Между прочим, любители слишком тщательно мыться и использовать антибактериальные средства чаще становятся жертвами данного заболевания. Ведь постоянное мытье устраняет естественные барьеры кожи, которые должны препятствовать развитию всяческих паразитов. Мыло для принятия душа можно применять не чаще одного раза в два дня.
Обостряется заболевание в жаркое время года и после теплых водных процедур, так как если температура окружающей среды менее четырнадцати градусов, клещи впадают в спячку. Для предупреждения заболевания самым эффективным методом является укрепление иммунитета: здоровый образ жизни, контроль над вредными привычками, грамотное питание.
 Зуд в ухе сам по себе не представляет опасности, но он может указывать на начало достаточно серьезных недугов. Причинами его могут быть следующие факторы:
Зуд в ухе сам по себе не представляет опасности, но он может указывать на начало достаточно серьезных недугов. Причинами его могут быть следующие факторы:- Экзема слухового прохода
- Отит наружный в хронической форме
- Серные пробки
- Аллергия
- Возрастные изменения
- Сахарный диабет
- Сбои в метаболических процессах, вызывающие самоотравление
- Идиопатический зуд
- Грибковые поражения слухового прохода
В том случае, если неприятные ощущения сопровождаются истечением жидкости любого вида, если уши болят или увеличивается температура тела, а также, если ткани вокруг слухового прохода припухли и красны, следует обязательно идти на прием к врачу.
В первую очередь врач осмотрит слуховой проход, возьмет соскоб для определения микрофлоры. Связано это с тем, что нередко неприятные ощущения в ушах провоцируются болезнетворными грибками. Заболевание это называется отомикозом. Более подвержены отомикозу люди со слабым иммунитетом, после употребления антибиотиков, после травм. «Подцепить» грибок в уши можно и в бассейне.
Ухо представляет собой идеальное место для размножения грибков. Здесь тепло, достаточно кислорода, довольно влажно. Время от времени, появляющееся покалывание в ухе чаще всего проходит незамеченным. А тем временем колония грибка увеличивается. Как только грибок прочно укоренится в коже, все недомогания приобретут постоянный характер, а из уха могут начать выделяться массы черного, зеленого, серого цвета. Может ухудшиться слух, появляется чувство забитости уха. Если заболевание обостряется, ухо может болеть и даже наблюдается головокружение.
Подобное заболевание не следует пытаться вылечить самостоятельно, так как существует несколько видов грибков, против которых существуют специфические препараты. Только после осмотра и лабораторных исследований врач сможет с точностью определить возбудителя и назначить лечение. Если все указания врача выполнять с точностью, заболевание довольно быстро излечивается.
Никогда не следует ковыряться в ушах любыми предметами, как бы сильно не чесалось внутри. Даже с помощью мягкого ватного жгута иногда можно повредить барабанную перепонку. Тем более не следует чесать в ухе с помощью более жестких предметов. Вопреки расхожему мнению, тщательная чистка ушей только усиливает выработку серы и может привести к образованию пробок.
 Консультация дерматолога или венеролога необходима в следующих случаях:
Консультация дерматолога или венеролога необходима в следующих случаях:1. Зуд не проходит дольше семи дней, не ощущается облегчения,
2. Наблюдается воспаление кожи, образование подсушенных ранок или язвочек,
3. Перед началом чесотки на теле появлялись папулы или язвочки,
4. Симптом не дает покоя ни днем, ни ночью и переходит на иные участки.
Основными факторами, провоцирующими зуд в области половых органов, является патогенная микрофлора (грибки), а также механическое воздействие. В местах, где тело соприкасается с самим собой, увеличена температура, а также вырабатывается излишек пота, которые в комбинации вызывают гиперемию, неприятные ощущения. Особо часто подобное недомогание появляется у людей, обладающих излишней массой тела или наоборот очень активно занимающихся физкультурой. Нередко пораженный участок слизистой становится более яркой окраски, но иногда воспаление развивается достаточно сильное, слизистая или кожа покрывается чешуйками, кожа постоянно мокнет, болит.
В том случае, если причина недомогания – грибок, все признаки нарастают медленно. Пораженные места очень резко выделяются на фоне здоровой кожи. Если это красные выпуклые кольца, то можно подозревать кольцевидный лишай промежности.
Чаще всего признаки грибковых поражений промежности появляются в теплое время года, так как сами возбудители живут и размножаются только во влажных и теплых местах.
Также постоянный мучительный зуд в области половых органов может быть спровоцирован лобковыми вшами или чесоткой. У представительниц слабого пола он может быть симптомом размножения дрожжевых грибков рода кандида. Кроме этого, данный симптом нередко появляется перед началом генитального герпеса.
Если нет возможности срочно обратиться к врачу, можно временно облегчить свое состояние следующими методами:
Применять присыпки, например, кукурузный крахмал. Это замечательный метод устранения опрелостей. Не следует длительное время применять тальк, так как есть сведения о том, что при его долговременном использовании может развиться рак яичников.
Применять специальные мази, которые снимают жжение и желание расчесывать. Только вот чтобы подобрать «правильное» средство, все равно нужно пройти обследование. Например, если причина раздражения в механическом воздействии, то лекарства от грибков только ухудшат ситуацию.
Подобные симптомы неплохо облегчаются кремами с окисью цинка или гидрокортизоном. А вот при грибковых поражениях следует пользоваться клотримазолом или миконазолом.
Чаще мыться полезно, так как в поте отлично размножаются болезнетворные микробы, вызывающие раздражение кожи. Тем, кто хорошенько пропотел после тренировки или жаркого дня, можно посоветовать срочно бежать в прохладный душ. Не стоит носить тесное белье и одежду, а после купания следует хорошенько вытираться.
Иногда раздражение и зуд в области промежности отлично снимается холодными примочками, в частности льдом. После холодной примочки следует тщательно вытереться.
На время лечения следует беречь пораженные места и стараться меньше двигаться.
Дома можно раздеться и походить совсем без белья. На воздухе все раны заживают быстрее.
В том случае, если вышеперечисленные методы не помогают, можно заподозрить наличие вшей или клещей. Чтобы избавиться от чесоточного клеща, следует применять специальные медикаментозные средства. Клещи не живут на поверхности кожи, они прогрызают проходы под кожей, поэтому и вызывают такие неприятные ощущения. Так как заразиться ими очень легко, следует соблюдать личную гигиену, а лечение не ограничивается обработкой лишь зоны паха.
Вшей можно обнаружить и самостоятельно. Они напоминают перхоть, однако, двигающуюся самостоятельно. В любой аптеке можно приобрести препарат, который уничтожит этих неприятных насекомых.

- Что провоцирует возникновение зуда половых органов?
- Возрастные и гормональные изменения в женском организме
- Диагностика зуда половых органов
- Наиболее распространенные заболевания, сопровождающиеся зудом половых органов
- Как вылечить зуд половых органов?
- К какому врачу обращаться при зуде половых органов?
- Какие анализы и обследования может назначить врач при зуде половых органов?
К какому врачу обращаться при зуде половых органов?
Зуд в области половых органов может провоцироваться широким спектром различных причин, поэтому при возникновении данного симптома в каждом конкретном случае оказывается необходимым обращаться к врачам различных специальностей. Это обусловлено тем, что в каждом случае зуда в области половых органов следует обращаться к тому врачу-специалисту, в сферу профессиональной компетенции которого входит диагностика и лечение спровоцировавшего зуд заболевания. То есть, в первую очередь, при возникновении зуда половых органов необходимо примерно предположить, какое именно заболевание могло его спровоцировать, и на основании этого обращаться к доктору соответствующей специальности (который лечит предполагаемое заболевание). Для доклинической ориентировки ниже мы укажем, к врачам каких специальностей необходимо обращаться при зуде в области половых органов в зависимости от того, с какими симптомами он сочетается, так как именно на их основании и предполагается причинная патология зуда. Следует понимать, что мы указываем только общие симптомы, характерные для тех или иных заболеваний, а не даем их детализацию, так как преследуем целью сориентировать человека в выборе специалиста, к которому ему следует обратиться в конкретном случае.
 Итак, если зуд в области половых органов беспокоит женщину и при этом сочетается с сильной сухостью или, напротив, влажностью кожи промежности, полным отсутствием или обильными, неприятно пахнущими выделениями неоднородной консистенции (с хлопьями, комочками, пузырьками и т.д.) и не беловато-прозрачной окраски, а также возможно дискомфортом или болями при мочеиспускании, болями внизу живота, нарушением менструального цикла, то следует обращаться к врачу-гинекологу (записаться), так как подобная симптоматика может указывать на инфекционно-воспалительные или гормональные заболевания женских половых органов.
Итак, если зуд в области половых органов беспокоит женщину и при этом сочетается с сильной сухостью или, напротив, влажностью кожи промежности, полным отсутствием или обильными, неприятно пахнущими выделениями неоднородной консистенции (с хлопьями, комочками, пузырьками и т.д.) и не беловато-прозрачной окраски, а также возможно дискомфортом или болями при мочеиспускании, болями внизу живота, нарушением менструального цикла, то следует обращаться к врачу-гинекологу (записаться), так как подобная симптоматика может указывать на инфекционно-воспалительные или гормональные заболевания женских половых органов.Если зуд в области половых органов беспокоит мужчину и сочетается с покраснением и отечностью кожи промежности, мошонки и пениса, выделениями из мочеиспускательного канала, возможно дискомфортом или болями при мочеиспускании, то следует обращаться к врачу-урологу (записаться) или венерологу (записаться), так как подобная симптоматика может свидетельствовать о наличии инфекционно-воспалительного процесса в мужских половых органах.
 Зуд кожи ног чаще всего вызывается грибковой инфекцией. Наиболее подвержены этому заболеванию спортсмены, так как их ступни длительное время находятся в закрытой обуви, где очень тепло и влажно. Но заразиться грибком можно и в бассейне, и даже просто в гостях, надев чужие тапочки. Если желание почесать ноги очень велико, пациент может повредить тонкую кожу между пальцами и занести себе болезнетворную инфекцию.
Зуд кожи ног чаще всего вызывается грибковой инфекцией. Наиболее подвержены этому заболеванию спортсмены, так как их ступни длительное время находятся в закрытой обуви, где очень тепло и влажно. Но заразиться грибком можно и в бассейне, и даже просто в гостях, надев чужие тапочки. Если желание почесать ноги очень велико, пациент может повредить тонкую кожу между пальцами и занести себе болезнетворную инфекцию.В ряде случаев неприятные явления могут быть следствием воздействий химических веществ или излишней сухости кожи.
Чесать пораженные места ни в коем случае нельзя. Но можно попытаться облегчить неприятные ощущения. Для этого можно пропить курс антигистаминных средств. Но эти лекарства лишь устранят симптомы, не затрагивая первопричины. Данные средства следует употреблять, четко соблюдая аннотацию. Желательно перед началом приема препаратов посетить консультацию дерматолога.
Для облегчения жжения и покалывания можно использовать влажные компрессы с особыми болтушками, которые можно приобрести в аптеке. Следует на некоторое время прикладывать примочку с лекарством, потом убирать ее и давать коже подсохнуть. После чего можно повторить процедуру. Кожу нужно обязательно хорошо высушивать после примочек и после душа. Рекомендуется даже обдувать ноги феном с прохладным обдувом.
Можно использовать специальные мази против грибков. Обработки осуществляют на ночь.
Эффективными могут быть и присыпки, которыми можно обрабатывать как сами конечности, но и ботинки. Препарат можно применять пятнадцать дней подряд до полного устранения зуда.
Следует обзавестись хотя бы двумя парами обуви на каждый сезон, чтобы чередовать их. Обувь должна проветриваться и высыхать и лишь после этого ее можно надевать. А на время «отдыха» ботинок их можно обрабатывать противогрибковым порошком.
Согласно последним исследованиям, людям, страдающим грибковыми заболеваниями ног, предпочтительнее носить носки, изготовленные из акрила. Этот материал обладает большей гигроскопичностью, нежели хлопок. Также рекомендуется носить белые носки, чтобы краситель не оказывал дополнительного негативного влияния на кожу.
Лучше всего выбирать обувь из натуральных материалов: текстиля или кожи, так как в резиновой или синтетической обуви нога сильнее потеет, тем самым создавая благоприятные условия для развития грибка и усиления жжения.
Еще одним фактором, провоцирующим зуд и жжение, является контактный дерматит либо аллергия. Данные заболевания вызываются компонентами обуви, носков.
Если есть подозрение, что зуд провоцируется какой-либо парой обуви – просто следует отказаться от нее на некоторое время. То же самое следует сделать, если подозревается аллергия на моющие средства. Их нужно на недельку поставить на дальнюю полку и применять другие.
Если кожа ног очень суха, следует использовать специальные увлажнители. Хотя, у людей с очень сухой кожей ног почти никогда не развивается микоз стоп. Но вот жжение и неприятные ощущения, характерные для грибка, часто сопровождают и излишнюю сухость.
Стопы полезно обрабатывать кремом, содержащим витамин Е или мочевину.
 Наиболее распространенной причиной зуда является аллергия. Аллергия может быть ответом организма на укусы комаров или пчел, на употребление ряда медикаментов, продуктов питания, использования химических реагентов. Аллергенов насчитывается несколько сотен. Первые места в списках занимают продукты, медикаменты, синтетические волокна в одежде, а также натуральная шерсть, гигиенические препараты, включающие биокомпоненты, моющие средства, пылевые клещи, домашние растения и питомцы. При крапивнице на теле появляются немного приподнятые над общей поверхностью кожи красные пятна, проходящие за короткий срок.
Наиболее распространенной причиной зуда является аллергия. Аллергия может быть ответом организма на укусы комаров или пчел, на употребление ряда медикаментов, продуктов питания, использования химических реагентов. Аллергенов насчитывается несколько сотен. Первые места в списках занимают продукты, медикаменты, синтетические волокна в одежде, а также натуральная шерсть, гигиенические препараты, включающие биокомпоненты, моющие средства, пылевые клещи, домашние растения и питомцы. При крапивнице на теле появляются немного приподнятые над общей поверхностью кожи красные пятна, проходящие за короткий срок.При обнаружении зуда и сыпи на теле желательно выявить аллерген. Но задача эта очень непростая ввиду их разнообразия и большого количества. Следует учесть и то, что уже раздраженная кожа может воспалиться еще сильнее при воздействии иных веществ чем то, что вызвало первичную аллергию. Поэтому необходим совет специалиста. Но для начала можно помочь себе самостоятельно, слегка облегчив зуд и воспаление. Пораженные места следует охладить, чтобы чесалось меньше. Для этого можно применить специальные противозудные препараты. А можно сделать ванночку с питьевой содой. Также разрешается выпить уже знакомое противоаллергическое средство.
Чтобы точно определить аллерген, врач выпишет направление на аллергопробы. Они могут быть кожными или иного вида. Наиболее распространенным является кожный тест, когда на небольшие царапины на предплечье наносятся растворы самых распространенных аллергенов. Уже через полчаса можно увидеть покраснение в тех местах, куда нанесены опасные для конкретного больного вещества.
Кроме этого делают анализ крови на наличие определенных веществ, по которым обнаруживают аллергию. Можно выявить аллерген и при простом опросе пациента или его родителей. Опытный доктор сможет приблизительно определить провоцирующий фактор по симптомам и окружению больного.
После того, как аллерген обнаружен, его желательно полностью исключить из своего окружения, так как в противном случае вероятно осложнение аллергического зуда появлением экземы или астмы. Для терапии можно использовать как специальные противоаллергические препараты внутрь, так и болтушки, кремы, в том числе и гормональные, которые уменьшают воспаление и зуд. Кроме этого, рекомендуется ведение здорового образа жизни, закаливающие процедуры для укрепления иммунитета.
 Зуд во влагалище обычно комбинируется с гиперемией слизистой оболочки вульвы, с расчесами, ранками. Существует вероятность инфицирования ранок болезнетворными микробами и развития воспаления с образованием язв. К факторам, провоцирующим данную патологию, относят постоянное травмирование бельем или одеждой, воздействие слишком высоких или низких температур, агрессивных химикатов (медикаментов). Может воспаление и зуд развиться и в качестве проявления дерматологического заболевания, охватывающего кожные покровы тела.
Зуд во влагалище обычно комбинируется с гиперемией слизистой оболочки вульвы, с расчесами, ранками. Существует вероятность инфицирования ранок болезнетворными микробами и развития воспаления с образованием язв. К факторам, провоцирующим данную патологию, относят постоянное травмирование бельем или одеждой, воздействие слишком высоких или низких температур, агрессивных химикатов (медикаментов). Может воспаление и зуд развиться и в качестве проявления дерматологического заболевания, охватывающего кожные покровы тела.Более вероятно появление данного симптома во время нервнопсихических перегрузок. Зачастую толчком к появлению его бывает нарушение функции щитовидной железы, сахарный диабет, нарушение работы яичников, почек, заболевания печени или крови. Неприятные ощущения, покалывание, жжение влагалища может быть вызвано атрофическими процессами, при которых железы выделяют меньше смазки, а слизистая становится более чувствительной. Особо резко данное явление проявляется во время совокупления, а также после него. Чаще всего атрофия начинается во время климакса.
Если в системе выделения или воспроизводства присутствуют свищи, слизистая влагалища может воспаляться при воздействии мочи при мочеиспускании. Раздражение может появиться и при воспалении шейки или тела матки, так как во время воспаления выделяется экссудат, воздействующий на стенки влагалища. Зуд может быть реакцией на местные противозачаточные средства: кремы, суппозитории или вагинальные пилюли. У некоторых женщин есть индивидуальная непереносимость смазок презервативов: спермицидов или лубрикантов, которыми обрабатывают презервативы для их более удобного использования.
Но подавляющее число случаев являются следствием воспалений, вызванных болезнетворными или условно болезнетворными микробами либо микробами, передающимися во время совокупления: трихомонадами, возбудителями генитального герпеса. К первой категории относят дисбактериозы и вагинозы: гарднереллез, кандидоз, вагиноз, спровоцированный кишечной палочкой, кокковыми инфекциями. Если причиной зуда являются паразиты, то локализуется он ближе к заднему проходу, однако, может локализоваться и в преддверии влагалища.
При появлении дискомфорта в области влагалища, не проходящего на протяжении трех суток, а также не проходящего после устранения всех вероятных внешних влияний, следует посетить консультацию гинеколога.
Врач возьмет на анализ вагинальную слизь, а также может назначить ряд иных анализов для выявления микробов, вызывающих недомогание. Кроме этого, желательно сдать кал на присутствие глистов, а также на дисбактериоз. Терапия заключается в приеме медикаментов, а также в применении щадящей диеты.
 Сложные изменения обмена веществ, которые являются толчком к развитию сахарного диабета, вызывают нарушение состояния всех органов, затрагивая и кожу. Причиной нарушения функции кожи при сахарном диабете является изменение метаболизма сахаров и кумуляция продуктов распада, которые вызывают патологические процессы во всех слоях кожи, в том числе в волосяных луковицах и потовых железах. В комбинации с нарушением функций сосудов и капилляров, нервных окончаний, защитных механизмов, это вызывает высыпания разного характера, изменение пигментации кожи, появление язв, а также нарывов и заражений.
Сложные изменения обмена веществ, которые являются толчком к развитию сахарного диабета, вызывают нарушение состояния всех органов, затрагивая и кожу. Причиной нарушения функции кожи при сахарном диабете является изменение метаболизма сахаров и кумуляция продуктов распада, которые вызывают патологические процессы во всех слоях кожи, в том числе в волосяных луковицах и потовых железах. В комбинации с нарушением функций сосудов и капилляров, нервных окончаний, защитных механизмов, это вызывает высыпания разного характера, изменение пигментации кожи, появление язв, а также нарывов и заражений.У пациентов, страдающих сахарным диабетом, кожа качественно меняется, она становится менее эластичной, более жесткой, обильно шелушится (под волосами). Волосы также изменяются, они становятся тусклыми, ладони и ступни покрываются натоптышами. Часто кожа приобретает желтоватый оттенок, ногтевые пластины становятся толще, и форма их нарушается. При бесконтрольном течении заболевания наблюдается общее выпадение волос.
Нередко именно кожные симптомы заставляют обратить внимание на состояние здоровья и обнаружить сахарный диабет. Причем именно зуд кожи зачастую гонит пациента на консультацию терапевта. Также вероятно иссушение слизистых оболочек, кожи, возвратные формы кожных заболеваний (пиодермии, грибковых поражений). Сегодня врачи могут назвать почти три десятка дерматозов, которые являются признаками сахарного диабета или появляются на фоне заболевания.
Зудящие дерматозы, такие как нейродермит или зуд кожи, нередко являются единственными симптомами сахарного диабета. При этом врачи не обнаруживают связи между силой зуда и степенью развития диабета. Чаще всего зуд мучает пациентов со скрытой либо начальной фазой заболевания. У многих больных этот симптом наблюдается непосредственно перед обнаружением диабета, обычно он появляется в промежутке – два месяца – семь лет до развития клинической формы диабета. И лишь в единичных случаях он появляется уже после того, как обнаружен диабет и начата терапия. Чешется обычно пах, тыльная сторона локтей, складки живота, ягодицы. Нередко чешется только одна сторона тела. Важно различать данный симптом от признаков грибковых, бактериальных поражений, аллергии.
 Если зуд головы настолько силен, что вся она покрыта расчесами, необходимо посетить консультацию дерматолога. Подобные явления могут быть спровоцированы себорейным дерматитом или псориазом. И при первом, и при втором заболеваниях в коже головы успешно размножается грибковая микрофлора, что вызывает усиленное ороговение и отслоение верхнего слоя кожи. В этой массе высохшей кожи болезнетворные микробы развиваются еще быстрее, что и вызывает зуд.
Если зуд головы настолько силен, что вся она покрыта расчесами, необходимо посетить консультацию дерматолога. Подобные явления могут быть спровоцированы себорейным дерматитом или псориазом. И при первом, и при втором заболеваниях в коже головы успешно размножается грибковая микрофлора, что вызывает усиленное ороговение и отслоение верхнего слоя кожи. В этой массе высохшей кожи болезнетворные микробы развиваются еще быстрее, что и вызывает зуд.Кроме этого, неприятные ощущения могут быть следствием неграмотного подбора средств по уходу за волосами, а также наличием вшей.
Для начала следует перестать мыть голову мылом. Некоторые пользователи до сих пор считают, что для волос нет ничего лучше, чем простое хозяйственное мыло. Подобное мытье полностью снимает с кожи жировой слой, что может провоцировать зуд.
При покупке средств для мытья волос следует тщательно изучать этикетку. Шампунь должен соответствовать и типу волос, и той схеме ухода, к которой Вы привыкли. Так, тем, кто привык мыть голову ежедневно, следует искать шампунь для ежедневного применения. Такие средства не иссушают кожу чрезмерно и не провоцируют зуд.
Иногда могут помочь антигистаминные препараты. Они снимают подобные неприятные кожные проявления. Подходящее лекарство и дозировку поможет подобрать дерматолог. В обоих средствах есть седативные составляющие, которые устраняют зуд, но одновременно расслабляют и ухудшают скорость реакции.
Можно спросить в аптеке специальные отшелушивающие препараты. Таким средством следует обработать кожу головы, надеть колпак, а утром тщательно промыть волосы, используя шампунь против перхоти.
Если причина зуда в сухости, поможет оливковое масло. Оно очень интенсивно питает кожу и препятствует испарению влаги. Масло следует чуть нагреть и вмазывать массирующими движениями в кожу. Спустя минут 10 можно ополоснуть волосы с обычным шампунем.
Если никакие средства не помогают, нужно посетить консультацию дерматолога.
Тем, кто страдает псориазом, можно посоветовать шампуни с дегтем. Это наиболее эффективные препараты для устранения шелушения, снятия воспаления. Снимая воспаление, устраняются и все иные неприятные ощущения. Использование дегтярного шампуня уже через две недели даст положительные результаты. А вот если он не поможет – требуется помощь специалиста.
Зуд может снять гормональный крем с гидрокортизоном. Он снимает воспаление и неприятные ощущения.
Любители пышных причесок и сложных укладок могли спровоцировать жжение и покалывание, а также иссушение кожи волосистой части головы, применяя различные средства для укладок. Следует на время полностью отказаться от любых муссов, пенок и лаков, используя только шампунь для мытья волос.
Очень внимательно следует отнестись к выбору краски для волос. В краске непрофессиональных линий нередко присутствует парафенилендиамин, который вызывает появление волдырей и неприятные ощущения на коже головы. Окраска таким препаратом на несколько недель разрушает местный иммунитет. Поэтому до начала окраски следует протестировать препарат таким образом, как рекомендует производитель.
Иногда химическая завивка также может спровоцировать жжение, покалывание и неприятные ощущения. В связи с тем, что препарат остается на волосах очень долго даже после многократного мытья головы, в некоторых случаях приходится полностью избавляться от волос, чтобы устранить аллергическую реакцию.
Зуд волосистой части головы всегда сопутствует педикулезу. Чаще всего вши распространяются в детских коллективах, а также на членов семей, в которых есть дети, посещающие школу или детский сад. Для устранения вшей в аптеке продаются специальные шампуни. Одной процедуры не будет достаточно, так как следует устранить и яйца глистов из волос. Поэтому после промывания волосы нужно очень тщательно расчесать специальной гребенкой, а шампунь использовать несколько раз согласно его инструкции.
 При жалобах на зуд пациента сразу же направляют на достаточно серьезное обследование, так как нередко зуд путается с болью или, например, покалыванием. Нередко возможно обнаружить причину этого явления, просто осмотрев поверхность тела пациента. Довольно очевидным бывают укусы насекомых, наличие высыпаний.
При жалобах на зуд пациента сразу же направляют на достаточно серьезное обследование, так как нередко зуд путается с болью или, например, покалыванием. Нередко возможно обнаружить причину этого явления, просто осмотрев поверхность тела пациента. Довольно очевидным бывают укусы насекомых, наличие высыпаний.В том же случае, если фактор, спровоцировавший неприятные ощущения, так и не обнаружен, назначают такие обследования:
1. Определение температуры тела, так как она может быть повышенной при онкологических недугах, инфекциях,
2. Определение массы тела, так как она может нарушаться при депрессии, обжорстве,
3. Осмотр кожных покровов на предмет наличия высыпаний, изменений цвета кожи, паразитов,
4. Анализ крови на эритроциты, лимфоциты, сахар, мочевину, ферменты печени, гормоны щитовидной железы, цинк, наличие тяжелых металлов,
5. Также могут назначить ультразвуковое обследование внутренних органов,
6. Анализы мочи, кала,
7. Соскоб дермы при подозрении на дерматологические недуги,
8. Аллергопробы при подозрении на аллергию,
9. Отказ от используемых медикаментозных средств,
10. Отказ от ряда продуктов питания.
Как лечится зуд?
1. Нельзя чесать ни в коем случае, так как это провоцирует усиление зуда,
2. Как можно чаще делать прохладные обтирания или принимать прохладный душ,
3. Не слишком часто использовать мыло, не принимать горячую ванну или душ, отказаться от жестких мочалок и полотенец,
4. Легче станет, если тело будет содержаться в прохладе. Не носить теплое белье и одежду, по возможности находиться под кондиционером как можно дольше,
5. Прохладные примочки на чешущиеся места: ледяные компрессы, охлаждающие лосьоны с мятой, камфарой или эвкалиптом – все это облегчит состояние,
6. Препараты против зуда, которые пропишет врач,
7. Препараты, принимаемые при аллергии (антигистаминные). Они снимают аллергическую чесотку, но противопоказаны тем, кто работает с опасными механизмами и водит транспорт,
8. Кортикостероидные средства используются при сложных системных недугах, являются гормональными и назначаются врачом,
9. Локальные анестезирующие препараты используются при очень сильном зуде,
10. Если зуд очень силен, могут назначить трициклические антидепрессанты, они облегчают состояние,
11. Питание с минимальным содержанием протеинов показано при заболеваниях почек, провоцирующих чесотку,
12. Иногда может помочь прием аспирина (если причина недомогания неаллергического характера),
13. Антибактериальные средства или антибиотики по назначению врача,
14. Облучение ультрафиолетом показано при контактном дерматите,
15. Отказ от спиртного, кофе, приправ, способствующих увеличению просвета сосудов,
16. Использование только одежды из натуральных волокон (желательно, хлопок),
17. Не загорать и не находиться на ветру, если это не прописал доктор,
18. Отказаться на время от косметики.
При анальном зуде показано обмывание после испражнения прохладной водой, а также использование присыпки для детей либо пасты Лассара.
При генитальном зуде можно попробовать микрованночки с отваром ромашки.
 В том случае, если кожа в паху воспалена, зудит, и даже болит, это заражение бактериями, грибками или контактная форма дерматита. Во время любого активного движения потовые железы паха выделяют больше пота, который является отличной средой для развития болезнетворных микробов.
В том случае, если кожа в паху воспалена, зудит, и даже болит, это заражение бактериями, грибками или контактная форма дерматита. Во время любого активного движения потовые железы паха выделяют больше пота, который является отличной средой для развития болезнетворных микробов.А если после душа одним и тем же полотенцем сначала осушить ноги, а после верхнюю часть тела, существует вероятность разнесения грибка с пораженных ног на гениталии. Также просто заразиться грибками во время совокупления, в связи с чем, желательно, направлять на консультацию дерматолога свою подругу, если у нее в паху есть подозрительные высыпания.
Зуд в паху – это неприятно. Поначалу, если кроме зуда никакие иные симптомы не появляются, можно попытаться справиться самостоятельно. Однако если за пару дней ситуация не улучшится – следует идти на прием к доктору.
При подозрении на грибковую инфекцию можно применить противогрибковую мазь, например, Лотримин. Применять препарат следует утром и вечером, курс лечения десять – четырнадцать дней.
Желательно на время выздоровления отказаться от плотной джинсовой одежды, натирающей область паха. Белье следует выбирать достаточно свободное.
Очень полезно в случае зуда антибактериальное мыло. Только применять его можно не чаще двух раз в сутки. До полного выздоровления следует стирать свои трусы и полотенца отдельно. Ведь если зуд вызван грибком, то его легко можно перенести как на другие части своего тела, так и на тела своих близких. Перед тем как натягивать трусы, нужно надеть носки, чтобы грибок с ног случайно при соприкосновении с бельем не перешел на половые органы.
Не следует самостоятельно экспериментировать с гормональными препаратами. Они совершенно бесполезны при грибковых заболеваниях, да и при дерматите вполне можно обойтись без них.
Можно использовать средства на основе природных компонентов, например, включающие бентонитовую глину. Можно заваривать чабрец: на 200 миллилитров воды берется две – три чайных ложки сырья. Таким чаем следует обрабатывать пораженные места два раза в сутки на протяжении пятнадцати дней.
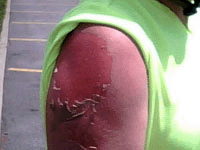
 Несмотря на то, что летом печатные издания пестрят советами о том, как принимать солнечные ванны без вреда для здоровья, люди не очень внимают советам профессионалов. Как только солнышко начинает припекать, тысячи людей направляются на пляжи и подставляют под живительные лучи все возможные части тела. В качестве защиты от воздействия ультрафиолета кожа вырабатывает меланин, и тело покрывается красивым и желанным загаром.
Несмотря на то, что летом печатные издания пестрят советами о том, как принимать солнечные ванны без вреда для здоровья, люди не очень внимают советам профессионалов. Как только солнышко начинает припекать, тысячи людей направляются на пляжи и подставляют под живительные лучи все возможные части тела. В качестве защиты от воздействия ультрафиолета кожа вырабатывает меланин, и тело покрывается красивым и желанным загаром.Если же солнечные ванны принимаются бездумно и бесконтрольно, ожогов не избежать. А при постоянном воздействии ультрафиолета можно заработать и онкологические заболевания. Под действием солнечных лучей кожа становится суше и быстрее покрывается морщинами. Еще одним опасным последствием пляжного загара является фотодерматит.
Признаками фотодерматита является зуд, покраснение, отшелушивание верхнего слоя дермы после длительного пребывания на солнце. Фактически, это аллергия на ультрафиолетовые лучи. Чаще всего такая реакция развивается на лице и иногда на конечностях. Более подвержены фотодерматиту коренные жители умеренных или северных широт, приезжающие на юг.
Интересно то, что сами по себе лучи не могут спровоцировать аллергию. А вот при комбинации с самыми различными косметическими средствами они становятся опасными. Мало кто из нас задумывается о том, в какое взаимодействие с солнцем вступает, например, дезодорант или духи. Многие составляющие духов, такие как полиненасыщенные жирные кислоты, эфирные масла и ретиноиды, могут спровоцировать аллергию, зуд, покраснение и другие неприятные кожные проявления. К «опасным» маслам относятся масло петрушки, сандала, укропа, мускуса, зверобоя, бергамота, розы. Также опасными для загара могут быть такие частые компоненты косметики и парфюмерии, как парааминобензойная кислота, ртутные компоненты, эозин, салициловая кислота, борная кислота, фенолы. Можно, конечно, перед тем, как использовать духи, собираясь на пляж, тщательно изучать их этикетку. Однако намного проще полностью отказаться от любых косметических средств, кроме специальных масел для загара.
Конечно же, реакция кожи на сочетание косметики и ультрафиолета – это тоже очень индивидуальный параметр. Наиболее подвержены фотодерматитам малыши, люди, страдающие хроническими недугами, дерматологическими проблемами, нарушением иммунитета, а также очень светлокожие блондины со светлыми глазами.
Можно заполучить зуд и покраснение кожи при употреблении в отпуске сульфаниламидов, аминазина, антибиотиков, противоаллергических препаратов, барбитуратов, некоторых средств для лечения сердца и сосудов, а также цитостатиков и даже ибупрофена.
Не следует увлекаться во время пляжного сезона пилингом, так как эта процедура нарушает естественное состояние кожи и истощает ее.
При фотодерматите назначаются как локальные препараты, так и действующие на весь организм в целом. А если консультация дерматолога невозможна, можно использовать натертую картошку, огурец, капустные листы. Эти простые средства помогут уменьшить зуд и воспаление.
Очень полезно принимать витамины группы В, а также С и Е, никотиновую кислоту. Можно принять пару таблеток аспирина или индометацина, которые уменьшат воспаление. Если же зуд очень донимает, можно употреблять противоаллергические средства. Терапия может занимать как несколько суток, так и месяц. Но крайне нежелательны повторные эпизоды фотодерматита, так как они часто заканчиваются развитием экземы. В связи с этим, при повторном заболевании следует навсегда отказаться от загара на пляже.
А вот если солнечная аллергия случилась только раз, можно попробовать загорать, только соблюдая все возможные предупредительные меры. Малыши же зачастую перерастают непереносимость солнечных лучей.
Как же правильно загорать?
В первую очередь полностью (или почти полностью) отказаться от применения косметических средств, духов на пляже. В том же случае, если совершенно невозможно это сделать, нужно подобрать препараты с со специальными УФ-фильтрами, а лучше получить на эту тему совет доктора.
Кроме этого, непременным атрибутом должна быть широкополая шляпа и солнцезащитные очки, а также крем с очень сильным фактором УФ-защиты.
Более безопасный загар ложиться с шести до десяти часов утра, а также с четырех до семи вечера. Если уж с пляжа уходить не хочется, нужно прикрыть тело тканью и пересесть под зонтик.
Применение вышеперечисленных советов даст возможность избегать фотодерматита, получить красивый и ровный загар и не подорвать свое здоровье.
Однако перед отпуском следует все-таки посетить доктора и пройти обследование. Так как длительное нахождение на солнце, перемена климата могут спровоцировать активизацию уже существующих хронических заболеваний или дать толчок к их дальнейшему развитию.
 Зуд в носу – это навязчивое явление, заставляющее чесать пораженное место и чихать. Чаще всего данное явление вызывается попаданием в полость носа пыли, пыльцы растений, мелких кусочков шерсти, вдыханием определенных запахов, попаданием болезнетворных микробов.
Зуд в носу – это навязчивое явление, заставляющее чесать пораженное место и чихать. Чаще всего данное явление вызывается попаданием в полость носа пыли, пыльцы растений, мелких кусочков шерсти, вдыханием определенных запахов, попаданием болезнетворных микробов.В том случае, если зуд в носу комбинируется с усложнением дыхания через нос, следует использовать сосудосуживающие капли. Применять их можно не чаще пяти раз в день. Выпускаются препараты как в виде капель, так и в виде аэрозоля. Очень эффективным может быть промывание полости носа специальными растворами, продающимися в аптеке.
При сильном зуде можно употреблять антигистаминные лекарства (зиртек, кларитин). Если же использование всех вышеперечисленных методов не помогает – следует посетить доктора.
Если применять только капли без антигистаминных препаратов, эффективность лечения может быть низкой. Также неприятные ощущения в носу могут быть, если использовать капли слишком часто, что может вызвать иссушение слизистой оболочки носа и усиление признаков ринита.
Бесконтрольное применение гормональных препаратов людьми, не страдающими аллергическими заболеваниями, может привести к ухудшению состояния. А тем пациентам, кому диагноз «аллергия» поставлен, следует четко придерживаться рекомендаций врача. Следует иметь в виду, что неграмотное использование спреев для лечения насморка может вызвать воспалительные процессы среднего уха.
Еще одной очень распространенной причиной зуда в полости носа является иссушение слизистой оболочки. При подобной ситуации следует увлажнять воздух в помещении, так как в холодное время года именно излишне сухой воздух отапливаемых квартир вызывает активизацию выработки носовой слизи. Увлажнять воздух в помещении можно с помощью специального увлажнителя воздуха, а можно, установив в помещении аквариум.
При мучительном зуде можно облегчить свое состояние, обрабатывая слизистую изнутри минеральным жиром или вазелином. Нужно следить за тем, чтобы малыши не ковыряли в носу, таким образом можно занести инфекцию. Иногда довольно лишь хорошенько выдуть нос, чтобы устранить все неприятные явления.
 Если обильные творожистые выделения из влагалища сочетаются с нестерпимым зудом вульвы, можно с большой вероятностью предположить наличие кандидоза. Заболевание это развивается при неконтролируемом размножении на слизистой оболочке дрожжевых грибков рода кандида. Заболевание это очень распространенное и за всю жизнь хоть раз им болела почти каждая представительница слабого пола. Есть и страдалицы, которые страдают хронической формой кандидоза.
Если обильные творожистые выделения из влагалища сочетаются с нестерпимым зудом вульвы, можно с большой вероятностью предположить наличие кандидоза. Заболевание это развивается при неконтролируемом размножении на слизистой оболочке дрожжевых грибков рода кандида. Заболевание это очень распространенное и за всю жизнь хоть раз им болела почти каждая представительница слабого пола. Есть и страдалицы, которые страдают хронической формой кандидоза.У некоторых женщин признаки заболевания очень явно выражены и заставляют срочно бежать на консультацию гинеколога. У других признаки болезни могут быть выражены меньше, тогда женщина чаще всего занимается самолечением. Кандиды являются условно патогенными микроорганизмами. Они всегда присутствуют на некоторых поверхностях тела, но численность колонии контролируется «полезными» микробами. Если же по каким-то причинам «полезные» не в состоянии выполнять свою функцию, количество кандид возрастает и женщину начинают беспокоить различные недомогания.
Сегодня грибковые заболевания очень широко распространены, причем, даже заразившись кандидой половым путем, можно не обнаружить признаки заболевания очень длительное время. По некоторым сведениям у двадцати процентов женщин, считающих себя совершенно здоровыми, обнаруживается кандидоз.
Проявления заболевания зависят от формы, которых существует три: кандидоносительство, острая и хроническая форма.
При носительстве никакие симптомы заболевания не наблюдаются, терапия не требуется. Но иногда носительство перетекает в явное заболевание.
При острой форме зуд и жжение, а также выделения мучают женщину особенно сильно. Слизистая вульвы отекает, становится красной и очень сильно зудит в ночное время суток. Выделения при этом могут быть белыми, а могут иметь желтоватый оттенок. Иногда они имеют кисловатый запах. Зуд при этой форме заболевания не оставляет женщину ни на минуту, вызывая расчесы.
При хронической форме (заболевание продолжается дольше восьми недель) наблюдаются не очень сильные проявления заболевания. Чаще всего выделений при этой форме практически нет, а вот жжение и покалывание обостряются после сексуального акта, после горячей ванны и перед менструацией.
Кандидоз может развиться под действием употребления антибиотиков, при гормональных изменениях, резком ослаблении иммунитета, а также при заражении кандидой половым путем. Терапия осуществляется медикаментозными средствами и при острой форме не представляет сложности. Намного труднее избавиться от хронической формы заболевания. Тут уже приходится всерьез заниматься укреплением иммунной системы, в том числе корректировать питание и вести здоровый образ жизни.