- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- 12 неделя: развитие плода. Причины выкидыша и сохранение беременности (рекомендации акушера-гинеколога) – видео
- Секс
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
В дальнейшем проводится еще один контроль срока беременности по первым шевелениям плода, которые первобеременными женщинами ощущаются в конце двадцатой недели, а повторнобеременными – в конце восемнадцатой. Следовательно, если женщина вынашивает первого ребенка (даже если ранее были беременности, окончившиеся абортами или выкидышами ранее 13-й недели), то ощущение шевелений плода считается концом двадцатой недели беременности. Если женщина вынашивает второго, третьего и т.д. ребенка, то ощущение шевелений считается концом восемнадцатой недели.
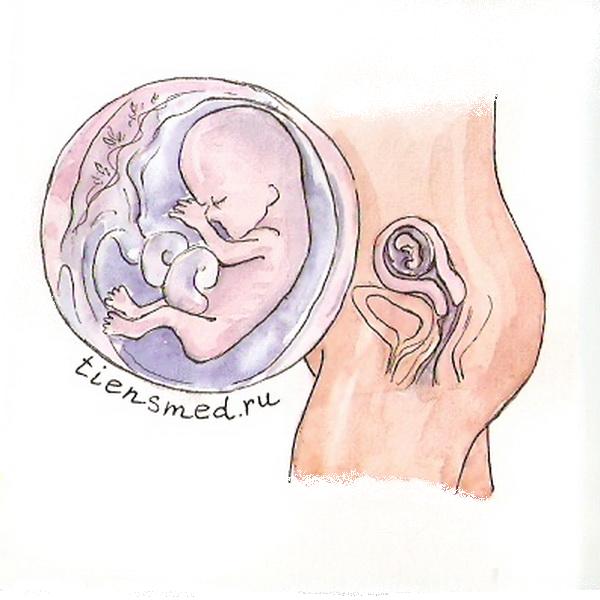
Плод
Малыш уже сильно вырос, длина его тела на разных днях двенадцатой недели беременности составляет 60 – 90 мм (в среднем к окончанию двенадцатой неделе длина плода составляет 82 плюс-минус 4,1 мм), а масса тела к концу этой недели в среднем равна 19 плюс-минус 0,8 г (в течение недели растет от 13 до 20 г). С двенадцатой недели длина плода и скорость его роста являются более важными показателями, чем вес, так как масса может значительно колебаться в зависимости от характера питания матери и генетически обусловленной конституции (тонкокостный худенький тип, ширококостный плотный тип тела и т.д.).
На двенадцатой неделе плод уже фактически является человеком в миниатюре. Практически все органы сформированы, и в дальнейшем будут только расти и развиваться, осваивая функции, которые будут нужны после появления на свет. На данном сроке на пальцах уже выросли ногти, а на подушечках формируется уникальный папиллярный узор (так называемые отпечатки пальцев). Происходит обновление эпидермиса по всему телу, а на вновь выросшем верхнем слое кожи образует пушок на тех участках, где в будущем будут расти волосы, брови, ресницы, борода и усы.
За счет активного развития мозга плод приобретает способность двигать всеми мышцами, в том числе самыми маленькими. На двенадцатой неделе плод тренирует различные мышцы: мышцы тела и конечностей тренируются за счет кувырков, переворотов, шевелений и сгибаний в суставах ручек и ножек; мышцы лица плод тренирует, делая различные гримасы, открывая и закрывая рот, складывая губы в разные фигуры, посасывая палец во рту. Такие тренировки мышц позволяют ребенку еще до рождения научиться управлять ими.
Кишечник на двенадцатой неделе полностью перемещается в брюшную полость и совершает активные перистальтические движения, как бы тренируясь на будущее, так как в настоящее время кишечные сокращения совершенно не нужны, ведь питательные вещества поступают к плоду в готовом виде через кровь, их не нужно переваривать и усваивать из продуктов.
Гипофиз начинает выработку гормонов, управляющих работой других эндокринных органов, среди которых яичники, поджелудочная железа, надпочечники и т.д. А щитовидная железа захватывает йод, и также начинает вырабатывать гормоны.
В крови плода появляются лейкоциты, что является отражением совершенствования иммунной системы.
Сердце, почки и нервная система уже сформированы полностью и полноценно работают, осуществляя все присущие им функции.
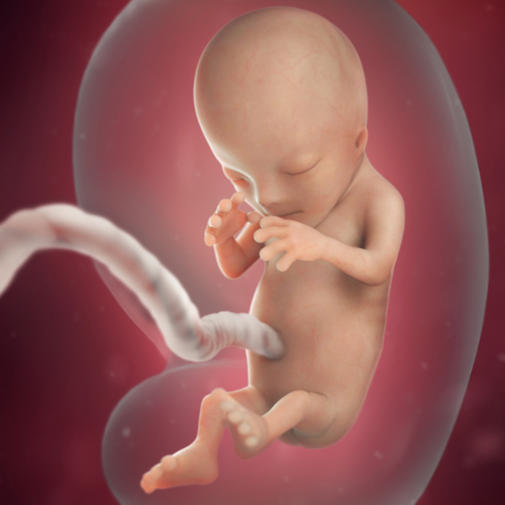
Плацента на двенадцатой неделе полностью взяла на себя функцию выработки гормонов, поддерживающих течение беременности, а желтое тело в яичниках, которое ранее выполняло эту функцию, полностью редуцировалось (отмерло). Пуповина стала длиннее, что позволяет плоду свободно двигаться в околоплодных водах, развивая свои мышцы и тренируя нервную систему. Пока движения плода неосознанные, сугубо инстинктивные, но скоро он научится управлять мышцами и станет способен совершать движения вполне осознанно, например, в ответ на громкие звуки или прикосновения к животу матери.
УЗИ и анализы
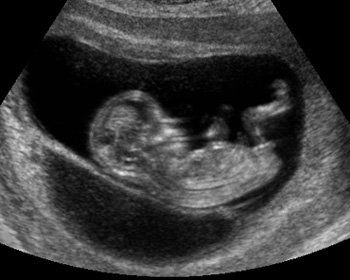 На двенадцатой неделе обязательно нужно провести УЗИ, которое называется скрининговым, и проводится с целью выявления пороков развития и генетических дефектов плода (синдрома Дауна, синдрома Эдвардса, незаращения нервной трубки и др.), а также для уточнения срока гестации, определения места прикрепления плаценты и ее состоятельности. Также целью УЗИ-исследования является исследование кровотока, тонуса и состояния матки. Кроме того, оценивается, жив ли плод (по наличию сердцебиения и шевелений). Результат данного УЗИ очень важен. Врач оценивает различные параметры плода и сравнивает их с нормой, после чего записывает в форме таблицы. Если все параметры в норме, то это означает, что плод развивается нормально и соответственно возрасту.
На двенадцатой неделе обязательно нужно провести УЗИ, которое называется скрининговым, и проводится с целью выявления пороков развития и генетических дефектов плода (синдрома Дауна, синдрома Эдвардса, незаращения нервной трубки и др.), а также для уточнения срока гестации, определения места прикрепления плаценты и ее состоятельности. Также целью УЗИ-исследования является исследование кровотока, тонуса и состояния матки. Кроме того, оценивается, жив ли плод (по наличию сердцебиения и шевелений). Результат данного УЗИ очень важен. Врач оценивает различные параметры плода и сравнивает их с нормой, после чего записывает в форме таблицы. Если все параметры в норме, то это означает, что плод развивается нормально и соответственно возрасту.Если же имеются какие-либо отклонения от нормы, то врач указывает возможные причины этого. На двенадцатой неделе можно определить грубые хромосомные дефекты (синдром Дауна, синдром Эдвардса), для чего собственно и проводится скрининговое УЗИ именно на этом сроке. На более ранних или поздних сроках беременности выявить хромосомные нарушения уже сложнее, поэтому врачи настоятельно рекомендуют делать скрининговое УЗИ на 12 – 13 неделе.
Если в ходе УЗИ выявляют синдром Дауна или другие генетические дефекты плода, то об этом сообщают женщине, и далее она с мужем или членами семьи принимает решение о прерывании или сохранении беременности.
Если женщина уже встала на учет в консультации, то на двенадцатой неделе ей назначают следующие анализы:
- Тесты биохимического скрининга (уровень ХГЧ и РАРР-А в крови);
- Общий анализ мочи с количественным определением уровня белка;
- Общий анализ крови;
- Анализ на наличие антител к резус-фактору и белкам системы АВ0 (сдается только женщинами, имеющими отрицательный резус-фактор крови).
Общий анализ мочи с определением количества белка необходим для выявления тяжелых осложнений беременности (гестоз, риск преэклампсии и эклампсии). Общий анализ крови используется для выявления анемии.
Тесты биохимического скрининга предназначены для оценки того, нормально ли развивается плод, и есть ли у него какие-либо генетические дефекты. Дело в том, что при генетических дефектах у плода или нарушении его развития уровень ХГЧ и РАРР-А в крови оказывается выше или ниже нормы. Соответственно, если уровень ХГЧ и РАРР-А в норме, то плод здоров и нормально развивается. Если же концентрация этих веществ оказывается выше или ниже нормы, то это является признаком генетических дефектов или патологии развития.
Однако ненормальные уровни ХГЧ и РАРР-А не являются стопроцентно точным признаком генетических дефектов или нарушения развития плода – они только ориентировочные, приблизительные маркеры, позволяющие выявить женщин, у которых высок риск вынашивания ребенка с отклонениями. Поэтому не нужно расстраиваться, если биохимические скрининговые тесты оказались не в норме, так как это не обязательно означает, что ребенок имеет отклонения в развитии. Чтобы точно выяснить, имеются ли генетические дефекты у плода, после того, как получены ненормальные результаты уровней ХГЧ и РАРР-А, врач направляет женщину на генетическое тестирование, для которого берут ворсины хориона. Далее проводят генетическое картирование ворсин хориона, по результатам которого генетик уже со 100%-й точностью указывает, имеются ли у плода генетические синдромы или заболевания.
Скрининговое УЗИ и биохимические тесты наиболее информативны на 12 – 13 неделях, поэтому оптимально их произвести именно в этот срок беременности. А поскольку проводится выявление генетических дефектов одновременно двумя методами (УЗИ + биохимический анализ), данная процедура носит название двойного скрининга.
 Анализ крови на наличие антител к резус-фактору или белкам системы АВ0 необходим для раннего выявления резус-конфликта между организмом женщины и плода. Такой резус-конфликт крайне опасен для плода, так как вызывает грозное заболевание – гемолитическую болезнь новорожденных или даже внутриутробную гибель плода. Выявление антител к резусу позволяет диагностировать резус-конфликт на ранней стадии и проводить необходимое лечение, направленное на профилактику гемолитической болезни новорожденных.
Анализ крови на наличие антител к резус-фактору или белкам системы АВ0 необходим для раннего выявления резус-конфликта между организмом женщины и плода. Такой резус-конфликт крайне опасен для плода, так как вызывает грозное заболевание – гемолитическую болезнь новорожденных или даже внутриутробную гибель плода. Выявление антител к резусу позволяет диагностировать резус-конфликт на ранней стадии и проводить необходимое лечение, направленное на профилактику гемолитической болезни новорожденных.Если женщина к двенадцати неделям еще не встала на учет в женскую консультацию, то это необходимо сделать. При постановке на учет, вне зависимости от срока беременности, на котором это делает женщина, в обязательном порядке сдаются следующие анализы (это утверждено протоколом Министерства здравоохранения):
- Общий анализ мочи (при наличии хронических заболеваний почек или мочевого пузыря – дополнительно анализ мочи по Нечипоренко);
- Общий анализ крови;
- Кал на яйца глист;
- Биохимический анализ крови (уровень сахара в крови, общий белок, белковые фракции, билирубин, мочевина, креатинин, холестерин, триглицериды, АсАТ, АлАТ, щелочная фосфатаза);
- Кровь на группу и резус-фактор;
- Коагулограмма (тромбоциты, АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Бактериальный посев мочи;
- Гинекологический мазок и бакпосев отделяемого влагалища;
- Мазок на цитологию (по Папаниколау);
- Исследование на половые инфекции (проводится до 16-ти недель беременности);
- Анализы на опасные инфекции (ВИЧ, сифилис, гепатиты);
- Анализ генотипа у врача-генетика (для женщин старше 35 лет).
Все вышеперечисленные анализы должны быть обязательно сданы до родов, поскольку в противном случае женщину поместят рожать в обсервационное отделение. В этом отделении лежат необследованные женщины, а потому соседство может оказаться не самым приятным, так как не следят за беременностью и не обследуются обычно асоциальные личности (наркоманки, алкоголички и т.д.).
Посещение врача акушера-гинеколога
 Если женщина встала на учет в женской консультации на 8 – 9 неделе, как это рекомендуется врачами, то на 12-й неделе подходит время второй плановой явки к гинекологу, ведущему беременность. На второй прием в консультацию нужно взять результаты биохимического и УЗИ-скрининга, а также результаты сделанных накануне общего анализа мочи и крови. На основании данных результатов врач оценит течение беременности и, при необходимости, назначит лечение. Кроме того, на каждый прием у врача, в том числе на второй визит, обязательно нужно брать выданный при постановке на учет документ, в котором отражаются сведения о течении беременности.
Если женщина встала на учет в женской консультации на 8 – 9 неделе, как это рекомендуется врачами, то на 12-й неделе подходит время второй плановой явки к гинекологу, ведущему беременность. На второй прием в консультацию нужно взять результаты биохимического и УЗИ-скрининга, а также результаты сделанных накануне общего анализа мочи и крови. На основании данных результатов врач оценит течение беременности и, при необходимости, назначит лечение. Кроме того, на каждый прием у врача, в том числе на второй визит, обязательно нужно брать выданный при постановке на учет документ, в котором отражаются сведения о течении беременности.Так, при наличии белка в моче врач ставит диагноз высокого риска преэклампсии. В таком случае гинеколог назначает прием кальция по 1 г в сутки и Аспирина по 75 – 125 мг в сутки для профилактики и снижения риска преэклампсии. При низком уровне гемоглобина врач ставит диагноз анемии и выписывает препараты железа.
Кроме того, во время второго визита врач проводит общий осмотр женщины (обязательно осматриваются ноги на предмет наличия варикозного расширения вен), измеряет артериальное давление, фиксирует рост и вес, вычисляет прибавку массы тела. Если давление повышено, то рекомендуется проконсультироваться у терапевта, и если будет подтверждена гипертоническая болезнь, то назначаются антигипертензивные препараты, которые нужно будет принимать в течение всей беременности. При варикозном расширении вен врач порекомендует носить компрессионный трикотаж, а для его подбора даст направление на консультацию флеболога или хирурга.
При отсутствии жалоб на дискомфорт в половых органах гинекологический осмотр при второй явке в консультацию обычно не проводится.
В ходе беседы врач указывает, какие симптомы являются опасными и тревожными для данной конкретной женщины и акцентирует внимание на том, что при их появлении нужно немедленно вызывать "Скорую помощь" или в кратчайшие сроки обращаться к гинекологу.
Уже с двенадцатой недели можно начинать подготовку к родам. С этой целью врач рекомендует посещать курсы психофизиопрофилактики и занятия по лечебной физкультуре для беременных. Также врач обращает внимание на то, что не нужно стараться много лежать и не двигаться, ведь во время родов женщине понадобятся силы, выносливость и достаточная тренированность мышц и легких, а для этого нужны постоянные занятия. Для тренировки организма в качестве предродовой подготовки прекрасно подходят прогулки на свежем воздухе, занятия аквааэробикой или несложной йогой.
Если беременность протекает нормально, то врач назначит дату следующего планового посещения через месяц, то есть примерно на 16 – 17 неделе. До этого момента, если женщину ничего не будет беспокоить, ей не нужно ходить в консультацию.
Вообще, посещения консультации при нормальном течении беременности – не такие частые. Так, в сроке до 28 недель консультацию нужно посещать один раз в месяц, с 28 по 37 неделю – по два раза в месяц, и с 37 недели и до родов – по одному разу в неделю. Но если беременность протекает с осложнениями, то частота визитов определяется врачом на основании состояния женщины и плода, а также эффективности проводимого лечения.
Ощущения, признаки беременности и изменения в состоянии организма
Желтое тело в яичниках отмирает, а плацента полностью берет на себя функцию выработки гормонов, поддерживающих нормальное течение беременности. Благодаря этому эндокринная система будущей матери начинает работать не столь напряженно, вследствие чего к двенадцатой неделе у большинства женщин исчезают проявления токсикоза (тошнота, рвота, слюнотечение, головокружения). Ведь токсикоз, как правило, обусловлен именно работой желтого тела, а коль скоро оно отмирает, то и неприятные явления, спровоцированные им, исчезают.
Соответственно, на двенадцатой неделе практически все женщины начинают чувствовать себя намного лучше. Помимо явлений токсикоза, проходят перепады настроения, сонливость, усталость, раздражительность, плаксивость. Вообще поведение и реакции женщины на любые события становятся спокойными и взвешенными, больше нет взрывных реакций, беспричинных переходов от эйфории к крайней подавленности и т.д.
К сожалению, явления токсикоза проходят к 12-й неделе только у большинства женщин, вынашивающих одного ребенка. У некоторых женщин, беременных одним плодом, явления токсикоза продолжаются до 16-й недели беременности. А женщины, вынашивающие двойню или тройню, должны быть готовы к тому, что токсикоз неизбежно продлится примерно до 16-й недели.
С двенадцатой недели вес женщины будет неизбежно увеличиваться примерно на 500 г в неделю, что считается нормой. Более точную информацию об индивидуальном изменении веса беременной можно вычислить с помощью калькулятора беременности, представленного внизу страницы.
Объем крови увеличивается еще больше, в основном за счет плазмы, вследствие чего наблюдается физиологическое разведение крови, при котором уровень гемоглобина снижается на несколько единиц. Однако это не истинная анемия, а простое разведение крови, когда на фоне оставшегося неизменным количества эритроцитов резко добавился объем жидкости, в которой они плавают. Таким образом, концентрация эритроцитов уменьшилась не в абсолютном, а в относительном значении. Такое явление носит название физиологического разведения крови во время беременности. Именно поэтому анемия диагностируется у беременных женщин, когда уровень гемоглобина падает ниже 110. То есть, учитывается физиологическое разведение крови, и норма гемоглобина соответственно этому процессу снижается.
Частые мочеиспускания к двенадцатой неделе обычно исчезают, а легкие начинают работать интенсивнее, из-за чего женщина часто и глубоко дышит, и иногда мучается из-за ощущения нехватки воздуха.
 Грудь перестает болеть, поскольку больше не увеличивается в размерах. Молочные железы выросли настолько, насколько это нужно. В течение дальнейшего срока беременности в молочных железах будет происходит процесс подготовки к выработке молока. Потяжелевшая грудь часто беспокоит женщину, так как ее тяжело носить, спина устает и приходится горбиться. Чтобы минимизировать дискомфорт от большой и тяжелой груди, нужно подобрать удобный бюстгальтер и носить его до конца беременности.
Грудь перестает болеть, поскольку больше не увеличивается в размерах. Молочные железы выросли настолько, насколько это нужно. В течение дальнейшего срока беременности в молочных железах будет происходит процесс подготовки к выработке молока. Потяжелевшая грудь часто беспокоит женщину, так как ее тяжело носить, спина устает и приходится горбиться. Чтобы минимизировать дискомфорт от большой и тяжелой груди, нужно подобрать удобный бюстгальтер и носить его до конца беременности.Температура тела на двенадцатой неделе у части женщин нормализуется, а у других остается субфебрильной (не более 37,2oС). Соответственно, субфебрильная температура тела на данном сроке гестации может быть как вариантом нормы, так и признаком инфекционно-воспалительного процесса, протекающего в организме. Чтобы понять, нормальная или патологическая температура у женщины, необходимо сдать общий анализ крови. Если количество лейкоцитов и СОЭ в норме (менее 25), то температура является просто индивидуальной особенностью данной женщины, и через некоторое время она снизится до нормы. Если же количество лейкоцитов выше нормы и СОЭ ниже нормы (менее 25), то температура является признаком инфекции. В такой ситуации нужно обследоваться и выяснить, в каком органе протекает воспалительный процесс, после чего провести курс лечения.
С двенадцатой недели беременности актуальной становится проблема запоров, которые останутся до самого конца беременности, и будут в основном обусловлены сдавлением кишечника растущей маткой. Из-за такого сдавления продвижение каловых масс по кишке замедляется, и возникают запоры.
Матка на двенадцатой неделе выходит в брюшную полость, так как малый таз больше не вмещает существенно увеличившийся орган. А это значит, что дальнейший рост матки будет происходить за счет растягивания и увеличения объема живота. То есть с двенадцатой недели у женщины будет увеличиваться живот, и скоро всем станет видно, что она беременна.
 Часто с двенадцатой недели появляется зуд на коже живота и бедер, что отражает процесс начинающегося растягивания кожи на этих частях тела. С появлением такого зуда рекомендуется начинать использовать косметические средства от растяжек, даже если живот еще не начал расти – их раннее применение поможет сделать кожу эластичной и эффективно предотвратит формирование стрий. Если нет возможности купить специальную косметику от растяжек, то можно смазывать кожу живота и бедер обычным кремом для рук или для тела – такое постоянное увлажнение и питание также повысит степень эластичности кожного покрова и, соответственно, предотвратит формирование стрий.
Часто с двенадцатой недели появляется зуд на коже живота и бедер, что отражает процесс начинающегося растягивания кожи на этих частях тела. С появлением такого зуда рекомендуется начинать использовать косметические средства от растяжек, даже если живот еще не начал расти – их раннее применение поможет сделать кожу эластичной и эффективно предотвратит формирование стрий. Если нет возможности купить специальную косметику от растяжек, то можно смазывать кожу живота и бедер обычным кремом для рук или для тела – такое постоянное увлажнение и питание также повысит степень эластичности кожного покрова и, соответственно, предотвратит формирование стрий.С двенадцатой недели беременности у женщины изменяется пигментация кожи – появляется полоска на животе, идущая от пупка к лобку ("тещина дорожка"), на коже тела и лица могут появиться белесоватые или темные пигментные пятна, соски и ареолы темнеют. Такое изменение пигментации нормально, и пройдет после родов.
Подробнее о признаках беременности
Выделения
 Нормальные выделения на двенадцатой неделе беременности – обильные или умеренные, густые, однородной консистенции, обладающие легким кисловатым запахом, окрашенные в белесоватый цвет или прозрачные. Внешне выделения должны быть похожи на сырой белок куриного яйца или на довольно густую сметану. Такие выделения не должны сопровождаться каким-либо дискомфортом в половых путях. Если имеется дискомфорт, боль, зуд, жжение, отек или покраснение в области половых органов, то, вне зависимости от характера выделений, это является признаком патологии (как правило, инфекционно-воспалительного процесса) и требует обращения к врачу.
Нормальные выделения на двенадцатой неделе беременности – обильные или умеренные, густые, однородной консистенции, обладающие легким кисловатым запахом, окрашенные в белесоватый цвет или прозрачные. Внешне выделения должны быть похожи на сырой белок куриного яйца или на довольно густую сметану. Такие выделения не должны сопровождаться каким-либо дискомфортом в половых путях. Если имеется дискомфорт, боль, зуд, жжение, отек или покраснение в области половых органов, то, вне зависимости от характера выделений, это является признаком патологии (как правило, инфекционно-воспалительного процесса) и требует обращения к врачу.Патологическими являются выделения с примесями гноя, слизи, крови, с хлопьями, пузырьками или частичками, напоминающими зерна творога, а также окрашенные в желтый, зеленый или сероватый цвет. Как правило, такие патологические выделения являются признаком какой-либо инфекции половых путей, что требует квалифицированного и правильного лечения. Поэтому при появлении таких выделений необходимо срочно обратиться к врачу. Если половые инфекции не лечить, то их возбудители могут со временем проникнуть в матку и инфицировать плод, что, естественно, отрицательно скажется на его росте и развитии.
Также патологическими являются кровянистые или коричневые выделения, поскольку чаще всего они появляются при угрозе выкидыша. Если такие выделения еще и сопровождаются болями в животе или пояснице, то это свидетельствует о высоком риске самопроизвольного аборта. В такой ситуации, при появлении кровянистых выделений с болями в животе, необходимо вызывать "Скорую помощь" и госпитализироваться в больницу.
Кровянистые выделения после полового акта или гинекологического обследования, не сочетающиеся с болями в животе, обычно являются признаком эрозии шейки матки, что также требует обращения к врачу, но не настолько срочного, как при угрозе выкидыша.
Подробнее о выделениях из влагалища
Кровотечение
Выделение крови из влагалища в любом количестве в течение более двух часов считается кровотечением. На двенадцатой неделе кровотечение из влагалища может быть обусловлено угрозой выкидыша, начавшимся самопроизвольным абортом, отслойкой плаценты, внематочной беременностью, эрозией шейки матки, опухолями половых органов (миома матки) или инфекционными заболеваниями (трихомониаз).
Если кровотечение обусловлено инфекцией, эрозией шейки матки или опухолями половых органов, то оно, как правило, не сопровождается болями в животе и возникает после проникновения во влагалище, например, после полового акта или гинекологического обследования. В такой ситуации нужно в кратчайшие сроки обратиться к врачу, но немедленная госпитализация в больницу не требуется, так как угрозы для жизни женщины и плода обычно нет.
Угроза выкидыша, начавшийся аборт, отслойка плаценты или внематочная беременность всегда вызывают кровотечения, сочетающиеся с сильными схваткообразными тянущими болями внизу живота или/и в области поясницы, и при их появлении следует немедленно вызывать "Скорую помощь", так как женщине необходима срочная помощь.
Матка и живот
Матка выходит в брюшную полость своим верхним концом, который называется дном, вследствие того, что выросший орган уже не помещается в пределах малого таза. Если в этот период женщина попытается прощупать живот над лобковой костью, то она, скорее всего, сможет почувствовать плотное дно матки, выступающее на 1 – 1,5 см над лобком. В дальнейшем дно матки будет подниматься все выше, а живот увеличиваться все больше.
На двенадцатой неделе беременности живот округляется и начинает увеличиваться в размерах. Причем в первую очередь сглаживается талия за счет расширения боков, а выпирание живота вперед еще незначительное и практически незаметное. Однако некоторые опытные женщины или врачи уже могут заметить увеличение живота даже под одеждой. В этот период, если женщина ляжет на спину, ее живот не провалится, как это было до зачатия. Он только немного уплостится и останется на уровне грудины, а с боков появятся выпирающие части. По этому признаку можно безошибочно понять, что женщина беременна.
Боли в животе и других частях тела
 В норме на двенадцатой неделе беременности женщина может чувствовать легкие тянущие боли внизу и по бокам живота, которые обусловлены ростом матки и натяжением связок, удерживающих этот орган в малом тазу. А поскольку матка утяжеляется, то связки, удерживающие ее, натягиваются, что и вызывает несильные боли внизу и по бокам живота.
В норме на двенадцатой неделе беременности женщина может чувствовать легкие тянущие боли внизу и по бокам живота, которые обусловлены ростом матки и натяжением связок, удерживающих этот орган в малом тазу. А поскольку матка утяжеляется, то связки, удерживающие ее, натягиваются, что и вызывает несильные боли внизу и по бокам живота.Иногда женщина может ощущать неприятные спастические боли в животе, связанные со сдавлением кишечника. Такие боли также нормальны, и их легко распознать по сопутствующему наличию вздутия живота или запору.
Также в норме с двенадцатой недели беременности женщина может ощущать боли в пояснице, возникающие по причине смещения центра тяжести и отклонения спины назад при ходьбе из-за увеличивающегося живота, "тянущего" тело вперед. Кроме того, эпизодические и не очень сильные боли в пояснице могут быть связаны с размягчением связок и дисков позвоночника, что необходимо для обеспечения их большей подвижности, важной в процессе родов. Ведь когда ребенок будет проходить по половым путям, ему необходимо достаточно места, и если мягкие ткани могут растянуться, то кости не тянутся. А чтобы увеличить ширину родовых путей, кости должны немного разойтись, и именно для этого в течение всей беременности происходит размягчение дисков и связок позвоночника, что позволит им расходиться в момент, когда это будет необходимо.
Кроме того, боли в пояснице могут быть обусловлены инфекционно-воспалительным заболеванием мочевого пузыря. Они обычно сочетаются с наличием лейкоцитов, эритроцитов или бактерий в моче.
Поскольку боли в пояснице могут быть и патологическими, и нормальными, то при их появлении рекомендуется обратиться к врачу, чтобы он установил причину болевых ощущений и, при необходимости, назначил лечение.
Помимо нормальных, могут быть и патологические боли в животе, свидетельствующие об угрозе выкидыша, аппендиците и других заболеваниях органов брюшной полости. Патологическими являются боли, имеющие тянуще-ноющий характер, длящиеся дольше 2 – 3 часов подряд и, возможно, сочетающиеся с коричневыми или кровянистыми выделениями из влагалища. Такие боли свидетельствуют об угрозе выкидыша, и при их появлении следует немедленно госпитализироваться в больницу.
Также патологическими являются любые острые, кинжальные, резкие боли в животе, не проходящие в течение получаса, нарастающие с течением времени или сочетающиеся с повышением температуры тела. Подобные боли могут быть признаком аппендицита или острого заболевания других органов брюшной полости. При появлении таких болей необходимо срочно госпитализироваться в больницу для проведения необходимого лечения.
12 неделя: развитие плода. Причины выкидыша и сохранение беременности (рекомендации акушера-гинеколога) – видео
Секс
Если у женщины отсутствует угроза выкидыша, беременность не многоплодная (двойня, тройня и т.д.) и плацента расположена не низко, то она может заниматься сексом. Интимные сношения могут быть не просто приятны, но даже полезны, так как вызывают приток крови к половым органам и улучшают снабжение плода кислородом и питательными веществами. Единственные ограничения, которые нужно соблюдать при вступлении в сексуальные контакты во время беременности – это не практиковать жесткий и грубый секс, избегать давления на живот и выбирать простые и удобные позы. Если в какой-то позе женщина ощущает дискомфорт при половом сношении, то ее следует поменять на другую, в которой станет чувствоваться только удовольствие.
Иногда после полового акта у женщины могут возникать судороги, но если они проходят в течение получаса, то это вариант нормы. Если же судороги не прошли через полчаса после секса, то нужно вызывать "Скорую помощь".
Вес
 Масса тела женщина к двенадцатой неделе увеличивается на 900 – 2000 г, считая от веса, существовавшего до беременности. Причем чем худее женщина, тем больше веса она прибавляет к двенадцатой неделе, а чем полнее беременная, тем меньше увеличивается ее масса тела. То есть полная и крупная женщина к двенадцатой неделе прибавит только 900 – 1500 г, а худенькая – 1500 – 2000 г. Прибавки веса не стоит бояться, поскольку в течение всех двенадцати недель она происходила не за счет жировых отложений, а из-за увеличения объема крови, расширения легких, увеличения массы некоторых внутренних органов. Все этой пройдет после родов, и вес уменьшится.
Масса тела женщина к двенадцатой неделе увеличивается на 900 – 2000 г, считая от веса, существовавшего до беременности. Причем чем худее женщина, тем больше веса она прибавляет к двенадцатой неделе, а чем полнее беременная, тем меньше увеличивается ее масса тела. То есть полная и крупная женщина к двенадцатой неделе прибавит только 900 – 1500 г, а худенькая – 1500 – 2000 г. Прибавки веса не стоит бояться, поскольку в течение всех двенадцати недель она происходила не за счет жировых отложений, а из-за увеличения объема крови, расширения легких, увеличения массы некоторых внутренних органов. Все этой пройдет после родов, и вес уменьшится.Питание и алкоголь
 На двенадцатой неделе беременность нельзя соблюдать диеты для похудения, так как плоду для роста и развития требуются питательные вещества в нормальном объеме, а не в малом количестве. Поэтому женщина должна питаться полноценно, включая в свой рацион молочные продукты, мясо, рыбу, овощи, каши из необработанного зерна (неочищенного риса, перловки и т.д.), хлеб из муки грубого помола, а также свежие фрукты, ягоды и зелень. Готовить лучше всего на пару, отваривать, тушить или запекать. Принимать пищу оптимально по 5 – 6 раз в сутки небольшими порциями, чтобы не растягивать желудок и не провоцировать изжогу. Рекомендуется отказаться от употребления жирного, жареного, соленого, пряного, копченого, консервов, фаст-фуда и другой вредной пищи.
На двенадцатой неделе беременность нельзя соблюдать диеты для похудения, так как плоду для роста и развития требуются питательные вещества в нормальном объеме, а не в малом количестве. Поэтому женщина должна питаться полноценно, включая в свой рацион молочные продукты, мясо, рыбу, овощи, каши из необработанного зерна (неочищенного риса, перловки и т.д.), хлеб из муки грубого помола, а также свежие фрукты, ягоды и зелень. Готовить лучше всего на пару, отваривать, тушить или запекать. Принимать пищу оптимально по 5 – 6 раз в сутки небольшими порциями, чтобы не растягивать желудок и не провоцировать изжогу. Рекомендуется отказаться от употребления жирного, жареного, соленого, пряного, копченого, консервов, фаст-фуда и другой вредной пищи.Пить можно сколько хочется, но только полезные напитки – воду, компоты, морсы, соки и т.д. Желательно не пить крепкий чай и кофе, или ограничить их употребление 1 – 2 чашками в сутки.
Алкоголь на двенадцатой неделе лучше не употреблять, поскольку этиловый спирт – это токсичное вещество, которое может негативно повлиять на рост и развитие плода. Хотя многие врачи полагают, что бокал вина или стакан пива не повредят плоду, все же рекомендуется вовсе исключить алкогольные напитки из рациона, так как их действие может быть непредсказуемым. У одних женщин регулярное употребление алкоголя во время беременности не скажется отрицательно на плоде, а у других даже однократное выпивание вина или пива может привести к фатальным последствиям в виде нарушения роста и развития малыша. Поэтому лучше не рисковать, и отказаться от алкоголя на весь период беременности.
Подробнее о питании
Простуда
 На двенадцатой неделе простуда, ОРВИ или грипп могут быть опасны для плода, если протекают длительно (дольше недели) или с высокой температурой (выше 38,5oС). При длительном течении заболеваний необходимо обязательно обращаться к врачу. При температуре тела выше 38oС ее нужно сбивать препаратами, содержащими парацетамол. Если парацетамол-содержащие препараты не подействовали, то нужно выпить Аспирин или любой препарат с ацетилсалициловой кислотой. И только если и Аспирин оказался неэффективным, можно принять Ибупрофен.
На двенадцатой неделе простуда, ОРВИ или грипп могут быть опасны для плода, если протекают длительно (дольше недели) или с высокой температурой (выше 38,5oС). При длительном течении заболеваний необходимо обязательно обращаться к врачу. При температуре тела выше 38oС ее нужно сбивать препаратами, содержащими парацетамол. Если парацетамол-содержащие препараты не подействовали, то нужно выпить Аспирин или любой препарат с ацетилсалициловой кислотой. И только если и Аспирин оказался неэффективным, можно принять Ибупрофен.В остальном простуду, грипп или ОРВИ при беременности нужно лечить простыми народными методами:
1. Следует соблюдать постельный режим.
2. Для снижения температуры обтирать тело тряпочкой, смоченной в прохладной воде.
3. Для улучшения самочувствия, ускорения выздоровления и снижения температуры пить большое количество теплых напитков – морсов, компотов, молока с маслом и т.д.
4. Для устранения боли в горле и заложенности носа необходимо полоскать горло и промывать нос солевым раствором.
Разрешенные лекарства
 На двенадцатой неделе разрешается принимать только лекарства, включенные в группу А по классификации FDA. Определить, относится ли препарат к этой группе, можно на сайте FDA или в разделе "Применение при беременности и лактации" официальной инструкции. Однако часто бывают ситуации, в которых по каким-либо причинам невозможно определить, разрешен ли препарат к применению на двенадцатой неделе беременности. Поэтому ниже в таблице мы приводим перечень препаратов самых широко используемых групп, которые можно применять на 12-й неделе.
На двенадцатой неделе разрешается принимать только лекарства, включенные в группу А по классификации FDA. Определить, относится ли препарат к этой группе, можно на сайте FDA или в разделе "Применение при беременности и лактации" официальной инструкции. Однако часто бывают ситуации, в которых по каким-либо причинам невозможно определить, разрешен ли препарат к применению на двенадцатой неделе беременности. Поэтому ниже в таблице мы приводим перечень препаратов самых широко используемых групп, которые можно применять на 12-й неделе.| Группа препаратов | Какие лекарства можно принимать на десятой неделе беременности |
| Жаропонижающие препараты (от температуры) | Лекарства на основе парацетамола (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.), ибупрофена (Бонифен, Бруфен, Ибупром, Ибусан, Ипрен, Нурофен и др.) или ацетилсалициловой кислоты (Аспирин, Ацетилсалициловая кислота). |
| Противокашлевые средства (для подавления сухого мучительного кашля без мокроты) | Лекарства на основе декстрометорфана (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс). В настоящее время исследованиями установлено, что декстрометорфан безопасен в течение всей беременности. Но раньше считалось, что его нельзя использовать в первом триместре. Поэтому в некоторых инструкциях, в которые производители не внесли своевременно изменений, до сих пор указано, что препараты противопоказаны в первом триместре. Эта информация неверная, устаревшая, на самом деле декстрометорфан можно принимать и в первом триместре, то есть и на 12-й неделе. |
| Препараты от насморка и заложенности носа | Разрешены только препараты для местного применения (капли в нос или спреи) на основе псевдоэфедрина, фенилэфрина (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолина и оксиметазолина (Для Нос, Галазолин и т.д.). |
| Антигистаминные препараты (от аллергии) | Только препараты, принадлежащие к III поколению антигистаминных средств (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эриус и др.). |
| Отхаркивающие средства (для выведения мокроты при влажном кашле) | Средства на основе гвайфенезина или бромгексина (Бронхикум, Бронхипрет, Гербион, Геделикс и др.). |
| Препараты для купирования головной боли | Препараты на основе дротаверина (Но-Шпа, Дротаверин и др.), папаверин или сульфат магния (магнезия). |
| Противорвотные средства | Препараты Дроперидол, Церукал, Торекан. |
| Антациды (средства для купирования изжоги) | Средства на основе алюминия и магния гидроксида (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). |
| Противогрибковые препараты (средства для лечения кандидоза) | Исключительно местные формы лекарственных препаратов – свечи, крема, таблетки для введения во влагалище (Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол). |
| Противогеморройные средства | Исключительно формы для местного применения – свечи, крема, таблетки для введения в прямую кишку (Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксевазин, Эскузан). |
| Препараты от запора | Препараты на основе лактулозы (Дюфалак, Порталак, Нормазе и др.). |
| Противодиарейные средства (лекарства от поноса) | Пробиотики (Линекс) или сорбенты (Смекта). |
| Антибиотики | Только группы пенициллина (Амоксициллин, Амоксиклав) и цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин. |
