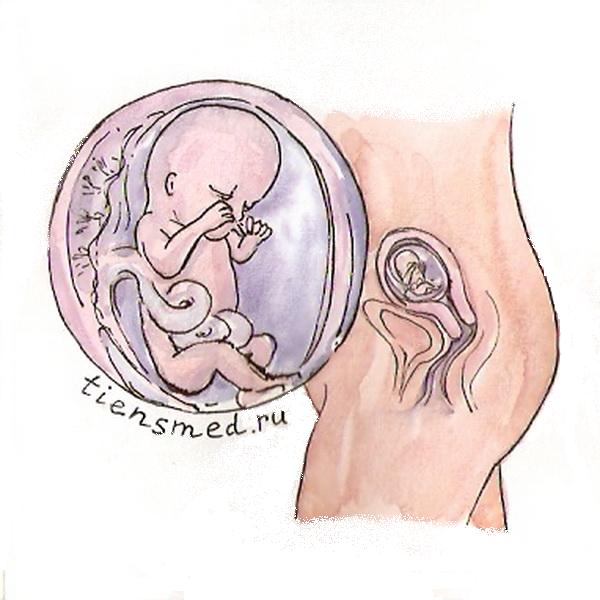
- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение и менструация
- Матка и живот
- Боли в животе и других частях тела
- Секс
- 13 неделя: секс на ранних сроках беременности, рекомендации гинеколога и психолога – видео
- Вес
- Питание и алкоголь
- Простуда
- Разрешенные лекарства
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
 Начиная с двенадцатой недели срок беременности считается исключительно акушерским методом, то есть от даты последней менструации. Это обусловлено тем, что эмбриональный срок больше не нужен, поскольку, во-первых, срок беременности с помощью УЗИ-исследования уже уточнен, а во-вторых, все показатели нормального развития плода разработаны для акушерского срока, с которым и будет сравниваться фактическое состояние ребенка. А даже если срок беременности по УЗИ не уточнен, то после двенадцатой недели этого не делают, поскольку размеры и вес плода могут существенно варьировать у разных женщин в зависимости от генетически обусловленной конституции будущего ребенка и питания матери. Поэтому у разных женщин размер и вес плода на одном и том же сроке беременности после двенадцатой недели может существенно различаться. Таким образом, эти параметры нельзя использовать для уточнения срока гестации.
Начиная с двенадцатой недели срок беременности считается исключительно акушерским методом, то есть от даты последней менструации. Это обусловлено тем, что эмбриональный срок больше не нужен, поскольку, во-первых, срок беременности с помощью УЗИ-исследования уже уточнен, а во-вторых, все показатели нормального развития плода разработаны для акушерского срока, с которым и будет сравниваться фактическое состояние ребенка. А даже если срок беременности по УЗИ не уточнен, то после двенадцатой недели этого не делают, поскольку размеры и вес плода могут существенно варьировать у разных женщин в зависимости от генетически обусловленной конституции будущего ребенка и питания матери. Поэтому у разных женщин размер и вес плода на одном и том же сроке беременности после двенадцатой недели может существенно различаться. Таким образом, эти параметры нельзя использовать для уточнения срока гестации.Уточнение срока беременности будет проводиться в будущем еще один раз по дате первого шевеления плода. Женщины, которые вынашивают ребенка впервые (имеется в виду первая не прервавшаяся до 12-ти недель беременность), ощущают шевеления в конце двадцатой недели. Женщины, вынашивающие второго и последующих детей (третьего, четвертого и т.д.), ощущают первые шевеления плода в конце восемнадцатой недели. Соответственно, день, в который женщина, беременная впервые, чувствует первые шевеления плода, считается последним днем двадцатой недели гестации. А если женщина вынашивает второго или более ребенка, то день, в который происходит первое шевеление плода, считается последним днем восемнадцатой недели гестации.
Необходимо понимать, что при определении срока гестации по шевелениям плода под первой беременностью подразумевается именно первый раз, когда женщина вынашивает ребенка дольше 20-ти недель. Если у женщины в прошлом были беременности, которые закончились абортом, выкидышем или замершей беременностью на сроке менее 20 недель, то последующая беременность, вынашиваемая до родов, считается первой для определения срока гестации по шевелениям плода. Соответственно, второй, третьей и последующими для определения срока гестации по шевелениям плода считается беременность, наступившая после того, как у женщины были минимум одни роды (даже преждевременные).
Плод
В начале тринадцатой недели плод весит 15 – 25 г, а его длина от темени до копчика составляет 7 – 8,2 см. К концу тринадцатой недели масса плода в среднем уже равна 31 плюс-минус 1,5 г, а длина доходит до 10 плюс-минус 0,5 см.
Внутри амниона (плодного пузыря) находится примерно 50 мл амниотической жидкости, в которой плод свободно двигается, переворачивается и т.д. Плацента полностью сформирована, и именно через ее сосуды ребенок получает из крови матери кислород и питательные вещества, а также удаляет продукты собственного обмена веществ. Кроме того, плацента продуцирует гормоны и биологически активные вещества (прогестерон, эстроген и т.д.), которые необходимы для поддержания нормального течения беременности и подготовки организма женщины к родам и последующему грудному вскармливанию.
С тринадцатой недели начинается активный рост туловища ребенка, вследствие чего голова будет занимать все меньший процент по отношению к общему объему тела. Голова уже полностью отделена от туловища благодаря выраженной шее.
Поджелудочная и щитовидная железа, а также желчный пузырь уже полностью сформированы и выполняют свои функции, то есть вырабатывается инсулин (поджелудочная железа), тиреоидные гормоны (щитовидная железа), накапливается желчь (в желчном пузыре). Костный мозг продуцирует лейкоциты (белый кровяные клетки), которые обеспечивают защиту организма ребенка от различных патогенных микроорганизмов и вызываемых ими инфекционных заболеваний.
Веки еще полностью закрыты, они защищают активно развивающиеся глаза. В глотке заканчивают развиваться голосовые связки, формируя будущий голосовой аппарат, а в тканях челюстей появляются зачатки всех молочных зубов (20 штук). Вследствие формирования голосовых связок плод с тринадцатой недели начинает издавать различные звуки, тренируя себя к будущему освоению речи.
У мальчиков на тринадцатой неделе начинается формирование предстательной железы, а у девочек в яичниках образуются половые клетки (оогонии) – предшественницы яйцеклеток. В течение дальнейшего срока беременности оогонии разовьются в яйцеклетки, с которыми девочка и родится. Пул яйцеклеток, оказавшихся в яичниках при рождении девочки, останется у нее на всю жизнь, так как женские половые клетки образуются еще в утробе матери, и их запас в течение жизни не пополняется. Поэтому, фактически, фертильность будущей женщины определяется еще в период ее внутриутробного развития, когда происходит закладка оогоний. Таким образом, репродуктивное здоровье девочки и ее способность рожать детей во взрослом возрасте зависит от того, какого качества окажутся заложенные в период ее внутриутробного развития яйцеклетки. Также продолжается развитие наружных половых органов: у девочек половой бугорок загибается книзу, формируя клитор, а у мальчиков – удлиняется, образуя пенис.
Продолжается развитие мышц и костей плода, которые увеличиваются в размерах и приобретают необходимые им свойства и функции. Например, часть костей становится твердой, а другая часть еще представляет собой мягкие хрящи. Также совершенствуется пищеварительная система плода, в его кишечнике формируются ворсинки, благодаря которым происходит процесс пристеночного переваривания пищи и продвижения пищевого комка.
Движения перестают быть хаотическими, они становятся упорядоченными, малыш уже научился управлять своими мышцами. Он уже может помещать пальцы в рот, но еще не способен их посасывать, так как сосательная мускулатура еще не развилась.
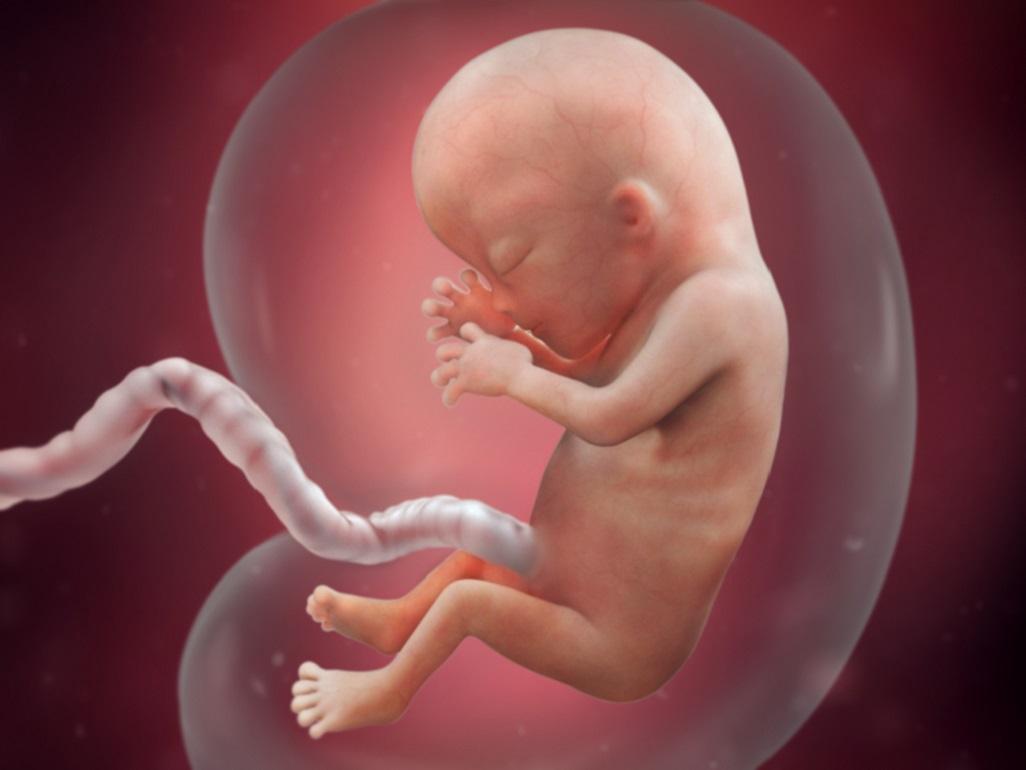
На тринадцатой неделе начинается развитие эмоциональной сферы плода – он активно прислушивается, реагирует на поступающие извне сигналы (звуки, тишину, свет, тепло, холод, прикосновения к животу матери и т.д.) и учится их различать. Кроме того, плод активно разрабатывает мимические мышцы – строит гримасы, зевает, улыбается. Поэтому с тринадцатой недели рекомендуется начать общение с плодом – разговаривать с ним, прикасаться к животу, включать приятную и спокойную музыку, гулять на природе.
УЗИ и анализы
 На тринадцатой неделе беременности в обязательном порядке проводится только скрининговое УЗИ, если оно не было произведено ранее, на 11 – 12 неделях. Если же к тринадцатой неделе скрининговое УЗИ уже сделано, то необходимости в ультразвуковом исследовании на данном сроке беременности нет. Если скрининговое УЗИ пройдено, то на тринадцатой неделе УЗИ назначается и проводится только при появлении осложнений беременности.
На тринадцатой неделе беременности в обязательном порядке проводится только скрининговое УЗИ, если оно не было произведено ранее, на 11 – 12 неделях. Если же к тринадцатой неделе скрининговое УЗИ уже сделано, то необходимости в ультразвуковом исследовании на данном сроке беременности нет. Если скрининговое УЗИ пройдено, то на тринадцатой неделе УЗИ назначается и проводится только при появлении осложнений беременности.Если женщина еще не прошла скрининговое УЗИ, то нужно обязательно это сделать в течение 13-й недели беременности, так как сроки для его проведения определены с 10 по 14-ю недели гестации. Однако наилучшим периодом для производства данного обследования считается срок 12 – 13 недель. Поэтому на тринадцатой неделе настоятельно рекомендуется пройти скрининговое УЗИ, если это не было сделано раньше.
УЗИ в сроке 10 – 14 недель является скрининговым и обязательным для проведения, поскольку позволяет выявить пороки развития и генетические дефекты плода (например, синдром Дауна, синдром Эдвардса, незаращение нервной трубки и др.). Различные нарушения развития плода хорошо выявляются именно в сроках 10 – 14 недель, поэтому скрининговое УЗИ для их обнаружения производят в этот период беременности. Результат скринингового УЗИ записывается, как правило, в форме таблицы, в которой отражены различные параметры, значение которых оценивается в соответствии с нормой, и на основании этого делается вывод, нормально ли развивается плод. Кроме того, в ходе скринингового УЗИ уточняется срок беременности, выявляется количество плодов в матке (один или больше), сердцебиение плода, место прикрепления плаценты, кровоток в сосудах плаценты и матки, а также состояние и тонус матки.
Если в ходе скринингового УЗИ выявляются какие-либо дефекты развития плода, то женщине и членам ее семьи предстоит принять сложное и важное решение – оставить беременность или прервать ее.
Помимо УЗИ, для выявления возможных пороков развития плода проводится также биохимический скрининг на сроке 11 – 16 недель. Если женщина еще не успела сдать анализы биохимического скрининга, то на тринадцатой неделе рекомендуется это сделать. Но, в принципе, анализы биохимического скрининга можно сдать и позже, вплоть до 16-й недели.
Тесты биохимического скрининга представляют собой анализы крови на содержание ХГЧ и РАРР-А, и применяются для оценки того, соответствует ли норме развитие плода и имеются ли у него какие-либо генетические дефекты. Если уровень определяемых в ходе скрининговых тестов веществ (ХГЧ и РАРР-А) оказывается не в пределах нормы, то это является признаком высокого риска генетических дефектов или пороков развития у плода. А если уровень ХГЧ и РАРР-А в норме, то это свидетельствует, что плод развивается нормально и у него отсутствуют генетические аномалии.
Однако уровень ХГЧ и РАРР-А, не соответствующий норме, не является 100%-м признаком пороков развития у плода, так как эти тесты являются неточными, а ориентировочными и довольно приблизительными. Такие тесты позволяют только выявить группу женщин, у которых, возможно, имеются пороки развития плода. Поэтому ненормальный результат тестов биохимического скрининга не нужно рассматривать, как однозначное свидетельство того, что у ребенка имеются отклонения в развитии. При ненормальных уровнях ХГЧ и РАРР-А, чтобы узнать, действительно ли у плода имеются какие-либо отклонения в развитии, необходимо пройти генетическое исследование. Для его производства берут ворсины хориона, содержащие генетический материал плода, и проводят картирование хромосом. На основании полученной хромосомной карты врач-генетик уже со 100%-й точностью может сказать, имеются ли у плода генетические дефекты.
Ультразвуковой и генетический скрининг наиболее информативны в сроках 12 – 13 недель гестации, поэтому их рекомендуется производить именно в эти недели беременности.
Если у женщины отрицательный резус-фактор крови, то на тринадцатой неделе ей необходимо сдать анализ на наличие антител к резус-фактору или белкам системы АВ0 (если она это не сделала на 11 - 12-й неделе). Этот анализ используется для выявления резус-конфликта между ребенком и матерью, который, при отсутствии лечения, приводит к тяжелым последствиям – гемолитической болезни новорожденных или внутриутробной смерти плода. Выявление антител к резус-фактору или белкам системы АВ0 позволяет на ранних стадиях выявить резус-конфликт и начать лечение, которое предотвращает гемолитическую болезнь новорожденных и внутриутробную гибель плода.
Поскольку резус-конфликт может развиваться только у женщин с отрицательным резус-фактором крови, то и тест на наличие антител сдают только они. Женщины с положительным резус-фактором крови не имеют риска развития резус-конфликта, поэтому данный анализ не сдают. Анализ на антитела к резус-фактору и белкам группы АВ0 обычно сдается 1 – 2 раза в месяц, вплоть до родов, начиная с 12 – 13-й недели.
 Если к тринадцатой неделе женщина еще не встала на учет в консультацию, то это нужно сделать в кратчайшие сроки. При постановке на учет на любом сроке беременности в обязательном порядке сдаются следующие анализы, перечень которых утвержден Министерством здравоохранения:
Если к тринадцатой неделе женщина еще не встала на учет в консультацию, то это нужно сделать в кратчайшие сроки. При постановке на учет на любом сроке беременности в обязательном порядке сдаются следующие анализы, перечень которых утвержден Министерством здравоохранения:- Общий анализ мочи (при наличии хронических заболеваний почек или мочевого пузыря – дополнительно моча по Нечипоренко);
- Общий анализ крови;
- Кал на яйца глист;
- Биохимический анализ крови (уровень сахара в крови, общий белок, белковые фракции, билирубин, мочевина, креатинин, холестерин, триглицериды, АсАТ, АлАТ, щелочная фосфатаза);
- Кровь на группу и резус-фактор;
- Коагулограмма (тромбоциты, АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Бактериальный посев мочи;
- Гинекологический мазок и бакпосев отделяемого влагалища;
- Мазок на цитологию (по Папаниколау);
- Исследование на половые инфекции (проводится до 16-ти недель беременности);
- Анализы на опасные инфекции (ВИЧ, сифилис, гепатиты);
- Анализ генотипа у врача-генетика (для женщин старше 35 лет).
Вышеприведенные анализы нужно обязательно сдать до родов, так как при их отсутствии женщине придется рожать, как необследованной, в обсервационном отделении. Данное отделение специально выделено для необследованных рожениц, поэтому соседи по палате в нем могут оказаться не самыми приятными (наркоманки, алкоголички и т.д.).
Посещение врача акушера-гинеколога
 Если до начала тринадцатой недели женщина еще не встала на учет по беременности в женскую консультацию, то это необходимо сделать безотлагательно.
Если до начала тринадцатой недели женщина еще не встала на учет по беременности в женскую консультацию, то это необходимо сделать безотлагательно.Но в большинстве случаев к тринадцатой неделе женщина уже встала на учет в женской консультации. А поскольку вплоть до 28-й недели при отсутствии осложнений визиты в женскую консультацию осуществляются ежемесячно, то как раз примерно на 12 – 13-ю неделю приходится вторая плановая явка к гинекологу при условии, что женщина встала на учет на 7 – 9 неделе гестации. Поэтому большинство беременных женщин на тринадцатой неделе должны второй раз посетить врача-гинеколога женской консультации, который ведет беременность.
На вторую явку к врачу необходимо обязательно взять с собой обменную карту, результаты скринингового УЗИ и тестов биохимического скрининга, чтобы гинеколог смог сделать итоговое заключение о том, нормально ли развивается плод, и затем занести все сведения о течении беременности в медицинский документ. А при наличии подозрений на отклонения в развитии назначить дополнительное генетическое исследование или, в случае несомненных хромосомных аномалий у ребенка, предложить прервать беременность. Результаты ультразвукового и биохимического скрининга вносятся в медицинскую документацию, хранящуюся в консультации, а в экземпляр документов, находящийся на руках у женщины, их обычно переписывают или вклеивают копию.
Также для второго визита к гинекологу необходимо взять с собой заключения врачей других специальностей о состоянии здоровья – терапевта, стоматолога, офтальмолога, ЛОРа, эндокринолога, запись ЭКГ. Все эти данные также заносятся в обменную карту. Если у женщины имеется какая-либо патология, которую лечит врач другой специальности, то он также назначает ей плановые явки в необходимом режиме, а гинеколог при ведении беременности учитывает это заболевание.
Кроме того, накануне второго визита к гинекологу настоятельно рекомендуется сдать общий анализ мочи и крови, а в день приема забрать их из лаборатории и показать врачу. На основании этих простых анализов врач сможет оценить общее состояние женщины и, при необходимости, назначить лечение или дополнительное обследование. Вообще, анализы крови и мочи по протоколу ведения беременности, утвержденному Министерством здравоохранения, не нужно сдавать при каждом посещении консультации, но на практике врачи предпочитают назначать данные простые тесты, дающие ценную информацию о состоянии здоровья женщины. Ведь снижение уровня гемоглобина, легко выявляемое по общему анализу крови, позволит начать лечение анемии на легкой стадии, и не довести ее до тяжелого течения. А наличие белка в моче позволит заподозрить высокий риск преэклампсии – грозного осложнения беременности, при развитии которого могут погибнуть и женщина, и плод. Соответственно, при наличии белка в моче врач сможет назначить лечение, профилактирующее развитие преэклампсии и, тем самым, снизить риск смертельно опасного осложнения. Кроме того, наличие бактерий в моче, не проявляющееся клиническими симптомами, позволит выявить и пролечить пиелонефрит или иные заболевания мочевыделительной системы.
Например, при анемии врач назначит препараты железа, а при высоком риске преэклампсии – прием кальция по 1 г в сутки и Аспирина по 75 – 125 мг в сутки для профилактики и снижения риска данного тяжелого осложнения беременности.
Помимо этого, в течение второго посещения консультации врач проводит общий осмотр женщины (грудь на предмет наличия уплотнений, кожный покров на наличие высыпаний, ноги на наличие варикозно расширенных вен и т.д.), измеряет артериальное давление на двух руках, рост, вес, высчитывает прибавку массы тела. Все данные о состоянии женщины заносятся в обменную карту. При выявлении каких-либо заболеваний или отклонений от нормы врач назначает необходимое лечение или направляет на обследование.
Если у женщины отрицательный резус-фактор крови, то гинеколог во время второго визита в консультацию направляет ее на анализ на наличие антител к резус-фактору и белкам системы АВ0 с целью выявления резус-конфликта. Результат этого анализа придет из лаборатории к гинекологу, который вклеит его в медицинскую карту беременной. Если тест на наличие антител к резус-фактору будет отрицательным, то женщину не будут беспокоить до следующего планового визита в консультацию. Если же тест на антитела окажется положительным, то после получения такого результата анализа врач вызовет женщину на внеплановую явку в консультацию для назначения необходимого лечения.
Если женщину не беспокоят какие-либо дискомфортные ощущения в половых органах, то гинекологический осмотр в тринадцать недель не проводится, и мазок не забирается, так как это не нужно. Однако при наличии жалоб на дискомфорт в области половых органов врач проводит осмотр и берет мазок.
На финальном этапе визита в консультацию врач порекомендует начать подготовку к родам, которая заключается в посещении курсов психофизиопрофилактики и занятий лечебной физкультурой. Кроме того, врач может порекомендовать вести достаточно активную жизнь и тренировать выносливость, которая понадобится в родах, а не лежать все свободное время. Для тренировок не нужно выбирать активные виды спорта – они могут спровоцировать усиление тонуса матки. Лучше остановиться на спокойных видах физических нагрузок, таких, как прогулки, аквааэробика, йога и т.д.
Далее врач назначит следующую дату посещения женской консультации. Если у женщины нет осложнений беременности, то третий визит состоится через месяц, и придется примерно на 17 – 18 неделю. Если же в ходе второго посещения были выявлены какие-либо заболевания или осложнения беременности, то врач назначит дату следующего визита раньше.
В целом необходимо знать, что при нормальном течении беременности до 28 недели консультацию нужно посещать один раз в месяц, далее с 28 по 37 недели – раз в две недели, а с 37 недели и до родов – каждую неделю. Однако если появляются какие-либо жалобы или осложнения беременности, то в консультацию придется ходить чаще, и в таких случаях кратность визитов будет определяться состоянием женщины.
Ощущения, признаки беременности и изменения в состоянии организма
 К тринадцатой неделе, как правило, все неприятные явления токсикоза (тошнота, рвота, слюнотечение, головокружения) уже полностью исчезают, так как желтое тело в яичниках отмерло (редуцировалось), а функцию выработки гормонов беременности полностью взяла на себя плацента. А токсикоз обусловлен именно работой желтого тела. Поэтому, коль скоро оно редуцировалось, исчезли и явления токсикоза.
К тринадцатой неделе, как правило, все неприятные явления токсикоза (тошнота, рвота, слюнотечение, головокружения) уже полностью исчезают, так как желтое тело в яичниках отмерло (редуцировалось), а функцию выработки гормонов беременности полностью взяла на себя плацента. А токсикоз обусловлен именно работой желтого тела. Поэтому, коль скоро оно редуцировалось, исчезли и явления токсикоза.Кроме того, вследствие завершившейся перестройки гормонального фона на тринадцатой неделе беременности самочувствие женщины становится вполне нормальным. Ее уже не беспокоят перепады настроения, сонливость, раздражительность, усталость, плаксивость и т.д. В целом женщина уравновешена и спокойна, она не проявляет взрывной реакции на различные события и известия, ее не "кидает" из состояния подавленности в эйфорию и т.д. В целом, многие женщины на тринадцатой неделе ощущают буквально прилив сил и необычайную энергичность. Если такое состояние появляется и сочетается с желанием что-либо делать, то можно интенсивно работать, не забывая о периодическом отдыхе и недопустимости перетруждения.
Однако у некоторых женщин явления токсикоза и неустойчивость эмоциональной сферы сохраняются вплоть до шестнадцатой недели. Причем всегда токсикоз и эмоциональная неустойчивость беспокоят до шестнадцатой недели женщин, вынашивающих двойню, тройню или даже больше плодов. А вот женщин, беременных одним плодом, токсикоз и эмоциональная лабильность до шестнадцатой недели беспокоят довольно редко, так как обычно эти явления проходят к двенадцатой – тринадцатой неделе.
Кроме того, на тринадцатой неделе женщину уже обычно не беспокоит частое мочеиспускание, но зато появляется глубокое интенсивное дыхание, которое нужно для насыщения крови большим количеством кислорода, необходимым не только самой матери, но и плоду. Из-за высокой потребности в кислороде женщину могут мучить периодические приступы нехватки воздуха, которые купируются частым и глубоким вдыханием свежего воздуха.
 Грудь на тринадцатой неделе, как правило, уже не увеличивается в размерах, поскольку железы разрослись до необходимого объема, и теперь в них будут происходить структурные изменения, направленные на подготовку к выработке молока. Соответственно, вследствие остановки роста груди она перестает болеть, чесаться, нагрубать и т.д. Но, несмотря на исчезновение неприятных ощущений, обусловленных ростом груди, увеличившиеся молочные железы доставляют определенное беспокойство женщине из-за своей тяжести. Тяжелую грудь трудно носить, поэтому женщины часто сутулятся или наклоняются вперед.
Грудь на тринадцатой неделе, как правило, уже не увеличивается в размерах, поскольку железы разрослись до необходимого объема, и теперь в них будут происходить структурные изменения, направленные на подготовку к выработке молока. Соответственно, вследствие остановки роста груди она перестает болеть, чесаться, нагрубать и т.д. Но, несмотря на исчезновение неприятных ощущений, обусловленных ростом груди, увеличившиеся молочные железы доставляют определенное беспокойство женщине из-за своей тяжести. Тяжелую грудь трудно носить, поэтому женщины часто сутулятся или наклоняются вперед.Матка на тринадцатой неделе уже выступает в брюшную полость, так как в малом тазу ей уже не хватает места, вследствие чего живот заметно округляется, а талия сглаживается (исчезает). С этого момента обычная одежда, как правило, становится тесной и малой. Нужно начинать носить специальные свободные костюмы для беременных женщин. Также очень важно подобрать удобный бюстгальтер на толстых лямках, который будет поддерживать увеличивающуюся и тяжелеющую грудь. Вес в дальнейшем будет неуклонно увеличиваться примерно на 250 – 500 г в неделю, что является нормой.
Объем крови к тринадцатой неделе уже увеличился, поэтому произошло снижение уровня гемоглобина на несколько единиц. Однако снижение гемоглобина на несколько единиц не является анемией – его количество осталось прежним, но объем жидкости, в которой он находится, увеличился, то есть попросту произошло разведение. Поэтому нормы гемоглобина у беременных женщин ниже, чем у небеременных, а анемия диагностируется только при уровне гемоглобина ниже 100.
На кожном покрове бедер и живота может появиться зуд, который отражает процесс растягивания кожи. Также может усилиться половое влечение, противиться которому не нужно, если нет угрозы выкидыша.
На тринадцатой неделе беременности температура тела обычно нормальная, но иногда может быть и субфебрильной (не более 37,2oС). Если субфебрильная температура не сочетается с иными признаками простудного заболевания (насморк, кашель и др.) или инфекционно-воспалительного процесса (СОЭ более 25 и количество лейкоцитов в крови более 12 Г/л), то она является вариантом нормы. Если же повышенная температура тела сочетается с признаками ОРВИ или инфекционно-воспалительного процесса, то это ненормально, и нужно выявить заболевание, спровоцировавшее лихорадку, и начать лечение.
С тринадцатой недели актуализируются проблемы запоров, растяжек и отеков. Запоры будут часто беспокоить женщину, так как растущая матка сдавливает кишечник и замедляет продвижение его содержимого. Отеки могут возникать из-за большого объема плазмы крови. Если они не сочетаются с белком в моче, то, как правило, неопасны. Растяжки (стрии) могут появляться из-за быстрого увеличения размеров живота и бедер, вследствие чего кожа как бы лопается, разрывается, образуя сначала красный, а затем белый рубец.
Для профилактики запоров и отеков необходимо стараться правильно питаться, не кушать много соленой и острой пищи, а также двигаться (гулять на свежем воздухе, заниматься плаванием, делать гимнастику для беременных и т.д.). А для профилактики растяжек рекомендуется смазывать кожу живота и бедер специальными косметическими средствами или обычными растительными маслами (оливковым, подсолнечным и др.), которые повысят эластичность кожных структур и позволят им растягиваться без разрывов и формирования стрий.
Выделения
 На тринадцатой неделе характер выделений, как правило, изменяется. Они приобретают несколько иной вид по сравнению с тем, который был в течение предшествовавших 12-ти недель беременности. Изменения характера выделений обусловлены тем, что наибольшее влияние на организм женщины начинают оказывать гормоны плаценты, а не желтого тела, как это было в течение первых 12-ти недель.
На тринадцатой неделе характер выделений, как правило, изменяется. Они приобретают несколько иной вид по сравнению с тем, который был в течение предшествовавших 12-ти недель беременности. Изменения характера выделений обусловлены тем, что наибольшее влияние на организм женщины начинают оказывать гормоны плаценты, а не желтого тела, как это было в течение первых 12-ти недель.Итак, выделения на тринадцатой неделе могут быть жидковатыми и обильными, окрашенными в белесоватый цвет или вовсе прозрачными. Исчезает сметанообразная консистенция выделений, которые становятся больше похожими на полупрозрачное молоко. Запах может быть слегка кисловатым или отсутствовать. В норме выделения не должны доставлять женщине какого-либо дискомфорта, поэтому появление любых неприятных ощущений в области половых органов (зуд, жжение, краснота, отечность, боль и т.д.) следует расценивать, как симптом патологического состояния, который требует срочного обращения к врачу.
Ненормальными считаются выделения, окрашенные в желтый, зеленый или серый цвета, содержащие хлопья, пузырьки, мелкие частички, похожие на зерна творога, а также примесь слизи, гноя или крови. Подобные выделения, как правило, являются симптомом инфекционно-воспалительных заболеваний половых органов. Поэтому при появлении описанных выделений следует обратиться к врачу для обследования и последующего лечения.
Кроме того, патологическими также являются коричневые или кровянистые выделения, так как наиболее часто они являются симптомом угрозы выкидыша. Если же подобные выделения сочетаются с сильными схваткообразными болями в животе или пояснице, то это указывает на высокий риск выкидыша или на отслойку плаценты. Поэтому при появлении кровянистых или коричневый выделений, сочетающихся с болями в животе или пояснице, необходимо вызывать "Скорую помощь" и госпитализироваться в стационар.
При наличии только коричневых или кровянистых выделений в небольшом количестве без болей в животе или пояснице можно не госпитализироваться в стационар в срочном порядке, так как они могут быть обусловлены эрозией шейки матки, травматизацией тканей влагалища при половом акте или в ходе гинекологического обследования. Однако появление таких выделений также требует обращения к врачу для выявления их причины и назначения необходимого лечения. Но это можно сделать в плановом порядке, записавшись на внеочередной прием в консультацию.
Подробнее о выделениях из влагалища
Кровотечение и менструация
У некоторых женщин в течение первых месяцев беременности бывают менструации, вследствие чего они могут узнавать о своем положении позднее других дам. Такой феномен называется омовением плода или "цветущей беременностью", и считается вариантом нормы. Поэтому если у женщины были менструации на пятой и девятой неделях беременности, то кровянистые выделения из влагалища на тринадцатой неделе, скорее всего, также являются месячными, и в этом случае не представляют опасности и повода для беспокойства.
В свою очередь, у женщин, у которых менструации прекратились с наступлением беременности, кровянистые выделения из влагалища всегда являются патологическими. Причины кровянистых выделений могут быть различными, например, отслойка плаценты, гематома в матке или влагалище, эрозия шейки матки, опухоли половых органов (миома и др.), повышенная ломкость сосудов, удар в живот, инфекция (трихомониаз), повреждение и травматизация тканей при гинекологическом осмотре или половом акте. Безусловно, не все причины кровянистых выделений представляют опасность для матери и плода, поэтому при их появлении нужно не паниковать, а спокойно оценить ситуацию.
Опасными для матери и плода являются кровотечения, вызванные начавшейся отслойкой плаценты, выкидышем или ударом в живот, так как они могут привести к потере беременности или смерти женщины. Такие кровотечения, опасные для матери и плода, практически всегда сопровождаются сильными болями в животе и/или пояснице, поэтому при появлении подобной симптоматики нужно вызывать "Скорую помощь" и госпитализироваться в стационар.
Относительно неопасными для матери и плода являются кровотечения, обусловленные эрозией шейки матки, опухолями половых органов, инфекцией, гематомой или повышенной ломкостью сосудов, так как они не представляют немедленной угрозы для плода и женщины. Поэтому при их появлении следует в ближайшее время обратиться к врачу в консультацию для выяснения точной причины кровянистых выделений и проведения необходимого лечения, но вызывать "Скорую помощь" в таких случаях не нужно.
Матка и живот
 Матка на тринадцатой неделе становится мягче и эластичнее, так как ей придется растягиваться и увеличиваться в размерах довольно быстро, чтобы вместить растущий плод. Поэтому тонус ее снижается, а сокращения органа становятся неинтенсивными и непродолжительными по времени.
Матка на тринадцатой неделе становится мягче и эластичнее, так как ей придется растягиваться и увеличиваться в размерах довольно быстро, чтобы вместить растущий плод. Поэтому тонус ее снижается, а сокращения органа становятся неинтенсивными и непродолжительными по времени.Вследствие увеличения размеров матки она уже не помещается в малом тазу, и выходит в брюшную полость своей верхней частью, которая называется дном. На тринадцатой неделе дно матки уже можно прощупать руками через переднюю брюшную стенку – оно расположено примерно на 1,5 – 2 см выше верхнего края лобковой кости.
Условная горизонтальная линия на животе, на уровне которой определяется граница матки, называется высотой стояния дна матки. При этом за точку начала измерения высоты стояния дна матки берут верхний край лобковой кости. Таким образом, на тринадцатой неделе высота стояния дна матки, соответственно, равна 1,5 – 2 см. В некоторых источниках указывается, что высота стояния дна матки равна ее сроку в неделях, однако это не совсем верно. Ведь сроку в неделях равна общая длина матки, а не высота стояния ее дна, которая измеряется от верхнего края лобковой кости, а не от шейки. Поэтому указание на то, что высота стояния дна матки равна сроку беременности в неделях, некорректно и является смешением двух различных параметров – длины всей матки и высоты стояния ее дна.
Высоту стояния дна матки в консультации обычно измеряют, начиная с 16 – 20-й недели беременности, и заносят результаты в медицинскую документацию. На более ранних сроках беременности врач обычно просто прощупывает дно матки через переднюю брюшную стенку, но замеров не производит.
Живот на тринадцатой неделе приобретает округлую форму и выпирает с боков, за счет чего талия сглаживается и как бы исчезает. Внешне у некоторых женщин на тринадцатой неделе живот уже заметен, а у других – нет, и кажется, что они просто немного поправились. Но если женщина разденется, то опытный глаз сможет безошибочно понять, что она беременна, по слегка выпирающим бокам и характерному потемнению средней линии живота.
Боли в животе и других частях тела
 На тринадцатой неделе беременности женщина может ощущать легкие тянущие боли в нижней части и по бокам живота, которые являются нормальными, поскольку обусловлены ростом матки и растяжением удерживающих ее связок.
На тринадцатой неделе беременности женщина может ощущать легкие тянущие боли в нижней части и по бокам живота, которые являются нормальными, поскольку обусловлены ростом матки и растяжением удерживающих ее связок.Кроме того, в норме у женщины могут быть спастические боли в животе, обусловленные раздражением кишечника газами. Такие боли легко распознать, так как они всегда сочетаются с метеоризмом, вздутием живота или запором.
Некоторые женщины на тринадцатой неделе ощущают боли в пояснице, обусловленные смещением центра тяжести и отклонением спины назад. Также боли в пояснице могут быть связаны с размягчением связок и межпозвоночных дисков, что необходимо для увеличения подвижности крестца и поясницы для нормального течения родов в будущем.
Помимо нормальных, женщина может испытывать патологические боли в животе и пояснице. Патологические боли в пояснице обычно обусловлены инфекционно-воспалительным заболеванием мочевого пузыря или почек, но они, как правило, сочетаются с наличием лейкоцитов, эритроцитов или бактерий в моче.
Патологические боли в животе имеют тянуще-ноющий или острый, кинжальный характер, длятся более двух часов подряд, усиливаются со временем и могут сочетаться с повышением температуры тела, кровянистыми или коричневыми выделениями из влагалища. Подобные боли развиваются при угрозе выкидыша, остром аппендиците, поэтому при их появлении следует немедленно госпитализироваться в больницу.
Секс
 На тринадцатой неделе риск потери беременности снижается по сравнению с прошедшими двенадцатью неделями, общее самочувствие женщины существенно улучшается, а гормональный фон может усилить половое влечение и чувствительность наружных половых органов. Поэтому, если отсутствует угроза прерывания беременности, женщина может смело вступать в половые сношения на тринадцатой неделе, которые способны принести невероятно яркие чувственные переживания, степень интенсивности которых будет выше, по сравнению с существовавшими до беременности.
На тринадцатой неделе риск потери беременности снижается по сравнению с прошедшими двенадцатью неделями, общее самочувствие женщины существенно улучшается, а гормональный фон может усилить половое влечение и чувствительность наружных половых органов. Поэтому, если отсутствует угроза прерывания беременности, женщина может смело вступать в половые сношения на тринадцатой неделе, которые способны принести невероятно яркие чувственные переживания, степень интенсивности которых будет выше, по сравнению с существовавшими до беременности.Однако вступая в половые контакты, рекомендуется избегать грубого и жесткого секса, давления на живот, а также необычных позиций, требующих сильного физического напряжения. Лучше выбирать простые позиции, в которых будет удобно и женщине, и мужчине. Если в какой-то позиции женщина почувствует боль в половых органах, то следует изменить позу.
13 неделя: секс на ранних сроках беременности, рекомендации гинеколога и психолога – видео
Вес
 На тринадцатой неделе масса тела женщины увеличивается на 950 – 2300 г по сравнению с весом до беременности. Причем чем полнее женщина, тем меньше будет прибавка массы. Соответственно, чем меньший вес имела женщина до беременности, тем больше она наберет во время беременности. Однако необходимо знать, что прибавка в 2300 г считается максимально допустимой. Если женщина к тринадцати неделям набрала вес более чем 2300 г, то это является патологической прибавкой веса, которая требует коррекции.
На тринадцатой неделе масса тела женщины увеличивается на 950 – 2300 г по сравнению с весом до беременности. Причем чем полнее женщина, тем меньше будет прибавка массы. Соответственно, чем меньший вес имела женщина до беременности, тем больше она наберет во время беременности. Однако необходимо знать, что прибавка в 2300 г считается максимально допустимой. Если женщина к тринадцати неделям набрала вес более чем 2300 г, то это является патологической прибавкой веса, которая требует коррекции.Начиная с 13-14-й недели вес тела будет увеличиваться более быстрыми темпами, по сравнению с предыдущими 12-ю неделями. В среднем женщина будет набирать по 200 – 300 г в неделю вплоть до 30-й недели, что следует помнить и учитывать, чтобы не пугаться неизбежного увеличения веса. Также следует учитывать, что масса тела увеличивается не за счет жировых отложений, а за счет роста плода, матки, увеличения объема крови и расширения легких.
Питание и алкоголь
 В течение всей беременности женщина должна питаться полноценно и разнообразно, чтобы плод получал все необходимые для роста и развития вещества, микроэлементы и витамины. В меню необходимо обязательно включать рыбу, мясо, морепродукты, каши из цельного зерна, хлеб из муки грубого помола, свежие овощи, фрукты, ягоды и зелень. Блюда лучше всего готовить на пару, отваривать, тушить или запекать, а принимать пищу оптимально по 5 – 6 раз в день небольшими порциями, поскольку это обеспечит равномерное наполнение кишки на всем ее протяжении, предотвратит запоры, изжогу, отрыжку и чувство тяжести в желудке.
В течение всей беременности женщина должна питаться полноценно и разнообразно, чтобы плод получал все необходимые для роста и развития вещества, микроэлементы и витамины. В меню необходимо обязательно включать рыбу, мясо, морепродукты, каши из цельного зерна, хлеб из муки грубого помола, свежие овощи, фрукты, ягоды и зелень. Блюда лучше всего готовить на пару, отваривать, тушить или запекать, а принимать пищу оптимально по 5 – 6 раз в день небольшими порциями, поскольку это обеспечит равномерное наполнение кишки на всем ее протяжении, предотвратит запоры, изжогу, отрыжку и чувство тяжести в желудке.Довольно часто женщин во время беременности беспокоит вздутие живота, обусловленное скопление газов в кишечнике, которые плохо продвигаются к выходу. При наличии такой проблемы нужно отследить, после употребления каких продуктов появляется вздутие живота, и исключить их из рациона, чтобы устранить дискомфортные ощущения.
Рекомендуется отказаться от любых острых, пряных, резких, кислых, жареных, копченых, соленых и консервированных продуктов, так как они могут сильно раздражать желудок и кишечник, вызывая изжогу и вздутие живота. Также лучше отказаться от различных блюд фаст-фуда и возбуждающих напитков, таких, как кофе, крепкий чай, газированная вода и т.д.
Пить на тринадцатой неделе можно столько, сколько хочется, но для питья оптимально выбирать различные полезные и содержащие витамины напитки, например, компоты, морсы, соки, чистая вода.
Поскольку на тринадцатой неделе еще продолжается развитие и закладка некоторых органов плода или их частей, настоятельно рекомендуется полностью исключить употребление алкогольных напитков, так как этиловый спирт негативно влияет на плод и может спровоцировать нарушения его роста.
Подробнее о питании
Простуда
 При развитии простудного заболевания, ОРВИ или гриппа на тринадцатой неделе беременности необходимо проводить лечение, используя для этого минимум медикаментозных средств и максимум традиционных народных методов. Так, необходимо полоскать горло отваром ромашки, содовым или солевым раствором, промывать нос солевым раствором, пить много теплой жидкости (некрепкий чай, компот, морс и т.д.). Медикаменты необходимо применять только для снижения температуры тела, если она достигает значений 38,5oС или выше более двух суток подряд. В этом случае сначала следует принять препараты парацетамола, а в случае отсутствия эффекта – Аспирин или Ибупрофен. Если же температура держится на отметках менее 38,5oС, то принимать жаропонижающие препараты не нужно.
При развитии простудного заболевания, ОРВИ или гриппа на тринадцатой неделе беременности необходимо проводить лечение, используя для этого минимум медикаментозных средств и максимум традиционных народных методов. Так, необходимо полоскать горло отваром ромашки, содовым или солевым раствором, промывать нос солевым раствором, пить много теплой жидкости (некрепкий чай, компот, морс и т.д.). Медикаменты необходимо применять только для снижения температуры тела, если она достигает значений 38,5oС или выше более двух суток подряд. В этом случае сначала следует принять препараты парацетамола, а в случае отсутствия эффекта – Аспирин или Ибупрофен. Если же температура держится на отметках менее 38,5oС, то принимать жаропонижающие препараты не нужно.Также придется принимать лекарства, если состояние начинает ухудшаться, а не улучшаться. Но в этом случае следует обратиться к врачу, чтобы он выписал необходимые безопасные препараты.
Подробнее о простуде
Разрешенные лекарства
 Тринадцатая неделя относится к последней неделе первого триместра беременности, поэтому в этот период можно принимать только лекарственные препараты, относящиеся к группе А по классификации американской FDA. Чтобы понять, относится ли тот или иной препарат к группе А, необходимо прочесть раздел о применении средства при беременности в официальной инструкции. Также можно найти характеристики активного вещества препарата и его отношение к группе А на сайте FDA.
Тринадцатая неделя относится к последней неделе первого триместра беременности, поэтому в этот период можно принимать только лекарственные препараты, относящиеся к группе А по классификации американской FDA. Чтобы понять, относится ли тот или иной препарат к группе А, необходимо прочесть раздел о применении средства при беременности в официальной инструкции. Также можно найти характеристики активного вещества препарата и его отношение к группе А на сайте FDA.Однако не всегда можно быстро установить, разрешен ли тот или иной препарат к применению в течение первого триместра, поэтому ниже в таблице мы приводим перечень лекарств из наиболее часто применяемых групп, которые безопасны на тринадцатой неделе беременности.
| Группа препаратов | Какие лекарства можно принимать на тринадцатой неделе беременности |
| Жаропонижающие препараты (для снижения повышенной температуры тела) | Можно принимать лекарства, содержащие в качестве активных компонентов парацетамол (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.), ибупрофен (Бонифен, Бруфен, Ибупром, Ибусан, Ипрен, Нурофен и др.) или ацетилсалициловую кислоту (Аспирин, Ацетилсалициловая кислота и т.д.). Наиболее безопасными и, соответственно, предпочтительными являются препараты с парацетамолом, поэтому их нужно использовать в первую очередь. И только при неэффективности парацетамола нужно использовать препараты ацетилсалициловой кислоты. А средства с ибупрофеном применяются в качестве резервных, когда и парацетамол, и ацетилсалициловая кислота оказались неэффективными. |
| Противокашлевые средства (для купирования сухого мучительного кашля без отхождения мокроты) | Можно использовать лекарства, содержащие в качестве активного вещества декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс). Во многих инструкциях к препаратам с декстрометорфаном можно прочесть, что лекарство запрещено к применению в первом триместре беременности. Однако это устаревшая информация, так как в ходе последних исследований было установлено, что декстрометорфан безопасен в течение всей беременности. Таким образом, препараты, содержащие данное вещество в качестве активного компонента, могут применяться и в первом триместре, то есть и на тринадцатой неделе. А в инструкции просто не внесли своевременно необходимые изменения. |
| Препараты от насморка и заложенности носа | Можно использовать только местные формы препаратов (капли в нос и спреи), содержащие в качестве активных компонентов псевдоэфедрин, фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолин или оксиметазолин (Для Нос, Галазолин и т.д.). При этом следует учитывать, что препараты с псевдоэфедрином и фенилэфрином безопаснее средств с ксилометазолином и оксиметазолином. |
| Антигистаминные препараты (противоаллергические) | Можно использовать только медикаменты, относящиеся к третьему поколению антигистаминных средств (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эриус и др.). |
| Отхаркивающие средства (для удаления мокроты) | Разрешено применять средства на основе гвайфенезина или бромгексина (Бронхикум, Бронхипрет, Гербион, Геделикс и др.). Рекомендуется воздерживаться от использования отхаркивающих средств на основе лекарственных растений, так как многие из них усиливают сократительную активность матки и могут спровоцировать выкидыш. |
| Препараты для купирования головной боли | Можно использовать любые формы препаратов на основе дротаверина (Но-Шпа, Дротаверин и др.), а также папаверин или сульфат магния (магнезия). |
| Противорвотные препараты | Дроперидол, Церукал, Торекан |
| Антациды (средства для устранения изжоги) | Можно принимать препараты, содержащие магния и алюминия гидроксид (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). По мнению беременных женщин наиболее эффективным антацидом является Фосфалюгель. |
| Противогрибковые препараты (средства для лечения "молочницы") | Допускается использовать только формы для местного применения (свечи, кремы, таблетки для введения во влагалище) препаратов Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол. Нельзя применять противогрибковые препараты в таблетках, капсулах или инъекциях. |
| Противогеморройные средства | Допускается использовать только формы для местного применения (свечи, кремы, таблетки для введения в прямую кишку) препаратов Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксерутин, Эскузан. |
| Препараты от запора | Можно в течение длительного времени принимать любые препараты на основе лактулозы (Дюфалак, Порталак, Нормазе и др.). |
| Противодиарейные средства (лекарства от поноса) | Допустим только примем пробиотиков (Линекс) или сорбентов (Смекта). |
| Антибиотики | Для лечения инфекционно-воспалительных заболеваний любой локализации используют одни и те же антибиотики групп пенициллина (Амоксициллин, Амоксиклав) и цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин. |

Отзывы