- Плод
- Шевеления плода
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Тревожные признаки
- Ощущения, признаки беременности и изменения в состоянии организма
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Разрешенные лекарства
- Роды на 40-й неделе
- 40 неделя беременности: роды – начало новой жизни (инструкции акушера-гинеколога) – видео
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Плод
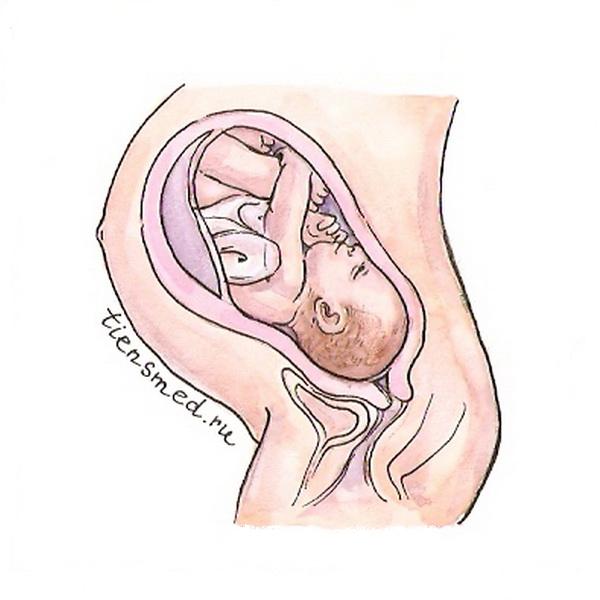
 Масса тела плода на 40-й неделе колеблется в пределах 3546 плюс-минус 457 г, в среднем наиболее часто составляя 3500 г. Длина тела малыша на данном сроке может варьировать в границах 51,7 плюс-минус 1,1 см, в среднем наиболее часто составляя 53 см.
Масса тела плода на 40-й неделе колеблется в пределах 3546 плюс-минус 457 г, в среднем наиболее часто составляя 3500 г. Длина тела малыша на данном сроке может варьировать в границах 51,7 плюс-минус 1,1 см, в среднем наиболее часто составляя 53 см.На 40-й неделе плод уже полностью развит, все органы и системы работают и готовы к функционированию вне утробы матери. Органы чувств развиты и работают, движения хорошо скоординированы. С кожи ребенка сошли все пушковые волосы (лануго), также исчезла сыровидная смазка, которая защищала его кожный покров от повреждающего действия околоплодных вод. Учитывая отсутствие смазки, плод родится на свет в слизи и крови.
Малыш копит силы для родов, поэтому увеличивается частота его сердечных сокращений, а процессы обмена в головном мозге, напротив, замедляются.
Плод в матке находится в положении, в котором появится на свет – то есть головкой или ножками вперед. Лежит малыш в позе эмбриона, прижав согнутые ручки и ножки к туловищу.
Череп еще нетвердый из-за того, что пять основных костных пластин разделены родничками, благодаря чему они могут смещаться при прохождении по родовым путям и предотвращать повреждение и травмы ЦНС в родах. После того, как малыш появится на свет, костные пластины черепа снова разойдутся, и головка вновь станет круглой.
Шевеления плода
 На 40-й неделе малыш лежит в матке, прижав согнутые в коленях и бедрах ножки к животу, а ручки – к груди и шее. Двигательная активность плода на 40-й неделе значительно снижается, теперь он подолгу находится в одной позе без движения. А когда малыш шевелится, он совершает плавные, размеренные, аккуратные и медленные движения, слегка тыкая, хлопая или упираясь в стенки матки. Плод не кувыркается, не делает резких движений и толчков, не пинает с размаху стенку матки. Снижение двигательной активности обусловлено двумя основными факторами: во-первых, малыш бережет силы для родов, а во-вторых, свободного места в матке попросту нет, и ему очень трудно шевелиться в такой тесноте.
На 40-й неделе малыш лежит в матке, прижав согнутые в коленях и бедрах ножки к животу, а ручки – к груди и шее. Двигательная активность плода на 40-й неделе значительно снижается, теперь он подолгу находится в одной позе без движения. А когда малыш шевелится, он совершает плавные, размеренные, аккуратные и медленные движения, слегка тыкая, хлопая или упираясь в стенки матки. Плод не кувыркается, не делает резких движений и толчков, не пинает с размаху стенку матки. Снижение двигательной активности обусловлено двумя основными факторами: во-первых, малыш бережет силы для родов, а во-вторых, свободного места в матке попросту нет, и ему очень трудно шевелиться в такой тесноте.Хотя плод шевелится относительно мало, а его движения – аккуратные и не резкие, мать все равно очень хорошо ощущает каждое шевеление своего ребенка. Более того, каждое даже такое плавное и аккуратное движение приносит матери боль или дискомфортные ощущения, так как тычки приходятся на области расположения внутренних органов, и даже легкое прикосновение к ним крайне неприятно. Кроме того, боль от шевелений малыша обусловлена тем, что он упирается в стенку матки с довольно большой силой, поскольку его мышцы уже окрепли и стали сильными. Наиболее часто боли и дискомфортные ощущения от шевелений плода ощущаются в области желудка, печени и кишечника.
Даже на этом сроке ребенок может совершать резкие, активные движения, которые крайне болезненны для матери. Подобные резкие движения обычно ощущаются, как серия ударов. Они обычно непродолжительны, но неприятны. Такие резкие и активные движения не характерны для 40-й недели, а потому они всегда являются спровоцированными, то есть вызванными реакцией малыша на какой-либо внешний фактор, который ему по каким-либо причинам не нравится. Причем среагировать активизацией движений малыш может на любой внешний фактор (например, слишком яркий свет, неприятный запах, громкие звуки, стресс, страх или другие сильные эмоции у матери), так как на 40-й неделе он уже прекрасно видит через растянутую кожу живота, хорошо слышит все звуки извне, ощущает запахи и прикосновения к животу, а также чувствует эмоции матери. Поэтому, чтобы прекратить активное шевеление малыша, нужно постараться убрать раздражающий его фактор и успокоиться, придя в хорошее расположение духа.
Помимо описанной реакции на раздражитель, плод может начать активно шевелиться и без внешней причины. В таком случае он активно двигается в течение нескольких минут, ничуть не ослабляя силы ударов. Как правило, подобное поведение малыша обусловлено гипоксией, то есть дефицитом кислорода, который может возникать вследствие пережатия крупных сосудов, приносящих кровь к плаценте и матке. А активными шевелениями плод пытается устранить гипоксию, стараясь просто увеличить количество крови, притекающее к нему в единицу времени. Если возникают активные шевеления плода, которые могут быть обусловлены гипоксией, то необходимо выполнить упражнения дыхательной гимнастики и на 10 – 15 минут встать на четвереньки, чтобы устранить чрезмерное сдавление сосудов и восстановить нормальный приток крови к матке и плаценте.
В течение суток плод двигается с разной интенсивность и частотой, так как имеет собственный режим сна и бодрствования. А значит, пока малыш спит, он неподвижен, а когда бодрствует – шевелится. Угадать или предположить, когда плод спит, а когда бодрствует – практически невозможно. Поэтому и понять в какие часы он будет шевелиться, также не представляется возможным. Но, тем не менее, имеются закономерности, по которым можно предположить, в какие моменты плод будет спать и двигаться.
Когда женщина активно двигается, например, ходит или совершает какую-либо работу по дому, малыш практически всегда в такие моменты спит. Это обусловлено тем, что во время движения живот матери раскачивается и колышется, что создает эффект укачивания для ребенка, как будто он в коляске на рессорах. А когда мать сидит или лежит, практически не двигаясь, малыш, как правило, в такие моменты шевелится. Это обусловлено тем, что при прекращении движения живот матери перестает раскачиваться, эффект укачивания исчезает, малыш просыпается и начинает шевелиться. Учитывая такое поведение плода, стоит ожидать, что он будет активно и часто шевелиться, когда мать отдыхает в неподвижной позе и, напротив, спать без движения, когда женщина станет сама ходить, работать по дому, одним словом – передвигаться.
Кроме того, малыш практически всегда начинает активно шевелиться после того, как мать поест. Такое поведение плода обусловлено повышением уровня глюкозы в крови после еды, которую он использует для выработки энергии для своих собственных движений.
Иногда женщина может чувствовать ритмические подрагивания внутри живота, которые обусловлены икотой у малыша. Икота у плода неопасна, и продолжается обычно недолго.
Шевеления ребенка женщина должна чувствовать ежедневно, но не каждый час: в какие-то моменты времени плод спит, а в какие-то, напротив, бодрствует. Поэтому не нужно подсчитывать шевеления каждый час, ведь это ничего, кроме беспокойства, не принесет, если малыш в течение какого-то часа не будет двигаться по причине весьма прозаической – он будет просто спать. В настоящее время рекомендуется подсчитывать шевеления в течение 12 часов. Если за 12 часов ребенок шевелится 10 – 12 раз, то это нормально, следовательно с ним все в порядке. Но если малыш в течение 12 часов пошевелился менее 10 раз, то это свидетельствует о том, что с ним не все в порядке и нужно срочно госпитализироваться в родильный дом, чтобы врачи смогли предпринять необходимые действия для его спасения.
УЗИ и анализы
Женщинам, которые наблюдались в течение беременности и проходили необходимые обследования, на 40-й неделе УЗИ делать не нужно. Таким женщинам УЗИ назначается только с какой-либо конкретной целью, когда имеется подозрение на вновь возникшее осложнение, например, обвитие шеи плода пуповиной, переворот малыша в неправильное положение и др. Также УЗИ может быть назначено перед госпитализацией в родильный дом для того, чтобы просто лишний раз убедиться, что с малышом все в порядке.
Если женщина на 40-й неделе впервые пришла к врачу, то ей могут назначить УЗИ с целью обследования, чтобы оценить состояние плода, матки, шейки матки, плаценты, пуповины, выявить положение и предлежание плода и определить соответствие развития малыша норме.
При подозрении на гипоксию плода могут назначить кардиотокографию (КТГ), которая позволяет выявлять нарушения, обусловленные расстройствами кровообращения в системе мать-плацента-плод. Также кардиотокография на 40-й неделе проводится при наличии следующих состояний или заболеваний:
- Подозрение на обвитие шеи плода пуповиной;
- Ненормальное сердцебиение (частое или редкое) у плода;
- Косое или поперечное расположение плода в матке;
- Подозрение на пороки развития сердца или ЦНС у плода;
- Подозрение или уже выявленная патология плаценты (раннее старение, малая толщина, предлежание плаценты);
- Одна пуповинная артерия;
- Маловодие или многоводие;
- Гестоз;
- Отставание плода в росте;
- Сахарный диабет или гипертоническая болезнь у беременной женщины;
- Резус-конфликт у женщин с отрицательным резус-фактором крови, выявленный на основании определения титра антител.
 На 40-й неделе женщинам необходимо сдать следующие анализы:
На 40-й неделе женщинам необходимо сдать следующие анализы:- Общий анализ мочи;
- Общий анализ крови;
- Анализ на титр антител к резус-фактору и белкам системы АВ0 (анализ на титр антител) для женщин с отрицательным резус-фактором крови, которым на 28 – 30 неделе беременности не ввели анти-Д-иммуноглобулин;
- Гинекологический мазок и бакпосев отделяемого влагалища;
- Анализы на опасные инфекции (ВИЧ, сифилис, гепатиты).
Перечисленные анализы желательно сдать в начале 40-й недели, чтобы их результаты были готовы до предполагаемой даты родов. Каких-либо других анализов на 40-й неделе сдавать не нужно, если их не назначит врач.
Эти анализы сдаются, чтобы в очередной раз оценить состояние здоровья женщины перед предстоящими родами. Так, гинекологический мазок и бактериологический посев отделяемого влагалища позволяют выявить скрытые инфекции и воспаления в половых путях. Эти простые анализы дают возможность своевременно обнаружить патологию и пролечить ее до родов, чтобы предотвратить возможное заражение малыша при прохождении по родовым путям.
Анализы на опасные инфекции необходимы, чтобы перед родами убедиться, что женщина здорова или, напротив, страдает гепатитом, сифилисом или ВИЧ. Это нужно для того, чтобы врачи знали, как вести роды, ухаживать за женщиной после родов, какие необходимо ввести лекарства и прививки новорожденному, а также нужно ли ее изолировать от других рожениц, специальным образом обрабатывать после нее белье и инструменты.
Общий анализ крови позволяет выявить анемию. Общий анализ мочи позволяет выявить риск преэклампсии, который оценивается по наличию белка в моче. Если в моче обнаруживается белок, то риск преэклампсии высок, и в этом случае нужно срочно госпитализироваться в родильный дом под наблюдение врачей, которые решат, когда необходимо рожать – ждать естественного начала родов или проводить стимуляцию.
Кроме того, общий анализ мочи помогает диагностировать заболевания органов мочевыделительной системы, о которых свидетельствует наличие лейкоцитов, эритроцитов, цилиндров, слизи, бактерий и эпителиальных клеток в мочевом осадке. Если анализ мочи выявил патологию мочевыделительных органов, то необходимо в срочном порядке пройти курс терапии.
Посещение врача акушера-гинеколога
 На 40-й неделе женщинам, которые еще не получили направление на госпитализацию в родильный дом, нужно будет в последний раз посетить акушера-гинеколога, ведущего беременность. С собой на прием следует взять все документы, а также результаты анализов и обследований, которые врач еще не видел.
На 40-й неделе женщинам, которые еще не получили направление на госпитализацию в родильный дом, нужно будет в последний раз посетить акушера-гинеколога, ведущего беременность. С собой на прием следует взять все документы, а также результаты анализов и обследований, которые врач еще не видел.Прием у врача, как и всегда, начинается с опроса, в ходе которого он старается получить разнообразные сведения о состоянии женщины, необходимые для выявления осложнений, заболеваний, оценки развития плода, готовности к родам и т.д. В ходе опроса врач задает вопросы примерно следующего содержания:
- Какие симптомы беспокоят женщину, с какой частотой появляются, чем провоцируются, чем удается их купировать?
- С какой частотой женщина ощущает шевеления плода, сколько примерно шевелений чувствуется в течение 12 часов, когда чувствовала движения малыша в последний раз?
- Бывают ли кровянистые выделения из половых путей?
- Были ли изменения в характере выделений, появилось ли в них что-то необычное, были ли выделения, причиняющие дискомфорт, боль, зуд или жжение?
- Какой характер имеют выделения из влагалища (цвет, запах, количество, консистенция, примеси и т.д.)?
- Выделяется ли из влагалища время от времени мутноватая желтоватая вода с белыми хлопьями со сладким привкусом и запахом (сладость легко определяется по ощущению липкости кожи в промежности и на внутренней поверхности бедер)?
- Бывает ли ощущение влажности в промежности или периодическое намокание нижнего белья в отсутствие выделения мочи?
- Бывают ли частые или упорно непроходящие головные боли?
- Бывают ли нарушения зрения по типу мелькания мушек, пятен, вспышек, прозрачных спиралек перед глазами?
- Имеется ли краснота, отечность, жжение или зуд в области половых органов?
- Имеются ли боли и/или жжение при мочеиспускании и боли в пояснице?
- Какой характер носят боли в животе, изменились ли они за последнюю неделю, когда возникают, сколько длятся, от чего проходят?
- Бывают ли неожиданные сильные отеки рук и лица?
После завершения опроса врач или акушерка измеряют артериальное давление, взвешивают женщину, рассчитывают прибавку веса, а затем осматривают грудь, ноги, кожу и переднюю брюшную стенку.
Грудь осматривается для оценки степени ее готовности к грудному вскармливанию и для выявления мастита и уплотнений в железах. Ноги осматриваются для выявления варикозного расширения вен. Если таковое имеется, то врач порекомендует купить и взять с собой на роды компрессионное белье (чулки), ношение которого позволит снизить риск тромбозов, который при наличии варикозного расширения вен всегда высок. Кожу осматривают на предмет наличия любых высыпаний, покраснений или воспалений. А живот осматривается для того, чтобы оценить степень эластичности и расхождения мышц, а также выявить грыжи.
Затем производится наружный акушерский осмотр, который предполагает выслушивание сердечных тонов плода, подсчет частоты сердцебиений, определение положения и предлежания плода, измерение окружности живота и высоты стояния дна матки.
 Сердечные тоны плода, а также подсчет частоты его сердцебиений производится при помощи акушерского стетоскопа, прикладываемого к передней брюшной стенке. Врач оценивает звонкость, ритмичность тонов, наличие шумов и считает частоту сердечных сокращений. На основании выслушивания тонов сердца врач может заподозрить ряд патологий, таких, как, например, обвитие шеи пуповиной. В дальнейшем для подтверждения подозрений врача женщина направляется на другие исследования (УЗИ, КТГ, допплер), которые подтвердят или опровергнут наличие патологии.
Сердечные тоны плода, а также подсчет частоты его сердцебиений производится при помощи акушерского стетоскопа, прикладываемого к передней брюшной стенке. Врач оценивает звонкость, ритмичность тонов, наличие шумов и считает частоту сердечных сокращений. На основании выслушивания тонов сердца врач может заподозрить ряд патологий, таких, как, например, обвитие шеи пуповиной. В дальнейшем для подтверждения подозрений врача женщина направляется на другие исследования (УЗИ, КТГ, допплер), которые подтвердят или опровергнут наличие патологии.Далее, прощупывая руками расположение головки и попки малыша, определяется положение и предлежание плода, которые необходимо знать для выбора оптимальной тактики и метода родоразрешения.
Положение плода – это то, каким образом он расположился в матке. Положение плода бывает косым, поперечным и продольным, причем только последнее считается нормальным, а первые два – патологические варианты, при которых естественные роды невозможны, и нужно обязательно производить кесарево сечение. Когда плод одним концом (головой) упирается в один бок, а другим (попкой) – в другой бок, причем попка и голова находятся на одном уровне, то это положение является поперечным. Когда малыш головой упирается в один бок, а попкой в другой, но попка и голова расположены на разных уровнях (то есть он лежит по диагонали матки), то такое положение является косым. А если малыш расположен в матке по длине, его головка или попка находятся в малом тазу, а второй конец упирается в диафрагму, то такое положение считается продольным и правильным – из него малыш может родиться на свет естественным образом.
Предлежание плода – это то, какой частью тела малыш находится в малом тазу. Предлежание определяется только для продольного положения плода, и бывает головным и ягодичным. Если в малом тазу находится головка плода, а ножки упираются в диафрагму, то предлежание головное, и в этом случае малыш появится на свет головой вперед. Если же в малом тазу находится попка плода, а головка упирается в диафрагму, то предлежание называется ягодичным, и в этом случае малыш родится на свет ножками вперед.
Определив положение и предлежание плода, врач измеряет окружность живота и высоту стояния дна матки (ВСДМ) обычным сантиметром. В норме окружность живота на 40-й неделе составляет 95 – 100 см, а ВСДМ в среднем равна 32 – 34 см, но может варьировать в зависимости от индивидуальных особенностей организма от 32 до 38 см.
Живот на 40-й неделе практически у всех женщин опустился вниз за счет того, что головка или попка плода вошли в малый таз, вследствие чего ВСДМ оказывается ниже, чем на 36-й неделе, когда этот параметр достигал максимума. Однако не у всех женщин происходит опускание живота, и у некоторых дно матки по-прежнему стоит высоко, даже на 1 – 2 см выше, чем на 36-й неделе. Живот не опускается, как правило, у тех женщин, у которых узкий таз. В итоге головке малыша слишком тесно в малом тазу, и она не опускается в него до самых родов.
Закончив осмотр и опрос, врач производит гинекологическое обследование и забирает мазок. В ходе гинекологического обследования оценивается состояние родовых путей, зрелость шейки матки, ее готовность к родам, степень ее раскрытия (в норме на 40-й неделе шейка может пропускать кончик пальца акушера).
На этом прием у врача завершается, он выписывает все необходимые документы, дает общее заключение по течению беременности, рекомендует сроки и способы родоразрешения с учетом всех особенностей женщины и плода, которые он знает лучше всех, так как наблюдал за роженицей целых 9 месяцев. Женщина получает на руки направление в родильный дом и больше уже не приходит к акушеру-гинекологу в консультацию. В дальнейшем беременной нужно либо заранее госпитализироваться в родильный дом, либо ожидать начало родов дома. Как ей поступить в конкретном случае – скажет врач, который вел беременность. Но можно и подстраховаться – получив направление, пойти в родильный дом на осмотр к акушеру, которые даст женщине окончательную рекомендацию – госпитализироваться заранее или ждать начала родов дома.
Тревожные признаки
К сожалению, на поздних сроках беременности могут развиваться заболевания или осложнения, способные привести к смерти матери и/или плода. Такие осложнения и заболевания всегда сопровождаются симптоматикой, совокупность которой принято называть тревожными признаками. Соответственно, каждая женщина должна знать тревожные признаки, чтобы при их появлении немедленно вызвать "Скорую помощь" и получить квалифицированную помощь, направленную на спасение матери и плода.
К тревожным признакам на 40-й неделе относят:
- Кровянистые выделения из половых путей в любом количестве и любого характера (оттенка, запаха, консистенции и т.д.);
- Обильные жидкие выделения из влагалища (они могут быть похожи на непроизвольно выделившуюся мочу, но являются водами);
- Часто появляющаяся или непроходящая головная боль, сочетающаяся с нарушением зрения по типу мелькания пятен, вспышек и мушек перед глазами;
- Рвота, особенно неоднократная;
- Неожиданный сильный отек лица или рук;
- Повышение температуры тела выше 38oС;
- Зуд и/или жжение во влагалище или в промежности;
- Жжение и/или боль при мочеиспускании;
- Сильная боль в животе, не уменьшающаяся в состоянии полного покоя, при изменении позы или после нескольких минут спокойной ходьбы;
- Сильный удар в живот любого происхождения (например, падение на живот тяжелого предмета, удар в живот рукой или предметом и т.д.);
- Отсутствие шевелений или менее 10 шевелений плода в течение последних 12 часов.
Ощущения, признаки беременности и изменения в состоянии организма
 На 40-й неделе у женщины присутствуют различные ощущения, обусловленные нормальными физиологическими процессами, протекающими в организме. Эти ощущения локализованы в разных частях тела, касаются различных органов, часто весьма неприятны и приносят дискомфорт, но, в то же время, совершенно нормальны, так обусловлены физиологическими изменениями, а не заболеваниями. Рассмотрим именно такие нормальные ощущения и изменения в организме беременной на 40-й неделе, а также их отличия от похожих на них патологических.
На 40-й неделе у женщины присутствуют различные ощущения, обусловленные нормальными физиологическими процессами, протекающими в организме. Эти ощущения локализованы в разных частях тела, касаются различных органов, часто весьма неприятны и приносят дискомфорт, но, в то же время, совершенно нормальны, так обусловлены физиологическими изменениями, а не заболеваниями. Рассмотрим именно такие нормальные ощущения и изменения в организме беременной на 40-й неделе, а также их отличия от похожих на них патологических.На 40-й неделе женщина уже не испытывает проблем с пищеварением (запоры, метеоризм, вздутие живота и т.д.), не страдает от изжоги, отрыжки и трудностей с дыханием (частая одышка, невозможность глубоко вдохнуть, приступы ощущения нехватки воздуха и т.д.), так как головка или попка плода опустилась в малый таз, и теперь верхний край матки не давит на желудок, верхние отделы кишечника и легкие, а также на органы, расположенные выше пупка.
В результате опущения головки плода в малый таз на 40-й неделе очень сильное давление испытывает прямая кишка и мочевой пузырь. Поскольку давление матки на тонкую кишку уменьшилось, содержимое продвигается по ней без задержек, но зато возросшее давление на прямую кишку приводит к тому, что каловые массы не могут в ней скапливаться и застаиваться, вследствие чего запоры больше не мучают женщину, зато появляется частое опорожнение кишечника не очень большими порциями. Порой походы в туалет настолько частые, что напоминают "медвежью болезнь".
В свою очередь, давление матки на мочевой пузырь вызывает еще более частые походы в туалет, чем это было ранее, так как моча может скапливаться только в небольшом количестве. Поэтому женщина часто писает маленькими порциями. Для уменьшения частоты походов в туалет нужно в процессе мочеиспускания немного наклоняться вперед и не торопиться – это способствует более полному опорожнению мочевого пузыря и хоть немного урежает посещение уборной.
Опущение головки или попки плода в малый таз приводит к появлению весьма неприятных ощущений, обусловленных сильным давлением на тазовые кости, тазовое дно, внутренние органы и мягкие ткани, расположенные ниже пупка.
Во-первых, вхождение головки или попки плода в малый таз вызывает чувство сильного давления, тяжести, распирания и даже боли в промежности и нижней части живота. В некоторых случаях женщины ощущают присутствие головки плода между бедрами в тазу.
Во-вторых, давление головки или попки плода на ткани промежности и тазовые кости вызывает сильные и неприятные ноющие, тянущие, колющие и стреляющие боли в нижней части живота, крестце и пояснице. Эти боли часто отдают в ноги, чем вызывают дискомфорт при ходьбе.
В-третьих, давление матки на окружающие ее ткани часто вызывает сдавление бедренного нерва, которое проявляется упорными болями в крестце и по задней поверхности ноги до самого колена.
Все болезненные и неприятные ощущения в промежности, крестце, нижней части живота, обусловленные опущением головки в малый таз и ее давлением на тазовые кости, промежность и мягкие ткани таза, совершенно нормальны, хотя и крайне неприятны. Более того, наличие этих ощущений свидетельствует о том, что роды скоро произойдут.
На 40-й неделе шейка матки может стать укороченной, мягкой и частично раскрытой (в нее входит кончик пальца акушера) – таким образом она подготавливается к родам (созревает).
Кроме описанных, у женщины на 40-й неделе имеется еще целый спектр ощущений, которые появились в начале и середине третьего триместра и пройдут только вместе с родами. Так, из-за высокой нагрузки на сердечно-сосудистую систему, интенсивного обмена веществ и увеличенного объема крови и жидкости в тканях на 40-й неделе по-прежнему могут появляться периодическое ощущение жара во всем теле, усиленная потливость, закладывание ушей и отеки. Вместе с тем, степень выраженности этих ощущений на 40-й неделе меньше, чем на предыдущих, так как организм, готовясь к родам, выводит избыток жидкости из тканей.
Ощущение жара в теле, сильное потоотделение и закладывание ушей – всегда совершенно нормальные проявления на 40-й неделе беременности, а вот отеки могут быть как патологическими, так и физиологическими (нормальными).
С нормальными отеками бороться не нужно, поскольку они неопасны и сойдут либо за 1 – 2 недели перед родами, либо после родов. А при патологических отеках нужно срочно госпитализироваться в родильный дом, поскольку они свидетельствуют о наличии тяжелого заболевания. Учитывая совершенно разную тактику поведения при нормальных и патологических отеках, очень важно уметь их различать. Нормальные отеки на 40-й неделе могут уменьшиться по сравнению с предыдущими неделями, но они не увеличиваются, могут быть на любой части тела, не появляются внезапно на лице и руках. В свою очередь, патологические отеки, напротив, увеличиваются со временем, могут сочетаться с белком в моче, а также часто неожиданно появляются на руках и лице.
Растяжение связок и сухожилий, смещение центра тяжести из-за выступающего живота, давление на кости и суставы таза, бедер и ног являются причиной болей в спине, пояснице, крестце, копчике, бедрах, лобке и тазу и дискомфорта при ходьбе. Причем боли данной локализации могут быть и нормальными, и патологическими. Нормальные боли отличаются от патологических тем, что проходят или уменьшаются после отдыха. Если женщина испытывает нормальные боли в спине, пояснице, крестце, копчике, бедрах, лобке и тазу, то беспокоиться по их поводу не стоит – достаточно просто почаще отдыхать в положении лежа на левом боку и вставать на четвереньки на 10 – 15 минут. Но если боли указанных локализаций – патологические, то нужно срочно обращаться к врачу, чтобы выяснить причину их появления и пройти курс лечения.
Отеки и сильная нагрузка обуславливают боли в ногах, которые испытывает практически каждая женщина на 40-й неделе беременности. Эти боли не нужно лечить, так как они нормальны. А для того, чтобы сделать боли в ногах менее интенсивными, нужно минимизировать нагрузку на опорно-двигательный аппарат (по несколько раз в день ложиться отдыхать с приподнятыми вверх ногами, не носить высокие каблуки, не поднимать тяжести, не сидеть на стульях без спинки, не стоять и не ходить подолгу и т.д.).
К сожалению, боль в ногах может быть и патологической, но в этом случае она проявляется судорогами икроножных мышц. При возникновении судороги нужно сильно тянуть стопы на себя до купирования боли, после чего помассировать икру. Судороги могут провоцироваться дефицитом кальция, витамина В12, низкой концентрацией глюкозы в крови и сильной нагрузкой на ноги. Соответственно, для их профилактики рекомендуется принимать препараты кальция, витамины группы В и избегать нагрузки на ноги.
Практически все женщины на 40-й неделе могут испытывать периодическое ощущение онемения рук и ног, которое, однако, неопасно, хотя и вызывается неизвестными причинами.
 Пониженное давление, характерное для женщин на поздних сроках беременности, анемия, голод и высокая нагрузка на сосуды могут провоцировать головные боли, головокружения и обмороки на 40-й неделе. Данные ощущения обычно проходят или уменьшаются после отдыха в прохладной и темной комнате, а потому считаются нормальными. Однако если головные боли, головокружения и обмороки не уменьшаются после отдыха, то они обусловлены тяжелым заболеванием – синдромом сдавления нижней полой вены, и в этом случае необходимо срочно обращаться к врачу.
Пониженное давление, характерное для женщин на поздних сроках беременности, анемия, голод и высокая нагрузка на сосуды могут провоцировать головные боли, головокружения и обмороки на 40-й неделе. Данные ощущения обычно проходят или уменьшаются после отдыха в прохладной и темной комнате, а потому считаются нормальными. Однако если головные боли, головокружения и обмороки не уменьшаются после отдыха, то они обусловлены тяжелым заболеванием – синдромом сдавления нижней полой вены, и в этом случае необходимо срочно обращаться к врачу.Растяжение кожи маткой является причиной зуда, растяжек, высыпаний и сухости кожного покрова живота, боков и бедер. Причем сухость кожи и растяжки на коже всегда являются нормальными признаками 40-й недели беременности, а вот зуд и высыпания могут быть и нормальными, и патологическими. Если зуд и высыпания не усиливаются и не распространяются на другие, до этого не пораженные участки кожи, то они – вариант нормы. А если зуд и высыпания усиливаются и распространяются, поражая все новые участки тела, то это признак заболевания, и в таком случае нужно обращаться к врачу. При наличии нормальных зуда, растяжек, высыпаний и сухости кожи беспокоиться не стоит, а для уменьшения степени их выраженности рекомендуется просто регулярно смазывать кожу живота, боков и бедер питательным кремом, специальными косметическими средствами или растительными маслами (например, оливковым, подсолнечным, косточек винограда, миндальным, кунжутным, льняным и т.д.).
Учитывая, что молочные железы готовы к грудному вскармливанию и вырабатывают молозиво, на 40-й неделе могут присутствовать боли в груди, которые совершенно нормальны. Помимо болей, из сосков может время от времени выделяться молозиво, которое нужно просто обтирать мягкой, сухой и чистой тряпочкой. Выдавливать молозиво из груди нельзя, так как это может спровоцировать мастит.
Матка также готовится к родам, поэтому женщина довольно часто в течение дня и ночи ощущает ложные схватки. Такие ложные схватки по характеру – точно такие же, как и истинные, но, в отличие от последних, они нерегулярны и неритмичны. Если же схватки стали ритмичными и интервал между ними уменьшается, то это истинные схватки и, следовательно, пора ехать в родильный дом.
Поскольку женщина волнуется и боится перед родами, устала от своего положения, ей надоела грузность, неповоротливость, мешающий огромный живот, боли, неприятные ощущения и т.д., то на 40-й неделе у нее могут появиться перепады настроения, раздражительность, бессонница. Но у некоторых женщин, наоборот, появляется неожиданный прилив сил, желание сделать уборку, переставить мебель и подготовить квартиру как можно лучше к появлению младенца. Такие активные действия по устройству квартиры для малыша называются "синдромом гнездования".
Кроме того, на 40-й неделе женщина может потерять аппетит, что обусловлено подготовкой организма к родами, который копит силы и не желает отвлекаться на переваривание пищи. Поэтому оптимально кушать понемногу, но высококалорийные блюда, дающие большое количество энергии, например, рыбу, мясо, овощное рагу и т.д.
Выделения
На 40-й неделе нормальные выделения, как правило, становятся слизистыми из-за отхождения пробки из канала шейки матки, которая в течения всей беременности закрывала проход в матку для различных болезнетворных бактерий. Если пробка отходит по частям, то выделения из влагалища представляют собой кусочки розоватой или белесой слизи, возможно с вкраплениями крови. В некоторых случаях пробка может отойти сразу целиком – тогда она представляет собой комок густой слизи белого, желтоватого, кремового или розоватого цвета с прожилками крови.
Если пробка из канала шейки матки отошла сразу целиком, или если ее отхождение даже по частям еще не началось, то нормальные выделения на 40-й неделе должны быть жидковатыми, обильными, беловато-молочного полупрозрачного цвета с небольшой примесью слизи.
Также в норме на 40-й неделе могут подтекать околоплодные воды. При подтекании из влагалища эпизодически выделяются небольшие порции мутноватой воды, которая оставляет на коже промежности и лобка липкие, блестящие следы, а также может содержать хлопья смазки. Иногда воды подтекают настолько малыми порциями, что женщина их не замечает, а только ощущает липкую кожу на лобке и в промежности, а ее трусики постоянно оказываются мокрыми. Если имеет место описанное подтекание вод, то нужно обратиться к врачу, чтобы он провел обследование и решил, нужно ли проводить стимуляцию или можно дождаться естественного начала родов.
Однако если подтекающие воды окрашены в зеленоватый или коричневатый цвет, то нужно госпитализироваться в родильный дом, так как это означает попадание мекония в воды, и свидетельствует о гипоксии плода. В таком случае нужно проводить стимулирование родов, чтобы малыш быстрее появился на свет и не страдал от гипоксии в утробе матери.
Помимо подтекания, воды могут изливаться потоком. При излитии вод нужно немедленно госпитализироваться в родильный дом, поскольку роды начнутся с минуты на минуту. А если вдруг роды не начнутся, то врачи будут стимулировать родовую деятельность, ведь малыш не может долго находится в безводной среде.
К сожалению, помимо нормальных выделений, подтекания и излития вод, на 40-й неделе у женщины могут появиться патологические выделения из половых путей, которые обусловлены заболеваниями. К патологическим относят кровянистые выделения, при появлении которых нужно немедленно ехать в родильный дом – они являются признаком тяжелых заболеваний, способных привести к гибели плода и матери.
Кроме того, патологическими считаются выделения, окрашенные в желтоватый, зеленоватый, сероватый или землистый цвет, содержащие комочки, хлопья, пузырьки, примеси гноя и/или крови, издающие неприятный запах или вызывающие зуд, жжение, отек и покраснение в области половых органов. При появлении подобных выделений нужно срочно обратиться к врачу для санации влагалища и прохождения экстренного курса лечения, так как они свидетельствуют об инфекционно-воспалительном процессе в половых путях.
Подробнее о выделениях из влагалища
Кровотечение
 Выделение любого количества крови из половых путей на 40-й неделе должно считаться потенциально опасным. Дело в том, что на первый взгляд неопасное кровотечение может в любой момент усилиться и стать очень опасным. А сильное кровотечение на последних неделях беременности крайне опасно, и может быстро привести к смерти матери и плода из-за несовместимой с жизнью кровопотери. Так, сильное кровотечение может привести к потере 500 – 1000 мл крови буквально за 20 – 30 минут. Учитывая такое положение вещей, вполне оправдано считать любое кровотечение на 40-й неделе опасным и действовать в соответствии со сложившейся ситуацией.
Выделение любого количества крови из половых путей на 40-й неделе должно считаться потенциально опасным. Дело в том, что на первый взгляд неопасное кровотечение может в любой момент усилиться и стать очень опасным. А сильное кровотечение на последних неделях беременности крайне опасно, и может быстро привести к смерти матери и плода из-за несовместимой с жизнью кровопотери. Так, сильное кровотечение может привести к потере 500 – 1000 мл крови буквально за 20 – 30 минут. Учитывая такое положение вещей, вполне оправдано считать любое кровотечение на 40-й неделе опасным и действовать в соответствии со сложившейся ситуацией.Это означает, что при появлении крови из половых путей необходимо немедленно вызывать "Скорую помощь", чтобы врачи успели предпринять все нужные для спасения жизни матери и плода манипуляции и действия. После вызова "Скорой помощи" необходимо взять с собой документы, телефон, открыть дверь и лечь в постель. Ожидать приезда врачей нужно лежа в постели, а не ходить по квартире, собирая вещи – любая физическая активность может привести к усилению кровотечения. Поэтому, чтобы не усилить кровотечение, нужно лежать и ждать врачей, а вещи могут позже привезти родные. Рекомендация открыть двери после вызова "Скорой помощи" обусловлена тем, что кровопотеря может в любой момент привести к потере сознания, вследствие чего женщина не сможет открыть квартиру врачам и получить необходимую ей помощь.
Подробнее о кровотечениях
Матка и живот
Окружность живота на 40-й неделе обычно колеблется от 95 до 100 см, а высота стояния дна матки составляет в среднем 32 – 34 см, но может колебаться от 32 до 38 см, в зависимости от индивидуальных особенностей организма женщины. Живот на 40-й неделе опустился вниз по сравнению с предыдущими неделями за счет того, что предлежащая часть плода (головка или попка) вошла в малый таз, подготовившись к родам. Кроме того, мышцы брюшного пресса немного расслабились, за счет чего матка отклонилась кпереди, сделав живот менее высоким, но зато более сильно вступающим вперед. Соответственно, увеличение окружности живота на 40-й неделе обусловлено отклонением матки кпереди, а уменьшение высоты стояния дна матки обеспечивается и отклонением матки кпереди, и входом головки/попки плода в малый таз.
Кожа очень сильно растянутая, поэтому на боках, животе и бедрах часто наблюдается шелушение, растяжки, зуд и высыпания. Чтобы уменьшить выраженность шелушения, зуда, растяжек и высыпаний, рекомендуется смазывать кожный покров живота, боков и бедер питательным кремом или растительным маслом (например, оливковым, подсолнечным, миндальным, тыквенным, льняным, подсолнечным и т.д.).
От пупка к лобку идет широкая темная полоса, делящая живот на две половинки. Эта полоса после родов постепенно сойдет, и кожа на животе станет такой же, как обычно. Пупок на 40-й неделе либо вывернут наружу, либо принимает форму растянутой неправильной окружности. Однако после родов пупок также вновь вернется к своим обычным размерам и форме.
Матка готовится к родам, поэтому периодически сокращается, что проявляется ложными схватками. Такие схватки представляют собой недлительное (1 -3 минуты) сокращение матки, проявляющееся тянущей болью внизу живота и, в некоторых случаях, в пояснице, а также уплотнением живота до состояния каменного. Схватки возникают периодически в течение дня, но они нерегулярны и неритмичны.
Боли в животе и других частях тела
 На 40-й неделе беременности женщина может ощущать боли в различных частях тела, которые, однако, совершенно нормальны, и вызваны происходящими в ее организме физиологическими процессами, а не заболеваниями. Конечно, у женщины могут быть любые боли, как и у других людей, но мы рассмотрим только нормальные для беременности боли, а также очень похожие на них патологические, чтобы беременные знали, когда их болевые ощущения не являются признаком заболевания, а когда, напротив, являются.
На 40-й неделе беременности женщина может ощущать боли в различных частях тела, которые, однако, совершенно нормальны, и вызваны происходящими в ее организме физиологическими процессами, а не заболеваниями. Конечно, у женщины могут быть любые боли, как и у других людей, но мы рассмотрим только нормальные для беременности боли, а также очень похожие на них патологические, чтобы беременные знали, когда их болевые ощущения не являются признаком заболевания, а когда, напротив, являются.Боли в ребрах и подреберье имеются только у тех женщин, у которых живот опустился незначительно, так как они обусловлены толчками малыша в область их анатомических структур. А у женщин, у которых живот опустился достаточно, боли в ребрах и подреберье отсутствуют – малыш просто не достает ножками и ручками до них.
Боли в животе могут носить разнообразный характер, поскольку они вызваны несколькими причинными факторами. Во-первых, давление головки плода на тазовые кости, органы и ткани малого таза провоцирует тянущую, ноющую, иногда стреляющую или колющую боль в нижней части живота, которая является нормальной и предвещает скорые роды.
Во-вторых, боль в животе может быть обусловлена шевелениями плода. Такая боль локализуется в разных частях живота, носит характер серии резких, сильных, колющих ударов и длится короткий промежуток времени.
В-третьих, боль в животе, а также в боку и спине может возникать при перемене позы, при попытке резко встать или сесть. Такая боль носит характер простерла и обусловлена давлением тяжелой матки на различные ткани в брюшной полости.
В-четвертых, боль в животе может быть связана с сокращениями матки (ложными схватками) и повышением ее тонуса перед родами. Боль от схваток довольно сильная, может варьировать от тянуще-ноющей до резкой колющей, возникает внезапно, продолжается от минуты до нескольких минут, после чего проходит. Кроме того, сокращения матки вызывают ощущение того, что живот сильно твердеет и тянет.
Все описанные выше варианты болей в животе нормальны, так как обусловлены физиологическими причинами, поэтому при их появлении нужно либо отдыхать, лежа на боку, либо стоять на четвереньках по 10 – 15 минут, либо медленно прохаживаться по комнате, что помогает уменьшить выраженность болевых ощущений.
Однако боль в животе на 40-й неделе может быть не только нормальной, но и патологической, вызванной тяжелыми и опасными заболеваниями, способными приводить к потере беременности при отсутствии медицинской помощи. Такие патологические боли характеризуются следующими признаками:
- локализуются в любой части живота;
- не проходят после отдыха;
- усиливаются со временем;
- носят тянуще-ноющий, режущий или резкий схваткообразный характер;
- сочетаются с болями в пояснице, повышенной температурой тела, выделениями из влагалища крови, большого количества мутной воды или резким ухудшением самочувствия.
При появлении признаков патологической боли в животе нужно немедленно вызывать "Скорую помощь" и госпитализироваться в больницу, чтобы врачи смогли своевременно оказать необходимую помощь.
Сильное давление головки плода на кости и мягкие ткани таза приводит к появлению ощущения распирания, давления, тяжести и тянуще-ноющей боли в области промежности, в тазовых костях, в лобке, в крестце и пояснице, а также к спазмам в паху и общему дискомфорту в тазовой области. Боли в паху, лобке и промежности могут отдавать в ноги в форме прострелов, что приводит к дискомфорту при ходьбе. Все эти ощущения нормальны, так как обусловлены естественным физиологическим состоянием тканей. Поэтому обращаться к врачу при их наличии не нужно, а для уменьшения выраженности болей и спазмов рекомендуется несколько раз в день по 15 минут отдыхать в положении лежа на боку или стоя на четвереньках.
Размягчение связок и сухожилий, смещение центра тяжести из-за выступающего живота, нагрузка на кости, суставы и мышцы, а также расхождение костей таза в стороны является причиной частых болей в костях таза, бедрах, спине, пояснице, крестце, копчике, тазобедренных суставах, ногах, лобке и промежности, а также дискомфорта при ходьбе. Эти боли в той или иной степени испытывают все женщины на 40-й неделе, но поскольку они нормальны, обращаться к врачу по их поводу не нужно. Для уменьшения выраженности таких болей нужно несколько раз в день по 15 минут отдыхать лежа на боку или стоя на четвереньках.
К сожалению, боль в лобке, крестце, ногах и пояснице может быть и патологической. Так, боль в лобке, сочетающаяся с "утиной походкой" и не уменьшающаяся после отдыха, является признаком симфизита (воспаления лонного сочленения). Боль в пояснице, сочетающаяся с болями при мочеиспускании и/или с повышенной температурой тела, является признаком заболеваний мочевыделительных органов. Боль в крестце, носящая колющий или режущий характер, упорно не проходящая, усиливающаяся со временем и отдающая в ногу, является признаком защемления седалищного или бедренного нерва. Боль в ногах является патологической, если сочетается с каким-либо из следующих симптомов: сильный отек рук и лица; мелькание мушек и пятен перед глазами или нечеткость зрения; повышенное артериальное давление; белок в моче. В этом случае боли в ногах – признак гестоза. При появлении подозрений на то, что боли вышеперечисленных локализаций – патологические, необходимо срочно обращаться к врачу.
На 40-й неделе у женщин часто сильно болит грудь, что обусловлено распиранием молочных желез вырабатывающимся молоком, которое очень скоро понадобится для кормления малыша.
Секс
 На 40-й неделе секс абсолютно противопоказан в следующих случаях:
На 40-й неделе секс абсолютно противопоказан в следующих случаях:- Отошла слизистая пробка;
- Подтекают или полностью излились воды;
- Женщина или мужчина страдают любыми заболеваниями половых органов;
- Женщина вынашивает двойню, тройню и т.д.;
- Имеются какие-либо осложнения беременности (например, предлежание плаценты, гестоз).
Если противопоказания отсутствуют, то принять решение о том, можно ли заниматься сексом, предстоит самим супругам. Дело в том, что среди врачей нет единого мнения по данному вопросу. Одни доктора полагают, что секс на поздних сроках беременности противопоказан, и объясняют это тем, что пенис даже постоянного партнера может раздражать половые пути женщины и вызывать воспалительные процессы в них, что негативно скажется на родах. Другие же врачи полагают, что если нет противопоказаний, и женщина хорошо себя чувствует, то сексом можно заниматься до родов. Более того, ряд врачей даже рекомендует половые сношения на 39 – 42 неделе с целью простимулировать начало родов, так как по статистике у многих женщин родовая деятельность начинается после секса.
Учитывая вышесказанное и разночтения в среде врачей, семейной паре придется самостоятельно решить, можно ли заниматься сексом, на основании того, какая позиция им кажется более близкой.
Вес
 Прибавка веса на 40-й неделе относительно массы, существовавшей до беременности, в норме должна составлять 9,1 – 15,2 кг. Поскольку норма прибавки веса весьма вариабельна, нужно помнить, что чем полнее женщина, тем ближе к нижней границе нормы у нее должна быть прибавка массы тела. Некоторые женщины могут заметить, что их вес остается неизменным примерно с 38 – 39 недели или даже уменьшился на 0,5 – 2 кг, что обусловлено постепенным выведением избытка жидкости из тканей, накопленной за время беременности. Ведь эта жидкость в тканях нужна была для нормального течения беременности, а для родов она уже не нужна, поэтому организм начинает от нее заблаговременно (за 2 – 4 недели до родов) избавляться.
Прибавка веса на 40-й неделе относительно массы, существовавшей до беременности, в норме должна составлять 9,1 – 15,2 кг. Поскольку норма прибавки веса весьма вариабельна, нужно помнить, что чем полнее женщина, тем ближе к нижней границе нормы у нее должна быть прибавка массы тела. Некоторые женщины могут заметить, что их вес остается неизменным примерно с 38 – 39 недели или даже уменьшился на 0,5 – 2 кг, что обусловлено постепенным выведением избытка жидкости из тканей, накопленной за время беременности. Ведь эта жидкость в тканях нужна была для нормального течения беременности, а для родов она уже не нужна, поэтому организм начинает от нее заблаговременно (за 2 – 4 недели до родов) избавляться.В течение последних недель беременности прибавка веса должна быть небольшой – не более 300 г в неделю. Если же вес растет быстрее, то женщина банально полнеет, и лишний вес создаст ей дополнительные трудности и увеличит риск осложнений в родах.
Разрешенные лекарства
В зависимости от того, какое действие препараты оказывают на плод, вся совокупность лекарственных средств подразделяется по классификации FDA на пять групп – А, В, С, D и Х. Все препараты, относящиеся к одной и той же группе, оказывают одинаковое действие на плод. А потому правила применения препаратов каждой группы при беременности строго регламентированы.
На 40-й неделе гестации разрешено применение препаратов групп А и В, которые не оказывают отрицательного воздействия на плод и течение родов. Препараты группы С на 40-й неделе беременности применяют только под контролем и по назначению врача в тех случаях, когда лечение абсолютно необходимо, и при его отсутствии состояние женщины точно ухудшится. Лекарства из группы С используют только в случаях очень плохого состояния беременной, поскольку теоретически они могут оказывать отрицательное действие на плод. Препараты группы D используют только при угрозе смерти женщины – они точно оказывают отрицательное действие на плод. Препараты группы Х никогда не применяют при беременности, т.к. они губительны для плода.
Таким образом, очевидно, что для понимания того, можно ли принимать тот или иной препарат на 40-й неделе беременности, необходимо знать, к какой группе по классификации FDA он относится. Чтобы узнать, к какой группе относится конкретный лекарственный препарат, необходимо прочесть раздел "Применение при беременности и грудном вскармливании" в официальной инструкции.
Инструкции к препаратам всех пяти групп содержат следующие указания и информацию:
- Препараты группы А – в инструкции пишут, что лекарство разрешено для применения в течение всей беременности, так как безопасно для плода.
- Препараты группы В – может присутствовать одна из трех следующих фраз: "препарат разрешен к применению во втором и третьем триместрах беременности", или "препарат противопоказан в первом триместре", или "эксперименты на животных не выявили негативного действия на плод, однако для человека отсутствие отрицательного действия не подтверждено, поэтому, учитывая теоретически возможный риск негативного действия на плод, препарат можно принимать исключительно по назначению врача после оценки соотношения риск/польза".
- Препараты группы С – присутствует фраза со следующим смыслом: "для препарата выявлено негативное действие на плод в ходе экспериментов на животных, поэтому лекарственное средство противопоказано при беременности".
- Препараты группы D – имеется указание "препарат оказывает отрицательное действие на плод, подтвержденное для человека, поэтому противопоказан при беременности".
- Препараты группы Х – "препарат вызывает гибель плода, поэтому противопоказан к применению при беременности".
 Таким образом, очевидно, что после внимательного прочтения инструкции можно понять, к какой группе относится конкретный препарат и можно ли его применять на 40-й неделе. Однако в реальности не всегда удается прочесть инструкцию и понять, можно ли применять тот или иной препарат на данном сроке. Поэтому ниже мы приводим перечень препаратов групп А и В из наиболее часто использующихся в обыденной жизни, которые можно принимать на 40-й неделе гестации:
Таким образом, очевидно, что после внимательного прочтения инструкции можно понять, к какой группе относится конкретный препарат и можно ли его применять на 40-й неделе. Однако в реальности не всегда удается прочесть инструкцию и понять, можно ли применять тот или иной препарат на данном сроке. Поэтому ниже мы приводим перечень препаратов групп А и В из наиболее часто использующихся в обыденной жизни, которые можно принимать на 40-й неделе гестации:- Жаропонижающие препараты – содержащие активные вещества парацетамол (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.) или ацетилсалициловую кислоту (Аспирин, Ацетилсалициловая кислота и т.д.). В прошлом ацетилсалициловая кислота была запрещена к применению в третьем триместре. Но по данным последних исследований это вещество безопасно в течение всей беременности, поэтому препараты с ацетилсалициловой кислотой в настоящее время разрешены и на 40-й неделе гестации.
- Средства для купирования сухого кашля без отхождения мокроты – содержащие в качестве активного вещества декстрометорфан (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс).
- Отхаркивающие препараты (для разжижения и выведения мокроты из бронхов и легких) – содержащие активные вещества гвайфенезин или бромгексин (Бронхикум, Бронхипрет, Гербион, Геделикс и др.).
- Средства от заложенности носа и насморка – допустимы исключительно местные формы (капли в нос и спреи), содержащие активные вещества псевдоэфедрин, фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.), ксилометазолин или оксиметазолин (Для Нос, Галазолин и т.д.).
- Противоаллергические препараты – антигистаминные средства с любыми активными веществами, относящиеся к III-му поколению (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эзлор, Эриус и др.).
- Обезболивающие препараты (для купирования болей) – содержащие активные вещества дротаверин (Но-Шпа, Дротаверин), папаверин (Папаверин) или магнезию (магния сульфат).
- Антацидные препараты (для устранения изжоги) – содержащие активное вещество магния-алюминия гидроксид (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). По мнению женщин, наиболее эффективен Фосфалюгель.
- Противогрибковые препараты (для лечения кандидоза/молочницы) – используют исключительно местные формы (свечи, крема и мази для вагинального введения): Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол.
- Противогеморройные препараты – используют исключительно местные формы (свечи, крема и таблетки для введения в прямую кишку): Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксерутин, Эскузан.
- Слабительные средства (от запоров) – сиропы с лактулозой любого производителя (Дюфалак, Порталак, Нормазе и др.).
- Противодиарейные препараты (для остановки поноса) – пробиотики (Линекс) и сорбенты (Смекта).
- Антибиотики – разрешается принимать внутрь и вводить инъекционно препараты из группы пенициллинов (Амоксициллин, Амоксиклав и т.д.), группы цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин, Эритромицин, Полимиксин, Линкомицин, Клиндамицин.
- Антигипертензивные препараты (для снижения артериального давления) – содержащие активные вещества метилдопу (Метилдопа, Допегит), метопролол (Беталок, Метолол, Метопролол, Эгилок и т.д.) или атенолол (Атенол, Атенолол, Бетакард, Тенормин и т.д.), а также Нифедипин. Нифедипин применяют только эпизодически, для разового снижения давления, а препараты метилдопы, атенолола и метопролола используют длительными курсами для поддержания давления в нормальных пределах. При этом для курсового применения всем женщинам назначают метилдопу, и только если она оказывается неэффективной, подбирают лекарство с атенололом или метопрололом.
- Противовирусные препараты (для лечения гриппа и ОРВИ) – содержащие активные вещества осельтамивир (Тамифлю) или занамивир (Реленза). Применять эти можно только под контролем врача, так как они относятся к группе С.
- Противоотечные препараты (для купирования отеков) – любой аптечный почечный чай и препараты магния (Магне В6, Магнерот и др.).
Роды на 40-й неделе
Если ребенок рождается на 40-й неделе, то это норма. Соответственно, малыш будет считаться доношенным, а роды – срочными, то есть произошедшими в срок. Однако если роды не начинаются на 40-й неделе, то волноваться не стоит, так как в запасе есть еще две недели, в течение которых может длиться нормальная беременность.
Важно знать, что роды до окончания 42-й недели включительно считаются срочными (наступившими в срок), а ребенок – доношенным. А перенашивание беременности ставится только с 43-й недели.
Подробнее о родах
40 неделя беременности: роды – начало новой жизни (инструкции акушера-гинеколога) – видео

Отзывы