- Записаться к Гепатологу
- Кто такой гепатолог и что он лечит?
- Детский гепатолог
- Инфекционист-гепатолог
- Хирург-гепатолог
- Кто такой гастроэнтеролог-гепатолог?
- Онколог-гепатолог
- Консультация (прием) у гепатолога
- Услуги гепатолога
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Записаться к Гепатологу
Чтобы записаться на прием к врачу или диагностику, Вам достаточно нажать для кнопку и оставить свои контактные данные
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Или же можно нажать зеленую кнопку «Записаться Онлайн» и оставить свой телефон. Оператор перезвонит Вам в течение 15-ти минут и подберет Вам специалиста, соответствующего Вашему запросу.
В данный момент запись ведется к специалистам и в клиники в Москве и Санкт-Петербурге.
Кто такой гепатолог и что он лечит?
 Гепатолог – это врач, обладающий профессиональными знаниями и навыками в такой сфере как гепатология. Гепатология – это раздел медицины, занимающийся изучением гепатобилиарной системы, которая объединяет печень, желчный пузырь (орган, аккумулирующий желчь) и протоки, выводящие желчь. Соответственно, гепатолог специализируется на диагностике и терапии заболеваний этих органов.
Гепатолог – это врач, обладающий профессиональными знаниями и навыками в такой сфере как гепатология. Гепатология – это раздел медицины, занимающийся изучением гепатобилиарной системы, которая объединяет печень, желчный пузырь (орган, аккумулирующий желчь) и протоки, выводящие желчь. Соответственно, гепатолог специализируется на диагностике и терапии заболеваний этих органов.Этот врач должен знать, как функционирует гепатобилиарный тракт, различать заболевания, которые могут нарушить его работу, а именно механизм развития болезней, симптоматику и особенности проявления, связанные с возрастом пациента. Чтобы определить причину нездоровой работы печени и других органов, этот специалист должен знать все современные методы диагностики патологий гепатобилиарной системы.
При установлении болезни, врач должен назначить лечение, соответствующее возрасту больного и другим факторам. Важным направлением в работе гепатолога является разработка и проведение профилактических мероприятий, которые направлены на предупреждение первичных или обострение хронических заболеваний гепатобилиарного отдела. Чтобы составить полное представление о том, какими проблемами занимается этот врач, следует ознакомиться с функциями печени и других органов этой системы.
Функции гепатобилиарного тракта
Термин гепатобилиарная образован двумя словами – "гепато" (переводится как печень) и "билиар" (означает желчь). Таким образом, основной функцией этой системы является синтез желчи, благодаря которой перерабатывается и усваивается пища. Часто нарушения гепатобилиарного отдела проявляются сбоями в работе желудочно-кишечного тракта. Поэтому работа гепатолога часто пересекается с деятельностью врача, занимающегося лечением проблем пищеварительной системы (гастроэнтеролога). Кроме помощи в переработке и усвоении пищи гепатобилиарная система обладает и другими функциями.
Гепатобилиарная система выполняет следующие функции:
- переработка токсинов, аллергенов, ядов и других вредных веществ;
- обеспечение организма энергией за счет выработки глюкозы;
- формирование энергетических запасов (в виде особых углеводов, которые называются гликогенами);
- хранение некоторых витаминов (В12, А, D) и минералов (меди, железа);
- выработка витаминов В9, Е, С;
- участие в обмене жиров;
- синтез веществ, которые принимают участие в пищеварении;
- выброс крови при ее дефиците (например, при кровотечении).
Какие заболевания лечит гепатолог?
Все болезни, попадающие под компетенцию гепатолога, делятся на несколько групп. В каждую из них входит несколько заболеваний, которые обладают как схожими для всей группы, так и характерными только для конкретной болезни симптомами.Существуют следующие группы заболеваний, которыми занимается гепатолог:
- гепатиты;
- циррозы;
- опухоли;
- инфильтративные поражения печени;
- функциональные расстройства;
- патологии желчного пузыря и желчных протоков;
- сосудистые патологии.
Заболевания из этой группы относятся к самым распространенным патологиям, с которыми приходится иметь дело гепатологу. Сам по себе гепатит является воспалительным поражением печени острого или хронического типа. Каждая форма гепатита обладает специфическими признаками, но существуют и общие симптомы для всей группы. К общим проявлениям гепатитов относятся пожелтение кожных покровов и их зуд, изменение цвета мочи и/или кала, боли под ребрами с правой стороны.
Основным критерием, по которому классифицируются гепатиты, является их этиология, то есть фактор, который спровоцировал заболевание.
Существуют следующие виды гепатитов:
- Вирусные. В данном случае воспаление печени начинается из-за вирусной инфекции. Возбудителем заболевания являются специфические вирусы гепатита (А, В, С, Д, Е). Также гепатит может развиться на фоне других вирусных заболеваний (герпеса, краснухи, желтой лихорадки, мононуклеоза).
- Бактериальные. Эта разновидность гепатитов развивается на фоне различных бактериальных инфекций (например, лептоспироза).
- Токсические. В эту группу входят воспаления печени, причиной которых является отравляющее действие алкоголя, химических веществ, ядов. Также к токсическим гепатитам относится воспаление печени, возникающее на фоне длительного приема некоторых лекарств.
- Лучевые. При лечении некоторых болезней (чаще онкологических) используются высокие дозы ионизирующего облучения, под действием которого может начаться воспаление печени.
- Аутоиммунные. При сбоях иммунной системы организм начинает атаку против собственных клеток, в результате чего может развиться гепатит.
- Холангиогенные. Эту разновидность гепатитов провоцируют патологии желчного пузыря и/или желчевыводящих путей, вследствие которых нарушается отток желчи.
Циррозы
При этом заболевании нормальные ткани печени замещаются соединительными волокнами, в результате чего орган постепенно утрачивает свои функции.
На начальной стадии цирроз сопровождается вздутием живота, периодическим снижением работоспособности и другими признаками, которым пациенты редко придают значение. Затем присоединяется боль под ребрами с правой стороны, приступы которой становятся более выраженными при употреблении спиртных напитков. У больных циррозом присутствует чувство переполненного желудка, из-за чего при приемах пищи они быстро насыщаются. Зуд кожных покровов, повышение температуры, кровь из носа также относятся к симптомам этой болезни. На поздних стадиях развивается желтуха, может появляться кровь в кале. Характерным симптомом этой патологии является покраснение ладоней, появление мелких кровоизлияний на лице и теле.
Существует несколько типов цирроза печени и основным отличительным критерием является причина, которая вызвала данное заболевание.
Различают следующие типы цирроза печени:
- Вирусный. В 95 процентах случаев является осложнением вирусного гепатита и диагностируется у одной четвертой части пациентов, которые болеют гепатитом формы В, С и Д. В оставшихся 5 процентах случаев цирроз этого типа могут спровоцировать вирусные инфекции типа герпеса, краснухи, мононуклеоза, эпидемического паротита (свинки).
- Алкогольный. Развивается на фоне систематичного употребления алкоголя и обычно диагностируется у мужчин в возрасте 40 – 45 лет. Среди всех форм этой болезни алкогольный цирроз занимает порядка 40 процентов. Как правило, этому заболеванию предшествует алкогольный гепатит (то есть воспаление) печени.
- Лекарственный. Замещение нормальных тканей печени соединительными волокнами может быть следствием длительного употребления некоторых лекарственных препаратов. Так, существуют данные, что цирроз печени может вызвать бесконтрольный прием таких лекарств как метотрексат, амиодарон, изониазид.
- Билиарный. Эта форма развивается вследствие патологий желчных протоков, из-за которых нарушается отток желчи. Цирроз вызывает закупорка (желчным камнем или опухолью), сужение или воспаление желчных протоков. Среди всех форм цирроза билиарный занимает порядка 7 процентов.
- Алиментарный. Развивается при преобладании углеводов в рационе. Алиментарный цирроз характерен для пациентов с ожирением и сахарным диабетом. Иногда эта болезнь печени развивается при продолжительном голодании.
- Врожденный. Эта форма появляется у плода в период его внутриутробного развития. Причиной могут быть болезни матери (различные гепатиты, герпес, краснуха), врожденные аномалии желчного пузыря или желчных протоков. Кроме того спровоцировать врожденный цирроз могут некоторые наследственные заболевания (нарушения обмена меди или железа, недостаточность ферментов). Выживаемость при данном заболевании крайне низкая.
- Застойный. Эта форма возникает на фоне недостаточного кровообращения, которое может быть вызвано сердечной недостаточностью или нарушенным оттоком крови из печени (характерно для болезни Бадда-Киари).
Опухоли
Опухолевидные образования печени могут быть доброкачественного или злокачественного типа.
Общими симптомами для всех типов опухолей печени являются:
- приступы тошноты;
- ухудшение аппетита;
- желтушное окрашивание кожи.
Злокачественные опухоли могут быть первичными или вторичными (метастазы). В большинстве случаев гепатолог сталкивается с вторичными новообразованиями, которые появляются на фоне онкологических заболеваний таких органов как толстая кишка, желудок, легкие. У женщин метастазы в печени могут быть следствием рака молочной железы.
Инфильтративные поражения печени
В эту группу входят заболевания, провоцирующие появление инфильтратов в печени, которые являются скоплением клеток различного типа, иногда с примесью крови и/или лимфы.
Распространенным заболеванием такого типа является жировая дистрофия печени (также называется стеатоз или жировой гепатоз). При этой болезни в печени скапливается жир, что приводит к ослабеванию функциональности этого органа. Чаще чем у остальных, жировая дистрофия диагностируется у женщин старше 45 лет. К причинам этой патологии относятся особенности рациона (переедание, переизбыток быстрых углеводов), слабая физическая активность, сахарный диабет, злоупотребление алкоголем или наркотическая зависимость. Наследственная предрасположенность и генетические нарушения обмена веществ также являются значимыми факторами, которые увеличивают вероятность развития жирового гепатоза. На начальной стадии болезнь протекает без симптомов и может быть обнаружена при диагностике других патологий печени. С прогрессированием жировой дистрофии появляются симптомы со стороны различных систем организма.
Различают следующие признаки жировой дистрофии печени:
- боли под ребрами с правой стороны, которые усиливаются при приеме спиртных напитков, жаренной/жирной пищи;
- неприятный привкус, горечь во рту, бело-желтая пленка на языке;
- тошнота, вздутие живота, проблемы со стулом;
- раздражение по незначительным поводам, нарушение сна;
- проблемы с концентрацией, ухудшение памяти;
- появление выраженного венозного рисунка на коже живота;
- желтушный оттенок кожи.
Примерами таких заболеваний являются:
- амилоидоз (отложение в печени белково-углеводной массы);
- различные некрозы (отмирание клеток печени);
- гликогеноз (скопление в печени особого вида углеводов, которые называются гликогенами).
В эту группу входят патологии, которые провоцируют нарушение основных функций печени. Самым распространенным заболеванием такого типа является холестаз, при котором тормозится процесс выработки и оттока желчи. Причинами этого расстройства могут быть гепатит, цирроз, инфекционные/токсические/лекарственные поражения печени, нарушенный обмен веществ. Холестаз является частой патологией, которая диагностируется у беременных пациенток.
Основными симптомами этой болезни являются:
- зуд кожных покровов;
- темная моча;
- светлый кал.
Различают следующие болезни из группы функциональных расстройств печени:
- Синдром Жильбера. При этой болезни нарушается обмен билирубина (желчного пигмента), из-за чего это вещество в избыточном количестве скапливается в крови пациента. Причиной патологии является генетический дефект, который передается от родителей детям. Синдром Жильбера проявляется периодическим окрашиванием кожи и белков глаз в светло-желтый цвет. Другие симптомы появляются очень редко и некоторые гепатологи рассматривают этот синдром не как болезнь, а как физиологическую особенность организма.
- Синдром Дабина-Джонсона. Относится к редким заболеваниям и проявляется умеренным желтушным оттенком кожи. Диагностируется преимущественно у мужчин молодого возраста. Иногда у пациентов может темнеть моча и/или появляться боли под ребрами с правой стороны. Причиной этой патологии является наследственный дефект, вследствие которого нарушается вывод билирубина.
- Синдром Криглера-Найяра. Относится к категории редких болезней печени и проявляется желтухой в сочетании с нарушениями нервной системы (судорогами, потерями сознания). В отличие от вышеперечисленных синдромов при данной патологии в крови скапливается токсичный билирубин, который оказывает отравляющее действие на организм пациента. Причиной болезни является малое количество или полное отсутствие фермента, который отвечает за обезвреживание токсичного билирубина.
Согласно статистике, заболевания этой группы занимают 3 место среди всех патологий желудочно-кишечного тракта. Каждая из болезней обладает специфичными признаками, но существуют и общие симптомы. Так, к наиболее распространенным признакам болезней желчного пузыря и желчных протоков (билиарной системы) относятся боли под ребрами с правой стороны, расстройства пищеварения (плохой аппетит, тошнота, поносы/запоры), обесцвечивание кала, темный оттенок мочи. Также при заболеваниях билиарной системы кожные покровы пациента часто приобретают желтый оттенок, на языке появляется белый налет, а во рту присутствует чувство горечи. Чаще всего с такими жалобами к гепатологу обращаются женщины старше 45 лет. В последнее время отмечается увеличение количества молодых пациентов с симптомами расстройств желчного пузыря и желчных протоков.
Существуют следующие болезни билиарной системы:
- Холецистит. Воспалительное поражение органа, в котором скапливается желчь. Среди всех болезней органов брюшной полости холецистит по частоте выявления среди пациентов занимает первое место. На данный момент этим заболеванием страдает порядка 15 процентов всего взрослого населения. Основной причиной воспаления желчного пузыря считается инфекция, которая проникает из других систем организма (мочевыводящей, половой, дыхательной). Вирусные инфекции печени также могут инициировать воспалительный процесс в этом органе.
- Желчнокаменная болезнь. Наряду с холециститом относится к распространенным болезням и выявляется у каждого десятого взрослого пациента. При этом заболевании в отделах билиарной системы (пузыре и/или протоках) формируются твердые образования (камни). Отсутствие физической активности, нерегулярное питание, избыточный вес – все эти факторы могут стать пусковым механизмом для желчнокаменной болезни. Заболевания других органов пищеварительной системы (например, поджелудочной железы) также могут способствовать появлению камней.
- Опухоли. Как и в случаях с другими органами, опухолевидные образования билиарной системы могут быть доброкачественного или злокачественного типа. Доброкачественные опухоли (чаще всего полипы или аденомы) в практике гепатолога встречаются достаточно редко и как правило, обнаруживаются случайно. Что касается раковых образований, то они считаются распространенным явлением и среди всех онкологических заболеваний злокачественное поражение желчного пузыря занимает 6 место по частоте выявления. Часто раковые опухоли развиваются на фоне желчнокаменной болезни.
- Холангит. Воспалительное поражение желчных протоков, которое часто развивается на фоне холецистита. Наиболее характерна эта патология для мужчин молодого возраста. Холангит также может быть следствием опухолевидных образований, желчнокаменной болезни. Склерозирующий холангит (одна из разновидностей заболевания) возникает вследствие сбоев в работе иммунной системы и передается по наследству.
- Дискинезия желчевыводящих протоков. При этой болезни нарушается сократительная способность билиарной системы, в результате чего ухудшается отток желчи. Другими словами, желчный пузырь перестает выбрасывать желчь и она не поступает в другие органы пищеварительной системы. Чаще чем у остальных, гепатологи обнаруживают эту болезнь у молодых женщин, которые отличаются худощавым телосложением из-за неполноценного рациона.
В эту группу входят заболевания, в основе которых лежат различные нарушения кровоснабжения гепатобилиарной системы. Получая недостаточное количество элементов, которые доставляются с кровью, печень постепенно утрачивает свои функции.
Существуют следующие сосудистые заболевания гепатобилиарной системы:
- Портальная гипертензия. При этом заболевании в воротной вене (сосуде, по которому в печень поступает кровь) повышается давление, из-за чего нарушается весь процесс кровоснабжения этого органа. Это явление может быть следствием цирроза, гепатита, желчнокаменной болезни и других патологий гепатобилиарной системы. Проявляется портальная гипертензия болями возле пупка, вздутием и урчанием в животе, рвотой. Это сосудистое заболевание может спровоцировать серьезные осложнения, в числе которых печеночная энцефалопатия (поражение головного мозга токсическими веществами, которые скапливаются из-за плохой работы печени).
- Тромбоз воротной вены. Появление тромба в вене, который частично или полностью перекрывает просвет сосуда, может быть следствием заболеваний как печени, так и других систем организма. Нередко эта патология развивается на фоне повышенной свертываемости крови. Тромбоз может быть острым (как правило, приводит к летальному исходу) или хроническим. На начальной стадии тромбоз проявляется симптомами первичного заболевания (того, которое спровоцировало тромб), а с прогрессированием болезни возникают и специфические симптомы (рвота, при которой рвотные массы похожи на кофейную гущу, темные, напоминающие деготь фекалии, невыносимые боли в животе).
- Пилефлебит. При этом заболевании в воротной вене развивается острое воспаление, которое сопровождается формированием гноя. Часто развивается на фоне острого аппендицита (воспаления придатка слепой кишки) или воспаления желчного пузыря (реже). Нередко пилефлебит становится причиной появления множественных абсцессов в печени (полостей, заполненных гноем), что приводит к смерти пациента.
Детский гепатолог
 Детский гепатолог – это специалист, занимающийся выявлением и терапией патологий гепатобилиарного тракта у детей. Кроме основных положений гепатологии, этот врач должен знать, чем отличается течение того или иного заболевания с учетом особенностей детского организма. Также доктор должен владеть всей информацией, которая позволит проводить диагностику и лечение гепатобилиарных заболеваний у маленьких пациентов.
Детский гепатолог – это специалист, занимающийся выявлением и терапией патологий гепатобилиарного тракта у детей. Кроме основных положений гепатологии, этот врач должен знать, чем отличается течение того или иного заболевания с учетом особенностей детского организма. Также доктор должен владеть всей информацией, которая позволит проводить диагностику и лечение гепатобилиарных заболеваний у маленьких пациентов.В числе всех заболеваний, с которыми приходится работать детскому гепатологу, наибольшую часть занимают врожденные патологии гепатобилиарной системы. По данным статистики, с одной или несколькими болезнями такого типа рождается один ребенок на 2500 детей. Врожденные болезни могут быть следствием аномалий внутриутробного развития или передачи болезни от матери плоду. И от того, насколько быстро и правильно будет поставлен диагноз, часто зависит, будут ли беспокоить пациента эти проблемы во взрослом возрасте.
Существуют следующие врожденные патологии гепатобилиарной системы:
- Аномалии строения желчного пузыря. В норме этот орган обладает грушевидной формой и располагается немного ниже печени. При аномальном строении, он может быть двойным, иметь форму песочных часов, обладать дополнительными наростами.
- Неправильное расположение желчного пузыря. У здоровых людей этот орган располагается с правой стороны, но иногда дети рождаются с левосторонним желчным пузырем. Бывает и так, что у новорожденных диагностируется отсутствие желчного пузыря.
- Дефекты желчных протоков. Часто диагностируемой патологией из этой категории является атрезия протоков, что означает нарушение их проходимости. В некоторых случаях дети рождаются с дополнительными желчными протоками.
- Аномалии строения печени. В норме этот орган состоит из 2 долей – большой (правой) и малой (левой) и обладает клиновидной формой. При врожденных пороках может меняться форма или структура печени, появляться дополнительные доли. Иногда может выявляться полное отсутствие (агенезия) левой или правой (реже) доли печени.
- Неправильное расположение печени. Этот орган располагается горизонтально в верхней части брюшной полости. У некоторых детей печень может быть смещена влево, опущена вниз или расположена вертикально.
- Метаболические заболевания. К этой группе относятся различные патологии, вследствие которых нарушается процесс формирования желчи, аминокислот, витаминов или других веществ, которые синтезируются печенью.
- Гепатиты. Врожденное воспаление печени часто выявляют у новорожденных. Как правило, у детей диагностируют гепатит вирусного типа (А, В, С), который передается от матери плоду.
Инфекционист-гепатолог
 Инфекционист-гепатолог – это доктор, под компетенцию которого попадают все патологии гепатобилиарной системы, но наиболее углубленно он занимается заболеваниями инфекционного характера. По этиологии (происхождению) инфекции печени и сопутствующих органов могут быть вирусного, паразитарного и бактериального типа.
Инфекционист-гепатолог – это доктор, под компетенцию которого попадают все патологии гепатобилиарной системы, но наиболее углубленно он занимается заболеваниями инфекционного характера. По этиологии (происхождению) инфекции печени и сопутствующих органов могут быть вирусного, паразитарного и бактериального типа.Вирусные инфекции печени
Вирусные инфекции обладают самым большим значением среди всех причин, которые провоцируют заболевания печени, так как они являются основным фактором развития гепатита. Существует несколько форм вирусного гепатита, каждая из которых обладает характерными особенностями.Различают следующие виды вирусного гепатита:
- Гепатит А. В медицинской практике обозначен как самая распространенная и неопасная форма вирусного гепатита. Заражение происходит по причине несоблюдения гигиенических правил (грязных рук, употребления немытых овощей). Симптомами начальной стадии являются увеличенная температура, ощущение ломоты в теле, головная боль. Гепатит А не требует усиленного лечения и часто организм пациента самостоятельно справляется с заболеванием.
- Гепатит В. Эта форма гепатита передается через кровь и часто пациенты заражаются в маникюрных салонах, при использовании нестерильных шприцов. Возбудитель гепатита В может передаться также при половом контакте, который был осуществлен без соответствующих средств защиты. Для этой формы характерно слабое окрашивание кожи в желтый цвет или полное отсутствие желтушного оттенка. В целях профилактики проводится вакцинирование, которое позволяет защитить пациента на срок не менее, чем 7 лет.
- Гепатит С. Считается наиболее тяжелой формой заболеваний этой группы. Передается через кровь или половым путем (значительно реже). Больше, чем в 50 процентах случаев гепатит С приобретает хроническое течение, что может привести к раку печени. У некоторых инфицированных пациентов вирус не активируется, и они становятся носителями заболевания. В то же время, таким больным следует постоянно наблюдаться у гепатолога, так как болезнь может перейти в активную форму в любой момент. Вакцин против гепатита С на сегодняшний день не существует.
- Гепатит Д. Отличительной чертой этого гепатита является его неспособность самостоятельно развиваться в организме человека, так как размножается он только в присутствии вируса гепатита В. Таким образом, этот вирус является болезнью-спутником, которая усложняет течение и лечение гепатита В.
- Гепатит Е. По своим проявлениям этот вид болезни похож на гепатит А, с той разницей, что поражает не только печень, но и почки. Особенно опасна эта форма заболевания для женщин на поздних сроках беременности, так как почти всегда в таких случаях плод погибает, а состояние пациентки значительно ухудшается.
Паразитарные инфекции печени
Эта группа объединяет большое количество заболеваний, возбудителями которых являются паразиты или гельминты (глисты). Поражение гепатобилиарного тракта при таких болезнях является проявлением общей инфекции. Другими словами, при любой паразитарной инфекции страдает не только печень, но и другие органы.К общим симптомам таких болезней относится ухудшение состояние кожи и волос (тусклость, шелушение, сухость), плохой сон, неприятный запах во рту. Возбудители инфекций попадают в организм человека через рот, при игнорировании правил личной гигиены (поедании немытых овощей и фруктов, невымытых руки после игры с животными). Личинки паразита попадают в кишечник, откуда проникают в кровь, а затем в печень и другие органы.
Существуют следующие паразитарные инфекции гепатобилиарного тракта:
- Эхинококкоз. Заболевание провоцирует разновидность ленточных червей, которые проникая в печень формируют в органе эхинококковые кисты. Эхинококкоз – это одна из наиболее часто обнаруживаемых паразитарных инфекций гепатобилиарного отдела. Симптомы болезни начинают проявляться не сразу, а спустя несколько месяцев или даже лет. Специфичными признаками этой инфекции являются боли в правой части живота после еды или физических нагрузок, развитие сильных побочных реакций после употребления лекарств. Увеличиваясь, киста начинает давить на желчные протоки, из-за чего ухудшается отток желчи, что проявляется пожелтением кожи, тошнотой, периодической рвотой.
- Аскаридоз. Это заболевание встречается достаточно редко и развивается при проникновении аскарид (разновидности глистов) в печень. Жизнедеятельность паразитов провоцирует некрозы клеток печени, появление небольших пустот, заполненных гноем. Часто аскариды в печени становятся причиной воспаления органов билиарной системы.
- Описторхоз. Возбудителем инфекции являются гельминты, которые проникая в печень, провоцируют уплотнение и огрубение тканей, формирование грубых рубцов на поверхности органа. Пациенты жалуются на боли в зоне проекции печени, при пальпации прощупывается увеличение органа. Описторхоз может стать причиной рака печени.
- Амебиаз. Инфекцию инициируют простейшие амебы, которые сначала поражают кишечник, а затем проникают в печень. При амебиазе в печени образуются кисты, заполненные гнойным содержимым. Кожа у пациентов сухая, серого оттенка, общее состояние тяжелое.
- Токсоплазмоз. Источником заражения в подавляющем количестве случаев являются кошки. Вместе с печенью при токсоплазмозе поражается нервная и лимфатическая система, селезенка. У пациентов увеличиваются лимфатические узлы, на коже появляется мелкая сыпь (затрагивает все тело, кроме головы, ступней и ладоней), прощупывается увеличенная печень, селезенка.
Бактериальные инфекции печени
Бактериальные инфекции гепатобилиарной системы чаще всего развиваются на фоне других заболеваний печени и сопутствующих органов. Часто инфекции являются осложнением холецистита, холангита и других патологий воспалительного характера. Среди инфекций, которые развиваются как первичное заболевание, наиболее распространенным является лептоспироз, вызываемый бактерией лептоспира. Заболевание проявляется сыпью на теле, тошнотой, рвотой. Нередко кожа и глазные склеры пациента приобретают яркий желто-оранжевый оттенок, кал обесцвечивается, моча становится похожей на пиво. На фоне лептоспироза часто развивается бактериальный гепатит.Хирург-гепатолог
 Хирург-гепатолог – это врач, который проводит операции на органах гепатобилиарного тракта. Показаниями для обращения к данному специалисту могут быть раковые заболевания, наличие кист, доброкачественных опухолей или абсцессов в печени и/или сопутствующих органах. Часто оперативное вмешательство показано пациентам с мочекаменной болезнью. Некоторые виды хирургических процедур могут проводиться с целью диагностики. Примером такой операции служит биопсия печени, когда хирург-гепатолог отделяет специальным инструментом фрагмент органа для его дальнейшего исследования в лаборатории.
Хирург-гепатолог – это врач, который проводит операции на органах гепатобилиарного тракта. Показаниями для обращения к данному специалисту могут быть раковые заболевания, наличие кист, доброкачественных опухолей или абсцессов в печени и/или сопутствующих органах. Часто оперативное вмешательство показано пациентам с мочекаменной болезнью. Некоторые виды хирургических процедур могут проводиться с целью диагностики. Примером такой операции служит биопсия печени, когда хирург-гепатолог отделяет специальным инструментом фрагмент органа для его дальнейшего исследования в лаборатории.Чем занимается хирург-гепатолог?
В современной медицине существует большое количество хирургических техник, которые применяются при оперативном лечении гепатобилиарных болезней. Чтобы выбрать оптимальный метод, хирург-гепатолог назначает комплексное предварительное обследование, а также принимает к сведению причину, по которой была назначена операция, возраст больного и другие факторы.Существуют следующие виды операций, которые проводит хирург-гепатолог:
- резекция;
- дренирование;
- стентирование;
- лапароскопия;
- деструкция;
- склерозирование;
- трансплантация печени.
Резекция – это удаление фрагмента больного органа, по причине которого ухудшается функциональность всей гепатобилиарной системы. Например, при злокачественной опухоли проводится удаление пораженного участка органа, для того чтобы предотвратить распространение онкологического процесса. Также резекция может подразумевать полное удаление органа (чаще всего желчного пузыря).
Данный вид оперативного вмешательства проводится при различных врожденных аномалиях органов гепатобилиарной системы, при размозжении печени вследствие травм (аварий, падений, ударов). Резекция показана и при некоторых паразитарных инфекциях (например, при поражении печени эхинококком), при наличии опухолей или гнойных абсцессов в печени.
Дренирование
Дренирование – это выведение из печени или других органов гепатобилиарной системы патологической жидкости при помощи специального оборудования. Эта манипуляция проводится при наличии кист с гноем или абсцессов. Через прокол в брюшной стенке врач вводит длинную иглу в полость с патологическим содержимым и отсасывает его, контролируя процесс ультразвуковым или рентгенологическим прибором. Также дренирование показано при застое желчи.
Стентирование
Эта операция проводится при закупорке или сужении желчных протоков. В полость протока вставляется стент, который представляет собой полый цилиндрический предмет, выполненный из специального металла. Стент расширяет просвет желчного протока и предотвращает его дальнейшее сужение, из-за чего отток желчи восстанавливается.
Лапароскопия
Лапароскопия – это хирургическая манипуляция, которая проводится на органах гепатобилиарного тракта через небольшие проколы на коже. В эти проколы хирург-гепатолог вводит тонкий длинный зонд (лапароскоп), оснащенный видеокамерой, изображение с которой выводится на компьютерное оборудование. Получая полный обзор, врач делает выводы о состоянии больного органа. Так же таким образом может проводиться биопсия (изъятие тканей печени для исследования), несложные операции (например, по удалению камней).
Показаниями для проведения лапароскопии являются:
- подозрение на раковые опухоли;
- наличие кист (для уточнения их размеров и количества);
- желчнокаменная болезнь;
- увеличение печени неясной этиологии.
В ситуациях, когда нет возможности провести удаление опухоли методом резекции, проводится деструкция (разрушение) новообразования различными методами. Так, опухоль может быть разрушена радиочастотным излучением. При такой деструкции через прокол на коже вводится тонкий излучатель, через который осуществляется радиочастотное воздействие. Также деструкция может быть проведена химическими веществами, которые вводятся в сосуд, снабжающий опухоль кровью. В некоторых случаях проводится алкоголизация опухоли, которая подразумевает разрушение патологических тканей этиловым спиртом.
Склерозирование
Эта процедура проводится при наличии непаразитарных кист и доброкачественных опухолей. В ткани печени вводится специальное вещество, под действием которого сосуды кисты или опухоли склеиваются, и новообразование отмирает.
Трансплантация печени
Пересадка печени относится к одной из самых сложных и продолжительных по времени операций. Принцип трансплантации заключается в замене больного органа здоровым, который предоставляет донор. Самым частым показанием для проведения такой операции является цирроз печени. Также трансплантация проводится при некоторых формах гепатита, при врожденных аномалиях или злокачественных поражениях печени (если отсутствуют метастазы в другие органы).
Донором может быть живой человек, группа крови которого идентична группе крови пациента. В таких случаях у донора изымается только фрагмент печени, который пересаживается больному. Здоровая печень обладает высокой способностью к самовосстановлению, поэтому подавляющее количество таких трансплантаций печени являются успешными как для донора, так и для пациента.
Донором может также быть умерший пациент, мозг которого перестал функционировать, но остальные системы органов еще работают.
Кто такой гастроэнтеролог-гепатолог?
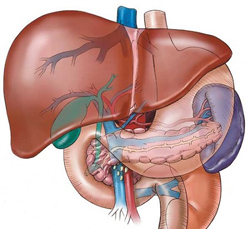 Гастроэнтеролог-гепатолог – это доктор, который обладает профессиональной подготовкой в таких областях как гастроэнтерология и гепатология. Как было сказано выше, гепатология является наукой, которая занимается изучением патологий гепатобилиарной системы. Чтобы получить полное представление о деятельности гастроэнтеролога-гепатолога, следует также ознакомиться с тем, что исследует гастроэнтерология.
Гастроэнтеролог-гепатолог – это доктор, который обладает профессиональной подготовкой в таких областях как гастроэнтерология и гепатология. Как было сказано выше, гепатология является наукой, которая занимается изучением патологий гепатобилиарной системы. Чтобы получить полное представление о деятельности гастроэнтеролога-гепатолога, следует также ознакомиться с тем, что исследует гастроэнтерология.Данная область медицины занимается изучением пищеварительного тракта и всех заболеваний, которые могут нарушить его здоровую функциональность. Пищеварительный отдел человеческого организма состоит пищевода, желудка, кишечника (тонкого и толстого), поджелудочной железы и гепатобилиарной системы. Соответственно, специалист получивший образование в данной области, должен уметь выявлять и лечить любые патологические состояния этих органов.
Какими заболеваниями занимается гастроэнтеролог-гепатолог?
В современной медицинской практике существует большой перечень заболеваний пищеварительного тракта. Учитывая тот факт, что сегодня распространено потребление малополезных полуфабрикатов и продуктов быстрого приготовления, количество пациентов с болезнями желудочно-кишечного тракта ежегодно увеличивается.Различают следующие распространенные болезни, которыми занимается гастроэнтеролог-гепатолог:
- Атония. При этой патологии органы, принимающие участие в пищеварении (чаще всего желудок и/или кишечник) утрачивают мышечный тонус, что приводит к снижению их функции.
- Гастрит. Патология проявляется поражением слизистой оболочки желудка. На данный момент гастритом болеет порядка 70 процентов людей в пожилом возрасте (от 60 до 70 лет).
- Колит. Колит - это поражение слизистых тканей толстой кишки, которое может быть следствием инфекций, длительного приема некоторых препаратов (чаще антибиотиков или слабительных средств), аллергических реакций.
- Энтерит. Энтерит - это патологические изменения структуры слизистой тонкого кишечника, из-за чего страдает процесс переваривания и выведения пищи.
- Панкреатит. Панкреатит проявляется воспалением поджелудочной железы, которое развивается чаще всего на фоне заболеваний гепатобилиарной системы (например, желчнокаменной болезни).
- Перитонит. При перитоните воспаляется оболочка брюшной полости по причине бактериальной инфекции, которая проникает из других органов.
- Дивертикулы. Под этим термином подразумевается наружное выпячивание стенок органа (чаще всего кишечника или пищевода). Полости, сформированные в месте выпячивания, имеют тенденцию к нагноению и дальнейшей перфорации (разрыву).
- Дисбактериоз. Дисбактериоз - это нарушение нормального состава микрофлоры кишечника, которое развивается вследствие некоторых заболеваний, приема антибиотиков, несбалансированного рациона.
- Дискинезия. При дискинезии у пациента снижается двигательная активность органов пищеварительной системы (чаще всего кишечника или пищевода), что нарушает процесс усвоения пищи.
- Язвенная болезнь. При язвенной болезни на слизистой желудка, пищевода или кишечника появляются язвы. Болезнь может поражать как отдельный орган, так и несколько органов.
- Опухоли. Опухолевидные образования злокачественного или доброкачественного типа могут развиваться на слизистой желудка, кишечника и других отделов системы пищеварения.
Онколог-гепатолог
 Онколог-гепатолог – это врач, который занимается выявлением и последующим лечением раковых заболеваний гепатобилиарной системы. Злокачественные опухоли могут быть первичными (изначально развиваться в пораженном органе) или вторичными (метастазы из соседних органов). Для печени наиболее характерен рак вторичного типа, который выявляется 20 раз чаще, чем первичные опухоли. Онкологическим заболеваниям печени в большей степени подвержены мужчины старше 50 лет. Рак желчного пузыря, напротив, чаще является первичным заболеванием и характерен для женщин.
Онколог-гепатолог – это врач, который занимается выявлением и последующим лечением раковых заболеваний гепатобилиарной системы. Злокачественные опухоли могут быть первичными (изначально развиваться в пораженном органе) или вторичными (метастазы из соседних органов). Для печени наиболее характерен рак вторичного типа, который выявляется 20 раз чаще, чем первичные опухоли. Онкологическим заболеваниям печени в большей степени подвержены мужчины старше 50 лет. Рак желчного пузыря, напротив, чаще является первичным заболеванием и характерен для женщин.К причинам, которые увеличивают вероятность злокачественного поражения органов гепатобилиарной системы, относятся:
- некоторые формы гепатита, протекающие в хронической форме;
- цирроз;
- алкогольная зависимость;
- паразитарные инфекции.
Консультация (прием) у гепатолога
 Консультация у гепатолога включает осмотр и опрос пациента, а также назначение дополнительных инструментальных и лабораторных исследований. Традиционно, как и остальные врачи, гепатолог начинает свою консультацию с опроса. Далее он приступает к осмотру пациента и после этого назначает необходимые для уточнения диагноза анализы.
Консультация у гепатолога включает осмотр и опрос пациента, а также назначение дополнительных инструментальных и лабораторных исследований. Традиционно, как и остальные врачи, гепатолог начинает свою консультацию с опроса. Далее он приступает к осмотру пациента и после этого назначает необходимые для уточнения диагноза анализы.Опрос у гепатолога
Обычно опрос начинается с выяснения жалоб у пациента. Как правило, пациента, обратившегося за помощью к гепатологу, мучают боли в области правого подреберья. Врач уточняет локализацию болей, иррадиацию (куда они отдают) и их интенсивность. Важным диагностическим критерием является время появления болей. Если боли появляются после обильного приема пищи, это говорит в пользу патологии желчного пузыря. Характер болевого синдрома при патологии гепатобилиарной системы может быть очень разнообразным, поэтому гепатолог очень внимательно опрашивает пациента. Кроме болевого синдрома, пациента, обратившегося за консультацией к гепатологу, часто беспокоит тошнота, рвота и другие диспепсические проявления. При желчнокаменной болезни пациенты начинают резко худеть, поэтому гепатолог также интересуется, не потерял ли больной в весе или наоборот.Примерными вопросами гепатолога могут быть:
- Как часто беспокоят боли в правом подреберье?
- Когда появляется болевой синдром? До или после еды?
- Похудел ли пациент за последние недели? Если да, то насколько?
- Часто ли мучает тошнота, рвота? Если да, то после употребления каких продуктов?
- Может ли пациент описать характер болей? Это острая или тупая боль? Куда она отдает?
Врожденными наследственными патологиями печени являются:
- синдром Жильбера;
- болезнь Вильсона-Коновалова;
- различные гемохроматозы;
- синдром Криглера-Найяра;
- синдром Дабина-Джонсона.
Осмотр у гепатолога
Свой осмотр гепатолог начинает с визуализации кожных покровов и видимых слизистых (склер) пациента. Даже незначительное повышение билирубина (желчного пигмента) может придавать склерам пациента желтоватый оттенок. Умеренное повышение билирубина дает желтушное окрашивание и кожи, и слизистых оболочек. Далее гепатолог просит пациента показать язык. При большинстве печеночных патологиях язык становится сухим и обложенным, иногда покрывается бурым налетом. Так же в плановый осмотр входит пальпация лимфатических узлов. Это проводится с целью исключить новообразования (опухоли) печени и других органов.Основным моментов в осмотре пациента у гепатолога является пальпация (ощупывание) печени. Пальпация печени начинается с того, что врач определяет нижнюю границу печени. Положив ладонь продольно, врач просит пациента вдохнуть животом, то есть надуть живот. За вдохом следует медленный выдох. В процессе выдоха ладонь врача плавно погружается вглубь брюшной стенки. Таким образом гепатолог пальпирует нижний край печени. В норме нижний край печени должен соответствовать краю реберной дуги. Большинство патологий печени сопровождаются ее увеличением. В данном случае врач фиксирует нижний край печени, выступающий на 3 – 4 сантиметра и более от реберной дуги.
Анализы, которые назначает гепатолог
Как и любой другой врач, для уточнения диагноза гепатолог заканчивает свою консультацию тем, что рекомендует пациенту определенные дополнительные исследования. Чаще всего это лабораторные анализы, такие как общий анализ крови и общий анализ мочи, биохимический анализ, включая печеночные пробы. Из инструментальных исследований гепатолог чаще всего назначает ультразвуковое исследование (УЗИ) печени.К лабораторным анализам, которые назначаются гепатологом, относятся:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови, включая печеночные пробы;
- анализ на антигены к вирусам гепатита В, С и D.
Общий анализ крови – выявляет снижение или увеличение элементов крови. При гепатитах и желтухе в общем анализе отмечается анемия (снижение количества эритроцитов и гемоглобина), иногда увеличение количества лейкоцитов. При циррозе печени отмечается тромбоцитопения – снижение количества тромбоцитов, что ведет к повышенной кровоточивости.
Общий анализ мочи
Анализ мочи информативен при патологиях печени, сопровождающиеся желтухой. В данном случае в моче обнаруживаются фрагменты билирубинового обмена.
Биохимический анализ крови
Биохимический анализ крови является наиболее информативным при патологиях печени. Например, при циррозах и гепатитах частым лабораторным признаком является диспротеинемия. Этот термин означает диспропорцию между концентрацией альбуминов и глобулинов крови. В норме концентрация альбуминов равна 50 – 55 граммам, на долю же глобулинов приходится 15 – 20 грамм (таким образом, общая концентрация белков составляет около 70 граммов). При патологиях печени уровень альбуминов падает. Происходит это вследствие пониженного синтеза альбуминов клетками печени из-за ее поражения. Вследствие этого компенсаторно растет концентрация глобулинов. Таким образом, происходит нарушение пропорции этих двух фракций, что и называется диспротеинемией. Это очень важный диагностический признак, поэтому биохимический анализ крови должен проводиться в обязательном порядке.
Печеночные пробы
Печеночные пробы – также являются обязательным элементом в диагностике патологий печени. Основными параметрами при этом являются АЛАТ (аланинаминотрансфераза), АСАТ (аспартатаминотрансфераза), билирубин. Повышение концентрации этих ферментов говорит о нарушении функции печени и о синдроме холестаза (застоя желчи).
Анализ на антигены к вирусам гепатита В, С и Д
Данный вид анализов является очень специфическим и рекомендуется тогда, когда врач-гепатолог предполагает наличие хронического вирусного гепатита. Известно, что когда вирус проникает в организм человека, против него иммунной системой вырабатываются антитела. Аналогичная ситуация происходит и с вирусами гепатита. Против их структурных элементов (например, капсулы или антигены) вырабатываются белки (антитела), которые циркулируют потом в крови. Впоследствии эти антитела являются специфическими маркерами в диагностике вирусных гепатитов. Например, антитела к HbS-антигену являются показателями вирусного гепатита В.
Инструментальная диагностика
Самым частым исследованием, которое назначается врачом-гепатологом, является ультразвуковое исследование (УЗИ) печени. Данное исследование является неинвазивным (нетравматичным), не требует специальной подготовки, а самое главное, является очень информативным.Печень обладает равномерной структурой умеренной эхогенности. Участками повышенной эхогенности (белыми на мониторе) являются капсула печени и сосуды. Переднезадний размер левой доли печени в норме составляет до 7 сантиметров, в то время как правой доли – до 12 сантиметров. | Основным признаком цирроза печени на УЗИ является уплотнение ткани печени, которое выражается в формирование специфических узлов. Эти узлы отличаются повышенной эхогенностью, что проявляется на УЗИ в светлых участках. | При гепатите основные изменения касаются размеров печени. Печень увеличивается в размерах, а также в ней отмечаются диффузные (распространенные) воспалительные изменения. |
Услуги гепатолога
 Гепатолог предоставляет такие услуги как консультация, диагностика и назначение лечения. Консультация гепатолога заключается в опросе, сборе анамнеза (истории болезни) а также в осмотре пациента. Консультация позволяет предположить первичный диагноз. Диагностика предполагает проведение необходимых лабораторных и инструментальных исследований.
Гепатолог предоставляет такие услуги как консультация, диагностика и назначение лечения. Консультация гепатолога заключается в опросе, сборе анамнеза (истории болезни) а также в осмотре пациента. Консультация позволяет предположить первичный диагноз. Диагностика предполагает проведение необходимых лабораторных и инструментальных исследований. Лечение у гепатолога
Назначение лечения, как правило, проводится на повторных консультациях, после того как был подтвержден диагноз. После назначения лечения гепатолог рекомендует повторную диагностику, для того чтобы оценить эффективность назначенного лечения, или, если оно не подходит, поменять его.Если говорить о противовирусном лечении, то есть о лечении вирусных гепатитов, то в данном случае его эффективность оценивается по концентрации противовирусных антител. Анализы, измеряющие количество специфических антител, проводятся до лечения и спустя несколько месяцев после него. Если отмечается снижение титра антител, значит, лечение эффективно и рекомендуется его продолжать. Эффективность других же патологии оценивается по самочувствию больного и по лабораторным анализам.
Гепатопротекторы и другие лекарства, назначаемые гепатологом
В арсенале гепатолога имеется широкий спектр различных препаратов. Как правило, это гепатопротекторы (средства, улучшающие функцию печени) и препараты, оказывающие влияние на желудочно-кишечный тракт. Также гепатолог может назначать противовирусные препараты, антибиотики, интерферон.Препарат из группы гепатопротекторов. Повышает резистентность (сопротивляемость) клеток печени к действию токсинов. Стимулирует синтез белков в печени, также устраняет накопившиеся свободные радикалы. Назначается профилактическими курсами по 2 – 3 месяца. | |
Также является препаратом из категории гепатопротекторов. Связывает и, таким образом, устраняет свободные радикалы. Стимулирует регенеративные и репаративные процессы в печени. Назначается как в профилактических, так и в лечебных целях. | |
Оказывает желчегонное и гепатопротекторное действие. Так же защищает гепатоциты (печеночные клетки) от агрессивного воздействия желчных кислот. Урсосан способствует растворению холестериновых желчных камней и предупреждает развитие новых. | |
Препарат из группы противовирусных средств, применяется для лечения хронического вирусного гепатита С. | |
Это противовирусный препарат, назначаемый при лечении гепатита В. Механизм действия заключается в замедлении роста вируса внутри печеночных клеток. | |
Препарат из группы иммуномодуляторов, в основе которого находится интерферон. Он назначается при хронических гепатитах В и С. Подавляет рост и размножение вируса, таким образом, осуществляя противовирусное действие. |