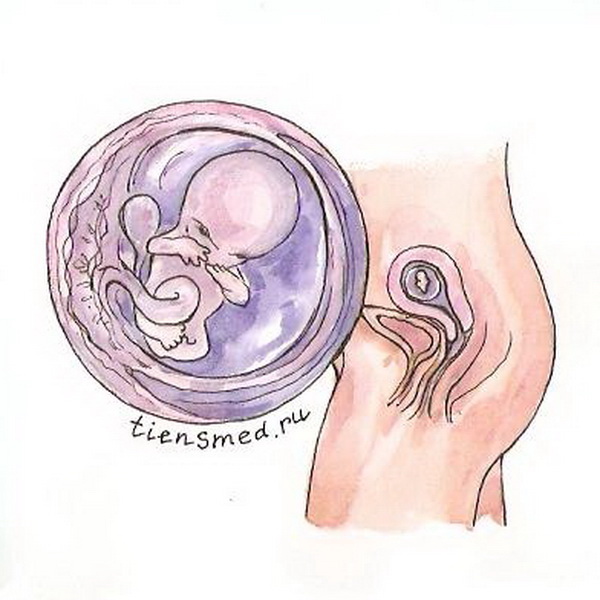
- Плод
- УЗИ и анализы
- Посещение врача акушера-гинеколога
- Ощущения, признаки беременности и изменения в состоянии организма
- 10 недель беременности: перепады настроения (рекомендации психолога) – видео
- Выделения
- Кровотечение
- Матка и живот
- Боли в животе и других частях тела
- Секс
- Вес
- Питание и алкоголь
- Простуда, высокая температура
- Разрешенные лекарства
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Конечно, эмбриональный срок беременности, с точки зрения чистой науки, является гораздо более точным, чем акушерский, поскольку в подавляющем большинстве случаев зачатие ребенка происходит именно в период овуляции. Но акушерский срок, хотя и не точный, является традиционным и используемым врачами с давних времен. Поэтому, несмотря на его неточность и некоторую условность, до сих пор врачи используют акушерский срок для определения длительности беременности.
Эмбриональный срок врач обычно определяет в ходе УЗИ-исследования по размеру плода, а акушерский просто высчитывается арифметически по дате начала последней менструации. Точность эмбрионального срока составляет плюс-минус четыре дня, и определяют его только в первом триместре беременности, поскольку до 13-ти недель плод имеет одинаковые размеры у разных женщин вне зависимости от генетических особенностей как родителей, так и его самого. А после 13-ти недель плод может иметь различный размер у разных женщин на одном и том же сроке беременности, так как его рост и вес определяются индивидуальными генетическими особенностями и характером питания матери.
Если эмбриональный и акушерский сроки отличаются друг от друга менее, чем на две недели, то дальнейший счет ведут по акушерскому сроку. Если же они различаются более, чем на две недели, то дальнейший счет беременности ведут по эмбриональному сроку.
Плод
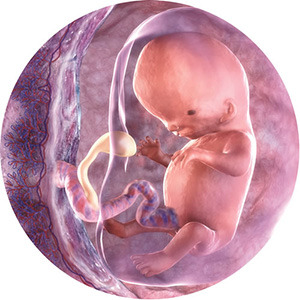 На десятой неделе беременности плод достигает 30 – 40 мм (в среднем 31 плюс-минус 1,6 мм) в длину и 4 плюс-минус 0,2 г веса. По своему внешнему виду, строению и функционированию органов крошечный плод уже похож на обычного человека, только пока еще очень маленького, прозрачного и без волос. К началу десятой недели уже завершилась закладка основных систем и органов, а в течение оставшихся 30-ти недель беременности они будут только активно расти и развиваться, приобретая свойства, необходимые для полноценной жизни вне материнской утробы.
На десятой неделе беременности плод достигает 30 – 40 мм (в среднем 31 плюс-минус 1,6 мм) в длину и 4 плюс-минус 0,2 г веса. По своему внешнему виду, строению и функционированию органов крошечный плод уже похож на обычного человека, только пока еще очень маленького, прозрачного и без волос. К началу десятой недели уже завершилась закладка основных систем и органов, а в течение оставшихся 30-ти недель беременности они будут только активно расти и развиваться, приобретая свойства, необходимые для полноценной жизни вне материнской утробы.На десятой неделе заканчивается полное формирование конечностей (рук и ног), и они приобретают вид и функции ручек и ножек, как у новорожденного ребенка. В дальнейшие оставшиеся 30 недель конечности плода будут только расти, увеличиваясь в размерах. А на десятой неделе ручки и ножки уже сгибаются в коленных и локтевых суставах, и на них есть пальцы, которые малыш может сжимать в кулачок.
Ротовая полость и ушная раковина также уже полностью сформированы, появляется глазная щель, и плод может открывать глаза. Плод способен открывать и закрывать рот, класть в него пальцы, подносить ручки к лицу, а также гримасничать, разрабатывая мимические мышцы. Гримасничание и совершение других движений с одной стороны способствует, а с другой – отражает развитие мозга, которое на десятой неделе происходит с невероятной скоростью – за одну минуту образуется около 250 тысяч нервных клеток. В то же время нервная система уже разделена на два основных отдела – центральную и периферическую.
Кишечник, прямая кишка и желчные протоки к десятой неделе завершают свое развитие, и начинают активно функционировать. Наружные половые органы уже также сформированы, но их еще не видно на УЗИ из-за малых размеров. Более того, внутренние половые органы на десятой неделе уже вырабатывают половые гормоны, мужские – тестостерон, а женские – эстроген. Под влиянием собственных половых гормонов тело плода приобретает характерные женские или мужские особенности строения.
На десятой неделе продолжает активное развитие печень, лимфатическая и иммунная система, а также формируются молочные зубы из заложенных ранее зачатков, которые будут расти и прорезываться на первом году жизни младенца.
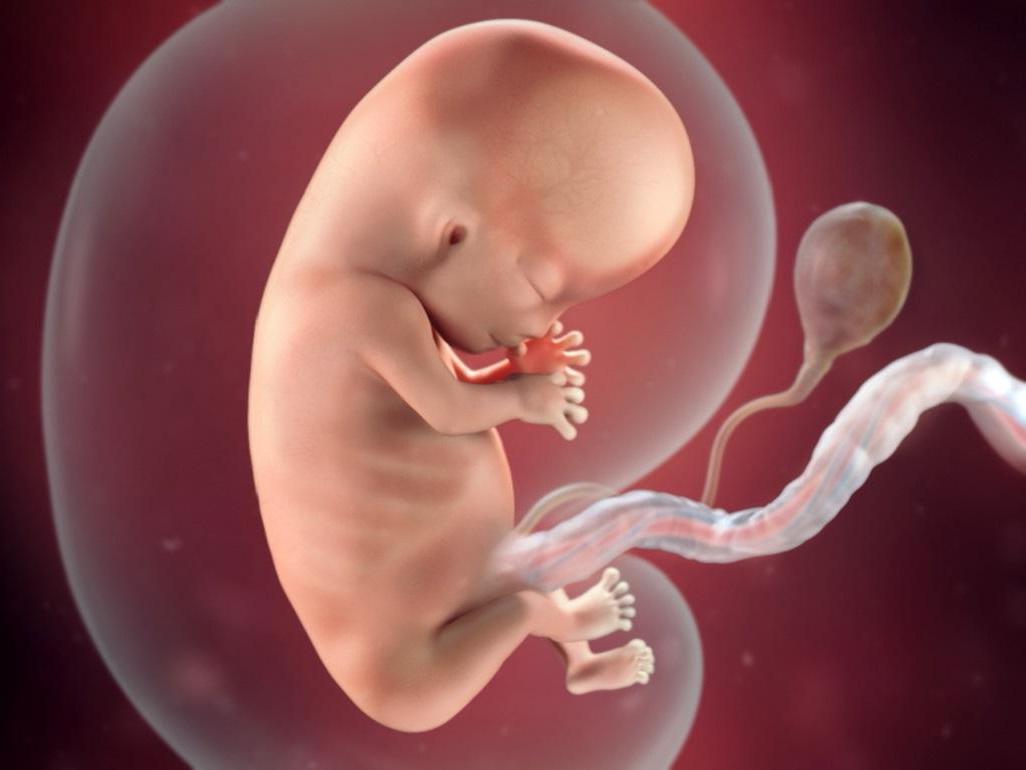
Кроме того, на десятой неделе плод очень много двигается, что отражает сложные процессы формирования нервной системы, особенно мозжечка, который контролирует все движения человека. Плод непроизвольно кувыркается, переворачивается, шевелит ручками и ножками, сгибая их или пытаясь совершить иные движения. Внутри плодного пузыря (амниона) находится примерно 20 мл околоплодных вод, в которых и плавает малыш, совершая разнообразные движения.
УЗИ и анализы
На десятой неделе УЗИ-исследование проводят только в том случае, если ранее его не делали. В такой ситуации УЗИ необходимо для определения эмбрионального срока беременности, количества плодов в матке (один или более), жизнеспособности плода (по наличию сердцебиения и шевелений), а также состояния плаценты и кровотока в ней.
 В принципе, на десятой неделе можно уже делать скрининговое УЗИ для выявления пороков развития, однако, по мнению практикующих врачей, самое оптимальное время для этого исследования – это 12 – 13 неделя. Поэтому, несмотря на то, что скрининговое УЗИ можно делать в период с 10 по 14 недели беременности, лучше всего пройти данное обследование на 12 – 13 неделе.
В принципе, на десятой неделе можно уже делать скрининговое УЗИ для выявления пороков развития, однако, по мнению практикующих врачей, самое оптимальное время для этого исследования – это 12 – 13 неделя. Поэтому, несмотря на то, что скрининговое УЗИ можно делать в период с 10 по 14 недели беременности, лучше всего пройти данное обследование на 12 – 13 неделе.Учитывая близость скринингового УЗИ, и несмотря на отсутствие данного исследования ранее, многие врачи могут предложить женщине не производить это обследование на 10-й неделе, а подождать еще две недели, и пройти одно УЗИ – на 12 – 13 неделе.
На десятой неделе, если женщина уже встала на учет в консультации и сдала все необходимые для этого анализы, при нормальном течении беременности никакие другие дополнительные исследования не назначаются.
Однако при подозрении на генетические заболевания у плода на 10-й неделе проводится забор ворсин хориона с последующим генетическим картированием. Это исследование назначается не всем женщинам, а только тем, у кого имеются факторы риска развития генетических уродств (например, возраст старше 35 лет, употребление алкоголя, наличие кровных родственников с генетическими заболеваниями и т.д.) или подозрения на таковые (например, на УЗИ врач увидел какие-то отклонения у плода).
Кроме того, на 10-й неделе врач может назначить анализ на уровень ХГЧ в крови, если имеются подозрения на угрозу выкидыша. В других случаях этот анализ не назначается.
Если же женщина к десятой неделе беременности еще не встала на учет в женской консультации, то ей необходимо это сделать. При постановке на учет врач обязательно назначает следующие анализы, рекомендованные Министерством здравоохранения:
- Общий анализ мочи (при наличии хронических заболеваний почек или мочевого пузыря – дополнительно анализ мочи по Нечипоренко);
- Общий анализ крови;
- Кал на яйца глист;
- Биохимический анализ крови (уровень сахара в крови, общий белок, белковые фракции, билирубин, мочевина, креатинин, холестерин, триглицериды, АсАТ, АлАТ, щелочная фосфатаза);
- Кровь на группу и резус-фактор;
- Коагулограмма (тромбоциты, АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Бактериальный посев мочи;
- Гинекологический мазок и бакпосев отделяемого влагалища;
- Мазок на цитологию (по Папаниколау);
- Исследование на половые инфекции (проводится до 16-ти недель беременности);
- Анализы на опасные инфекции (ВИЧ, сифилис, гепатиты);
- Анализ генотипа у врача-генетика (для женщин старше 35 лет).
Мазок на цитологию, анализ генотипа у врача-генетика, кровь на группу и резус-фактор сдается один раз за весь период беременности при постановке на учет, так как в течение дальнейшего вынашивания плода показатели данных исследований не изменяются. Если у женщины отрицательный резус-фактор крови, то в дальнейшем несколько раз в течение беременности она должна будет сдавать анализ на антитела к резусу. Наличие таких антител свидетельствует о резус-конфликте между организмом матери и плода, который приводит к гемолитической болезни новорожденных. Поэтому если в течение беременности выявляются антитела к резус-фактору, то проводится лечение, направленное на профилактику гемолитической болезни новорожденных.
Бактериальный посев мочи, кал на яйца глист и исследование на половые инфекции также обычно сдаются только один раз за всю беременность при постановке на учет. Однако если во время беременности возникают подозрения на наличие гельминтоза, половых инфекций, а также заболеваний почек или мочевого пузыря, то указанные тесты могут быть назначены повторно для выявления имеющейся патологии и последующего лечения.
 Общий анализ мочи и общий анализ крови по рекомендациям Министерства здравоохранения России при нормальном течении беременности сдаются только три раза – при постановке на учет, на 18-й и на 30-й неделях. Однако на практике почти во всех консультациях стран бывшего СССР данные анализы назначаются при каждом посещении консультации, так как они позволяют своевременно выявлять бессимптомно протекающие заболевания почек, мочевого пузыря и анемию, которые довольно часто встречаются у беременных женщин. Эти анализы необременительны для женщин, поэтому сдавать их несложно, а пользу от них трудно переоценить. Например, общий анализ крови, сданный на 12-й неделе и показавший низкий уровень гемоглобина, позволяет выявить анемию и начать ее лечение гораздо раньше 18-й недели, что предотвратит существенное ухудшение самочувствия беременной, гипоксию плода и другие осложнения, обусловленные дефицитом гемоглобина. А появление белка в общем анализе мочи свидетельствует о развитии опасного осложнения – гестоза, которое необходимо лечить в стационаре. Если моча сдается при каждом посещении консультации, то выявить это грозное осложнение можно на максимально ранней стадии.
Общий анализ мочи и общий анализ крови по рекомендациям Министерства здравоохранения России при нормальном течении беременности сдаются только три раза – при постановке на учет, на 18-й и на 30-й неделях. Однако на практике почти во всех консультациях стран бывшего СССР данные анализы назначаются при каждом посещении консультации, так как они позволяют своевременно выявлять бессимптомно протекающие заболевания почек, мочевого пузыря и анемию, которые довольно часто встречаются у беременных женщин. Эти анализы необременительны для женщин, поэтому сдавать их несложно, а пользу от них трудно переоценить. Например, общий анализ крови, сданный на 12-й неделе и показавший низкий уровень гемоглобина, позволяет выявить анемию и начать ее лечение гораздо раньше 18-й недели, что предотвратит существенное ухудшение самочувствия беременной, гипоксию плода и другие осложнения, обусловленные дефицитом гемоглобина. А появление белка в общем анализе мочи свидетельствует о развитии опасного осложнения – гестоза, которое необходимо лечить в стационаре. Если моча сдается при каждом посещении консультации, то выявить это грозное осложнение можно на максимально ранней стадии.Коагулограмма и биохимический анализ крови обычно сдаются три раза – при постановке на учет, в 22 – 24 недели и в 32 недели беременности. Но при развитии осложнений беременности эти анализы могут сдаваться чаще. Однако решение, нужны или нет данные показатели, принимает врач.
Анализы на опасные инфекции (ВИЧ, сифилис, гепатиты В и С) сдаются три раза за беременность независимо от того, как она протекает – при постановке на учет, в 30 недель и за несколько дней до предполагаемой даты родов.
Мазок из половых путей берется при постановке на учет, в 20 недель и за несколько дней до предполагаемой даты родов. Но если женщину беспокоят какие-либо неприятные ощущения в половых путях, то мазки берут чаще.
Если у женщины имеются какие-либо хронические заболевания или жалобы, то врач может назначить и другие анализы в дополнение к основным.
Посещение врача акушера-гинеколога
 Если беременная к десятой неделе уже встала на учет в женской консультации, то при нормальном самочувствии и отсутствии каких-либо жалоб ей не нужно посещать акушера-гинеколога на данном сроке беременности. Но если женщина плохо себя чувствует или наблюдает у себя какие-либо тревожные симптомы (например, кровянистые или коричневые выделения, сильные схваткообразные боли в животе, выраженные отеки и т.д.), то ей следует прийти к врачу на 10-й неделе, не дожидаясь запланированной при прошлом посещении даты очередного визита.
Если беременная к десятой неделе уже встала на учет в женской консультации, то при нормальном самочувствии и отсутствии каких-либо жалоб ей не нужно посещать акушера-гинеколога на данном сроке беременности. Но если женщина плохо себя чувствует или наблюдает у себя какие-либо тревожные симптомы (например, кровянистые или коричневые выделения, сильные схваткообразные боли в животе, выраженные отеки и т.д.), то ей следует прийти к врачу на 10-й неделе, не дожидаясь запланированной при прошлом посещении даты очередного визита.Если же женщина не встала на учет в женской консультации, то на 10-й неделе это необходимо сделать. В принципе, первый визит в консультацию и постановку на учет можно произвести до 13-й недели включительно, однако лучше всего это делать на 8 – 9 неделях беременности.
При постановке на учет врач акушер-гинеколог в обязательном порядке производит следующие действия и обследования:
- Заводит необходимую документацию, форма которой утверждена Министерством здравоохранения страны, и в которой будут фиксироваться все сведения, относящиеся к течению беременности и состоянию женщины. Такая документация может иметь различные формы в разных странах СНГ. Однако она отличается только рядом непринципиальных нюансов, а в основных аспектах совершенно одинакова во всех странах бывшего СССР. Например, везде заводится два документа: один находится в консультации, а второй – у женщины на руках. Документ беременной женщины должен быть при ней постоянно, так как он требуется при госпитализации, посещении других специалистов и т.д.
- Врач начинает прием с беседы с беременной женщиной. В ходе беседы обязательно выясняется, болела ли женщина краснухой, имеет ли прививку от этого заболевания, страдала ли она гинекологическими заболеваниями, и какими, перенесла ли операции, и какие (в том числе кесарево сечение), были ли у нее беременности до этого, как они протекали, как закончились, какие были роды, были ли аборты, выкидыши и т.д. Также в ходе беседы врач выясняет, страдает ли какими-либо хроническими заболеваниями женщина в настоящее время, и принимает ли по этому поводу какие-то препараты.
- В конце беседы врач спрашивает дату начала последней менструации, и на этом основании рассчитывает срок беременности и вычисляет предполагаемую дату родов.
- После беседы врач проводит общий осмотр женщины, в ходе которого выясняет, есть ли варикозно расширенные вены на ногах, есть ли признаки опухоли в молочных железах, а также измеряет артериальное давление, размеры таза, рост и вес.
- После общего осмотра врач производит гинекологический осмотр (оценивает размеры и состояние матки, шейки матки и влагалища) и забирает необходимые мазки.
- После беседы и осмотра врач дает советы по тому, как себя вести во время беременности, заниматься ли физическими упражнениями, какие принимать витамины и лекарственные препараты, а также в случае необходимости назначает лечение.
- Затем выписываются направления на все необходимые анализы и посещение других врачей-специалистов – терапевта, ЛОРа, офтальмолога, стоматолога, эндокринолога, а также на ЭКГ и на скрининговое УЗИ-обследование (проводится в сроке 10 – 14 недель для выявления пороков развития).
- В конце приема врач назначает дату следующего визита в консультацию. При первом визите в 10 недель врач, как правило, назначает следующий визит через две недели, чтобы женщина пришла со всеми результатами анализов, консультациями других врачей и заключением скринингового УЗИ. Врач изучает все результаты обследований и, при необходимости, назначает лечение и дату очередного визита.
Если беременность протекает нормально, то врач назначает визиты в консультацию по одному разу в месяц до 28-й недели, по два раза в месяц с 28 по 37 недели, и еженедельно с 37 недели до родов. При осложненном течении беременности, естественно, врач назначает визиты в консультацию гораздо чаще, и в таком случае количество и частота посещений зависят от общего состояния женщины и плода, а также от эффективности лечения. При осложнениях беременности врач назначает визиты в консультацию так часто, как считает нужным, не сообразуясь с графиком посещений, приведенным выше и рассчитанным на нормальное течение беременности.
Ощущения, признаки беременности и изменения в состоянии организма
 На десятой неделе беременности женщина все еще испытывает явления токсикоза – тошноту, рвоту и головокружения. Причем тошнота может присутствовать в течение всего дня, а не только в утренние часы, а провоцировать ее усиление могут резкие запахи, которые субъективно женщине стали неприятны. Рвота также может возникать в ответ на раздражающие женщину запахи или просто в ответ на резкую смену позы, на прием пищи и т.д. Если рвота бывает не чаще 1 – 3 раз в сутки, то это является нормальным. Но если рвота чаще трех раз в сутки, то это опасно, так как может привести к обезвоживанию организма женщины и, как следствие, к нарушению роста и развития плода, а в тяжелых случаях даже к его смерти. Поэтому при частой рвоте (более трех раз в сутки) необходимо обратиться к врачу, чтобы он выписал противорвотное средство.
На десятой неделе беременности женщина все еще испытывает явления токсикоза – тошноту, рвоту и головокружения. Причем тошнота может присутствовать в течение всего дня, а не только в утренние часы, а провоцировать ее усиление могут резкие запахи, которые субъективно женщине стали неприятны. Рвота также может возникать в ответ на раздражающие женщину запахи или просто в ответ на резкую смену позы, на прием пищи и т.д. Если рвота бывает не чаще 1 – 3 раз в сутки, то это является нормальным. Но если рвота чаще трех раз в сутки, то это опасно, так как может привести к обезвоживанию организма женщины и, как следствие, к нарушению роста и развития плода, а в тяжелых случаях даже к его смерти. Поэтому при частой рвоте (более трех раз в сутки) необходимо обратиться к врачу, чтобы он выписал противорвотное средство.Помимо головокружений, женщину могут беспокоить головные боли или даже обмороки, возникающие из-за субъективного ощущения нехватки воздуха. Также характерны усталость, сонливость, утомляемость, рассеянность, перепады настроения, раздражительность и плаксивость. Из-за эмоциональной нестабильности и утомляемости, а также возникающих переживаний часто женщины страдают от бессонницы.
Кроме того, растущая матка сдавливает близлежащие органы и седалищный нерв, что провоцирует частое мочеиспускание, ощущение распирания и болей в бедрах, боли в ягодице, отдающие в ногу. А из-за расслабляющих влияний нервной системы, которая подает матке сигналы, уменьшающие ее сократительную активность, возникают запоры, так как сокращения матки и кишки регулируются одними и теми же нервными стволами.
Грудь по-прежнему нагрубает, умеренно болит или внутри ее тканей ощущается как бы инородное тело. На поверхности кожи молочных желез заметна венозная сеточка. Ареолы и соски становятся гораздо более темными, если этого не произошло ранее, а их чувствительность – очень сильная. Чтобы не раздражать и не напрягать грудь, желательно подобрать удобный бюстгальтер из натуральных тканей. Темной также становится полоска на животе, которая идет от пупка к лобку (в обиходе ее называют "тещина дорожка").
Подробнее о признаках беременности
10 недель беременности: перепады настроения (рекомендации психолога) – видео
Выделения
На десятой неделе нормальные выделения – умеренные или обильные, окрашенные в белесый или прозрачный цвет, имеющие однородную слизистую консистенцию, и без какого-либо неприятного запаха. При наличии таких выделений у женщины нет причин для беспокойства, так как все процессы протекают нормально.
Но если изменяется характер выделений, например, цвет становится другим (желтый, зеленый, серый и т.д.), появляется примесь гноя или слизи, консистенция приобретает неоднородность (например, появляются творожистые включения, хлопья или пузырьки) или чувствуется резкий неприятный запах, то это является признаком неблагополучия и симптомом заболевания. Поэтому при изменении нормального характера выделений следует обратиться к врачу для обследования и лечения.
Наличие кровянистых или коричневых выделений свидетельствует об угрозе выкидыша. Их появление требует скорейшего обращения к врачу для проведения лечения, направленного на сохранение беременности. Если коричневые или кровянистые выделения сочетаются со схваткообразными болями внизу живота или в пояснице, это может быть признаком начинающегося выкидыша, и поэтому в такой ситуации следует срочно вызывать "Скорую помощь" и госпитализироваться в стационар для проведения сохраняющего беременность лечения.
Однако если кровянистые выделения не сопровождаются болями внизу живота или пояснице, и появляются в небольшом количестве после полового акта или после гинекологического обследования, то они, как правило, обусловлены не угрозой выкидыша, а банальной эрозией шейки матки.
Подробнее о выделениях из влагалища
Кровотечение
Согласно данным статистики, примерно 30% всех беременностей протекают с однократными или многократными эпизодами кровотечений. При этом врачи, прежде всего, успокаивают женщин – увидев кровь на трусах на десятой неделе беременности, не нужно паниковать и думать, что начался выкидыш. Ведь небольшое количество крови на белье не является симптомом выкидыша, а обусловлено ранками на слизистой влагалища или эрозией шейки матки. Поэтому если выделилось несколько капель крови, то это, как правило, неопасно.
Однако если в течение часа непрерывно выделяется кровь, особенно если в ней имеются сгустки, то это уже кровотечение. И в таком случае необходимо немедленно вызывать "Скорую помощь" и госпитализироваться в стационар, так как кровотечение может быть признаком угрозы или даже начинающегося выкидыша. Особенно опасна ситуация, когда кровотечение сопровождается болями внизу живота или в пояснице.
Кроме того, кровотечение на десятой неделе может быть обусловлено внематочной беременностью – патологией, которая требует срочного медицинского хирургического вмешательства. Если операция по поводу внематочной беременности не будет произведена своевременно, то женщина умрет от кровопотери.
Матка и живот
Матка на десятой неделе приобретает размер и форму крупного грейпфрута – она округлая и достигает 12 – 15 см в диаметре. На этом сроке матка из-за значительно увеличившегося размера начинает слегка выступать над уровнем лобковой кости. Буквально через 1 – 2 недели дно матки уже можно будет прощупать руками через переднюю брюшную стенку, поскольку оно поднимется над лобком достаточно высоко.
Живот на десятой неделе беременности только чуть-чуть выступает вперед, а талия несколько сглажена из-за увеличившихся боков, но пока это под одеждой незаметно. В принципе, заметить, что женщина беременна, может только наметанный глаз. Однако если на десятой неделе женщина ляжет на спину, то ее живот не провиснет и не провалится, как это обычно бывает у небеременных, а останется на уровне грудины, сверху станет как бы плоским и немного выступит в стороны по бокам. Кроме того, на животе появляется темная полоса, идущая от пупка к лобку (если она не появилась ранее).
Боли в животе и других частях тела
 На десятой неделе беременности в норме у женщины могут присутствовать болевые ощущения в различных частях тела, обусловленные ростом матки и оказываемым ей давлением на различные ткани и органы. Так, чувство потягивания или боли в паховых областях или по бокам живота обусловлено натяжением связок матки, которые удерживают данный орган в брюшной полости. А поскольку матка становится тяжелее, то связки вынуждены натягиваться и напрягаться, чтобы удержать потяжелевший орган, что и приводит к болевым и дискомфортным ощущениям в паху или по бокам живота.
На десятой неделе беременности в норме у женщины могут присутствовать болевые ощущения в различных частях тела, обусловленные ростом матки и оказываемым ей давлением на различные ткани и органы. Так, чувство потягивания или боли в паховых областях или по бокам живота обусловлено натяжением связок матки, которые удерживают данный орган в брюшной полости. А поскольку матка становится тяжелее, то связки вынуждены натягиваться и напрягаться, чтобы удержать потяжелевший орган, что и приводит к болевым и дискомфортным ощущениям в паху или по бокам живота.Кроме того, могут появляться боли в верхней части живота, обусловленные раздражением желудка или изжогой. В этом случае необходимо изменить рацион питания, кушать часто и малыми порциями, избегать одномоментного употребления большого количества пищи и принимать антацидные препараты (например, Фосфалюгель, Алмагель, Маалокс).
Грудь может болеть постоянно или периодически, поскольку в ней активно разрастается железистая ткань, растягивающая кожу и жировую ткань. Однако дискомфорт или боли в молочных железах нормальны для десятой недели беременности.
Очень часто на десятой неделе у беременной женщины присутствуют боли в животе, которые могут быть как опасными, так и неопасными. Опасными считаются резкие, приступообразные боли внизу живота, отдающие в поясницу, особенно если они сочетаются с кровянистыми или коричневыми выделениями из влагалища, поскольку такие болевые ощущения являются признаком угрозы выкидыша. Поэтому при появлении подобных болей в животе необходимо срочно обращаться к врачу.
Несильные тянущие боли в разных частях живота, которые возникают и прекращаются внезапно, не зависят от физической или эмоциональной нагрузки, как правило, являются неопасными и обусловлены передвижением органов в брюшной полости, смещаемых с их привычного места растущей маткой.
Боли в животе, а также рези, жжение и зуд в половых органах, возникающие при мочеиспускании, могут быть опасными, так как свидетельствуют об инфекции мочевыводящих путей, которую необходимо лечить.
Секс
 Если отсутствует угроза выкидыша, то секс на десятой неделе разрешен, и даже более того, рекомендован, так как приток крови к половым органам во время интимного сношения улучшает снабжение плода кислородом и питательными веществами. Кроме того, у женщины часто обостряются ощущения, и она начинает получать от секса настолько мощное удовлетворение, которого никогда не испытывала ранее. Мужчину же привлекают округлившиеся формы женщины, глядя на которые, он как бы заново узнает другую ипостась своего партнера.
Если отсутствует угроза выкидыша, то секс на десятой неделе разрешен, и даже более того, рекомендован, так как приток крови к половым органам во время интимного сношения улучшает снабжение плода кислородом и питательными веществами. Кроме того, у женщины часто обостряются ощущения, и она начинает получать от секса настолько мощное удовлетворение, которого никогда не испытывала ранее. Мужчину же привлекают округлившиеся формы женщины, глядя на которые, он как бы заново узнает другую ипостась своего партнера.Однако во время полового сношения на десятой неделе беременности не стоит занимать вычурные позиции и практиковать слишком активные и глубокие фрикции. Оптимально спокойно и плавно заниматься любовью с контролем глубины проникновения пениса во влагалище таким образом, чтобы это не причиняло боли или дискомфорта.
Вес
На десятой неделе масса тела женщины по сравнению с добеременным уровнем увеличивается на 800 – 1800 г. При этом увеличение веса происходит в основном за счет большего объема крови, некоторого оводнения, а не за счет плода, так как он еще слишком мал, чтобы давать заметную прибавку массы. Причем чем полнее женщина, тем меньше она прибавляет вес во время беременности, а чем худее, тем, соответственно, больше прибавка массы. То есть худенькая женщина на десятой неделе может прибавить примерно 1000 – 1800 г, считая от добеременного уровня. А полная женщина может прибавить только 800 – 1000 г.
Питание и алкоголь
 Какие-либо диеты для похудения на 10-й неделе беременности запрещены, поскольку плоду требуется достаточное количество питательных веществ, витаминов и минералов для нормального роста и развития. Поэтому рацион беременной женщины должен быть составлен из качественных натуральных продуктов, которые обеспечат поступление всех видов питательных веществ, витаминов и минералов.
Какие-либо диеты для похудения на 10-й неделе беременности запрещены, поскольку плоду требуется достаточное количество питательных веществ, витаминов и минералов для нормального роста и развития. Поэтому рацион беременной женщины должен быть составлен из качественных натуральных продуктов, которые обеспечат поступление всех видов питательных веществ, витаминов и минералов.В меню беременной женщины на десятой неделе обязательно должны присутствовать молочные продукты, мясо, рыба, орехи, каши из необработанного зерна (например, нешлифованного риса, пшеницы), а также свежие овощи, фрукты, ягоды и зелень. Готовить различные блюда из продуктов следует щадящими методами, такими, как варение, тушение, запекание, варка на пару, а принимать пищу лучше часто и дробно, то есть кушать по 5 – 6 раз в день, но маленькими порциями. Чтобы избежать изжоги или жеудочно-эзофагеального рефлюкса в ночное время, необходимо планировать приемы пищи так, чтобы последний приходился не менее, чем за три часа до отхода ко сну. Если в эти три часа женщине все же хочется есть, то лучше ограничиться яблоком или стаканом кефира, так как они не займут много места в желудке и не спровоцируют изжогу или дискомфорт в верхней половине живота.
В то же время рекомендуется исключить из рациона копчености, консервы, жареное, острое, соленое, жирное, пряное, а также маринады, соусы, фаст-фуд, изделия из сдобного теста, сладости (торты, пирожные) и т.д. Также необходимо отказаться от употребления крепкого чая и кофе. Слабый чай или кофе можно пить не более 1 – 2 чашек в сутки.
Вообще пить можно столько, сколько хочется, выбирая для этого натуральные и полезные напитки: морсы, компоты, соки, негазированная чистая вода, минеральная вода и т.д.
Алкогольные напитки не следует употреблять на десятой неделе беременности, так как этиловый спирт может привести к развитию уродств плода. Хотя многие врачи и полагают, что стакан сухого вина во время беременности не вызовет тяжелых последствий, другие все же считают, что алкоголь вообще нельзя употреблять в период вынашивания ребенка. Ведь неизвестно, как в каждом конкретном случае подействует даже минимальное количество алкоголя на плод – у кого-то не вызовет никаких негативных последствий, а у других может спровоцировать уродства, пороки и аномалии развития.
Простуда, высокая температура
 Любая простуда или ОРВИ на десятой неделе беременности уже не настолько опасна, как на более ранних сроках, так как основные органы уже заложены, а главные параметры нервной системы сформированы. Поэтому влияние вирусов или очень высокой температуры на плод уже не будет столь критичным и не спровоцирует уродства, пороки или аномалии развития.
Любая простуда или ОРВИ на десятой неделе беременности уже не настолько опасна, как на более ранних сроках, так как основные органы уже заложены, а главные параметры нервной системы сформированы. Поэтому влияние вирусов или очень высокой температуры на плод уже не будет столь критичным и не спровоцирует уродства, пороки или аномалии развития.Если на десятой неделе беременности женщина простыла или заразилась ОРВИ, то необходимо лечиться народными методами. Во-первых, следует соблюдать постельный режим. Во-вторых, пить много теплой жидкости (морсы, компоты, молоко с маслом и т.д.), которая способствует снижению температуры и выводит токсины. В-третьих, полоскать горло содовым раствором. В-четвертых, промывать нос соленой водой. Если температура тела не повышена, то можно делать ингаляции.
Температуру ниже 38,0oС сбивать не нужно. Можно только делать обтирания влажной тряпочкой, смоченной прохладной водой, чтобы улучшить самочувствие. А температуру выше 38,0oС нужно сбивать обязательно, так как подобная гипертермия может привести к тромбозам сосудов плаценты и выкидышу. Высокую температуру следует сбивать препаратами, содержащими парацетамол, поскольку они безопасны для плода. Однако если парацетамол оказался неэффективным, то можно принять препараты ацетилсалициловой кислоты (Аспирин и др.). В крайнем случае, если и парацетамол, и Аспирин не помогли снизить температуру, то можно принять препараты, содержащие ибупрофен.
Подробнее о простуде
Разрешенные лекарства
 На десятой неделе беременности можно принимать только те лекарственные препараты, которые относятся к группе А по классификации американской FDA. Узнать, относится ли конкретный препарат к группе А можно двумя способами – во-первых, посмотреть это на официальном сайте FDA в интернете, а во-вторых, прочитать в прилагающейся инструкции в разделе "Применение при беременности и грудном вскармливании". Однако ввиду высокой степени опасности применения многих препаратов в первом триместре беременности, мы рекомендует по поводу использования каждого лекарства консультироваться с гинекологом.
На десятой неделе беременности можно принимать только те лекарственные препараты, которые относятся к группе А по классификации американской FDA. Узнать, относится ли конкретный препарат к группе А можно двумя способами – во-первых, посмотреть это на официальном сайте FDA в интернете, а во-вторых, прочитать в прилагающейся инструкции в разделе "Применение при беременности и грудном вскармливании". Однако ввиду высокой степени опасности применения многих препаратов в первом триместре беременности, мы рекомендует по поводу использования каждого лекарства консультироваться с гинекологом.Поскольку возможность проконсультироваться с врачом о том, можно ли принимать тот или иной препарат на 10-й неделе беременности, часто отсутствует, ниже мы приводим список лекарственных препаратов, разрешенных к применению в первом триместре из самых часто используемых фармакологических групп:
| Группа препаратов | Какие лекарства можно принимать на десятой неделе беременности |
| Жаропонижающие средства (лекарства от температуры) | Препараты с парацетамолом (Акамол-Тева, Далерон, Ифимол, Калпол, Панадол, Лупоцет и др.), ибупрофеном (Бонифен, Бруфен, Ибупром, Ибусан, Ипрен, Нурофен и др.) или ацетилсалициловой кислотой (Аспирин, Ацетилсалициловая кислота и т.д.). Самыми безопасными являются препараты с парацетамолом, поэтому их нужно использовать в первую очередь. Если парацетамол оказался неэффективен, то следует применять средства с ацетилсалициловой кислотой. И только в том случае, когда и парацетамол, и ацетилсалициловая кислота не смогли снизить температуру, нужно применять препараты с ибупрофеном. |
| Противокашлевые средства (препараты для купирования сухого мучительного кашля без отхождения мокроты) | Средства с декстрометорфаном (Акодин, Падевикс, Парацетамол ДМ, Туссин плюс). Некоторые инструкции по применению содержат сведения, что декстрометорфан противопоказан в первом триместре беременности, то есть и на десятой неделе в том числе. Однако это неверная, устаревшая информация, поскольку к текущему моменту уже были проведены исследования, доказавшие полную безопасность декстрометорфана и в первом триместре беременности. Поэтому препараты с этим веществом можно использовать в течение всей беременности, и на десятой неделе тоже. А устаревшие сведения в инструкциях – это просто определенная халатность со стороны производителей, не внесших своевременно необходимых изменений. |
| Препараты от насморка и заложенности носа | Можно использовать только местные формы (капли в нос или спреи), содержащие в качестве активных компонентов псевдоэфедрин или фенилэфрин (Виброцил, Оринол Плюс, Ринопронт и т.д.). Также можно использовать капли с более распространенными ксилометазолином и оксиметазолином (Для Нос, Галазолин и т.д.), но они опаснее средств с фенилэфрином или псевдоэфедрином. |
| Антигистаминные препараты (средства от аллергии) | Только препараты, относящиеся к III-му поколению антигистаминных средств (Аллегра, Дезлоратадин, Норастемизол, Телфаст, Эриус и др.). |
| Отхаркивающие средства | Средства с гвайфенезином и бромгексином (Бронхикум, Бронхипрет, Гербион, Геделикс и др.). Рекомендуется воздерживаться от применения отхаркивающих средств, содержащих растительное сырье, считая их более натуральными, поскольку такие препараты часто оказывают абортивное и токсическое действие за счет раздражения гладкой мускулатуры всех органов. |
| Препараты для купирования головной боли | Препараты с дротаверином (Но-Шпа, Дротаверин и др.), папаверин или сульфат магния (магнезия). |
| Противорвотные средства (для купирования рвоты, возникающей более трех раз в сутки) | Препараты Дроперидол, Церукал, Торекан. |
| Антациды (препараты для купирования изжоги) | Средства с магния и алюминия гидроксидом (Алмагель, Алюмаг, Гастрацид, Маалокс, Фосфалюгель). Беременные женщины считают, что наиболее эффективный препарат – это Фосфалюгель. |
| Противогрибковые препараты для лечения кандидоза (молочницы) | Можно использовать только лекарственные препараты для местного применения (свечи, кремы, таблетки для введения во влагалище), такие, как Гинофорт, Кетоконазол, Клотримазол, Микогал, Миконазол, Натамицин, Нистатин, Сертаконазол, Эконазол. |
| Противогеморройные средства | Можно использовать только лекарственные препараты для местного применения (свечи, кремы, таблетки для введения в прямую кишку) – Гепатромбин, Добезилат кальция, Проктогливенол, Релиф, Троксерутин, Эскузан. |
| Препараты от запора | Можно использовать любые препараты, содержащие лактулозу (Дюфалак, Порталак, Нормазе и др.). |
| Противодиарейные средства (лекарства от поноса) | Можно использовать только пробиотики (Линекс) или сорбенты (Смекта). |
| Антибиотики | Для лечения инфекционно-воспалительных заболеваний различных органов можно применять только антибиотики группы пенициллина (Амоксициллин, Амоксиклав) и цефалоспоринов (Цефуроксим, Цефалексин), а также Нитрофурантоин. |

Отзывы