Последние новости
Что происходит при бронхоэктатической болезни?
28 марта, 2011
6
спасибо
Спасибо
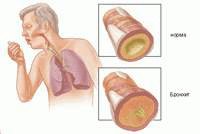 Главное значение в развитии бронхоэктатической болезни имеет нарушение проходимости долевых либо сегментарных бронхов, что в свою очередь становится причиной нарушения их дренажной работоспособности. Помимо этого данного рода нарушения становятся причиной как задержки секрета, так и возникновения обтурационного ателектаза. Согласно сведениям, которые предоставляет нам А.Я. Цигельник, именно обтурационный ателектаз является одной из самых распространенных причин возникновения данного патологического состояния. Сразу же отметим, что такого же мнения придерживаются и многие другие исследователи данной области. Все эти слова находят свое подтверждение только потому, что практически во всех случаях данный недуг дает о себе знать как раз таки при наличии ателектаза. А вот ателектаз в свою очередь является следствием рубцового стеноза, инородного тела либо медленно растущего злокачественного новообразования.
Главное значение в развитии бронхоэктатической болезни имеет нарушение проходимости долевых либо сегментарных бронхов, что в свою очередь становится причиной нарушения их дренажной работоспособности. Помимо этого данного рода нарушения становятся причиной как задержки секрета, так и возникновения обтурационного ателектаза. Согласно сведениям, которые предоставляет нам А.Я. Цигельник, именно обтурационный ателектаз является одной из самых распространенных причин возникновения данного патологического состояния. Сразу же отметим, что такого же мнения придерживаются и многие другие исследователи данной области. Все эти слова находят свое подтверждение только потому, что практически во всех случаях данный недуг дает о себе знать как раз таки при наличии ателектаза. А вот ателектаз в свою очередь является следствием рубцового стеноза, инородного тела либо медленно растущего злокачественного новообразования.В детском возрасте данное патологическое состояние может возникнуть и на фоне неполноценного развития бронхов либо их сдавливания прикорневыми лимфатическими узлами. Нередко у детей бронхоэктатическая болезнь является следствием и весьма продолжительной закупорки достаточно плотной пробкой, которая может возникнуть как при туберкулезном бронхоадените, так и в случае острой респираторной инфекционной патологии. Ателектаз может возникнуть и по причине воспалительного процесса в области околоплодных вод.
Как ретенция бронхиального секрета, так и обтурация бронха рано или поздно становятся причиной возникновения нагноительного процесса, которому также свойственно провоцировать развитие все той же бронхоэктатической болезни. Объясняется данный факт тем, что нагноительный процесс также способствует развитию значительных изменений в бронхиальных стенках. Он оказывает губительное воздействие, прежде всего, на мерцательный эпителий, который отвечает непосредственно за бронхиальный дренаж. Так как противостояние стенок бронхов все время снижается, это становится причиной постоянного расширения их просвета под действием регулярного кашля и скапливания большого количества секрета. Изменения в данной области время от времени будут напоминать о себе даже тогда, когда бронхиальная проходимость будет полностью восстановлена. Данный факт приводит к тому, что данное патологическое состояние приобретает хронический характер.
Представленная чуть выше информация, конечно же, не является полным объяснением патогенеза данного патологического состояния. Так, к примеру, если речь идет об обтурации крупного бронха, тогда выявить ее на первоначальном этапе развития данного недуга практически невозможно и все потому, что те или иные нарушения непроходимости в таких случаях выявить не удается. В таких ситуациях можно предположить, что всему виной непроходимость более мелких бронхов, которые располагаются на расстоянии от имеющегося расширения. Немаловажную роль в патогенезе бронхоэктатической болезни играет и экспираторный стеноз трахеи и бронхов, которые отмечается примерно у пятидесяти четырех процентов пациентов, у которых имеется в наличии данный недуг. Более подробно узнать о том, что происходит при бронхоэктатической болезни, Вы сможете на консультации специалиста.
Бронхоэктатическая болезнь – причины и механизм развития
28 марта, 2011
5
спасибо
Спасибо
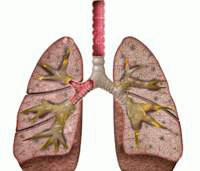 Бронхоэктатическая болезнь является ничем иным как патологическим состоянием, при котором происходит расширение бронхов, характеризующееся развитием гнойно-воспалительного процесса в области бронхиального дерева. Данного рода явление становится причиной еще и функциональной неполноценности данной области. Бронхи, претерпевшие ряд изменений при данном процессе, именуются бронхоэктазами. Если верить данным статистики, то на сегодняшний день данное патологическое состояние отмечается у полутора процента жителей. Данному недугу присущ рецидивирующий характер. Главным его признаком принято считать кашель с мокротой. При развитии данной патологии поражению могут подвергнуться как одни бронхи, так и незначительная доля легкого. В некоторых случаях это патологическое состояние является вообще распространенным. По виду нарушений бронхов выделяют цилиндрические, смешанные, мешотчатые, а также веретенообразные бронхоэктазы.
Бронхоэктатическая болезнь является ничем иным как патологическим состоянием, при котором происходит расширение бронхов, характеризующееся развитием гнойно-воспалительного процесса в области бронхиального дерева. Данного рода явление становится причиной еще и функциональной неполноценности данной области. Бронхи, претерпевшие ряд изменений при данном процессе, именуются бронхоэктазами. Если верить данным статистики, то на сегодняшний день данное патологическое состояние отмечается у полутора процента жителей. Данному недугу присущ рецидивирующий характер. Главным его признаком принято считать кашель с мокротой. При развитии данной патологии поражению могут подвергнуться как одни бронхи, так и незначительная доля легкого. В некоторых случаях это патологическое состояние является вообще распространенным. По виду нарушений бронхов выделяют цилиндрические, смешанные, мешотчатые, а также веретенообразные бронхоэктазы.Каковы причины и механизм развития бронхоэктатической болезни?
Первичные бронхоэктазы возникают чаще всего вследствие врожденных дефектов развития бронхов. В данном случае речь идет непосредственно о дисплазии бронхиальной стенки, то есть о ее недоразвитие. На самом деле врожденная форма данного патологического состояния наблюдается намного реже, нежели его приобретенная форма. К числу причин, которым свойственно провоцировать развитие приобретенных бронхоэктазов, можно отнести различные бронхолегочные инфекции, которые очень часто беспокоили больного еще в его раннем возрасте. В список таких инфекций можно занести как туберкулез, так и бронхопневмонию, абсцесс легкого, бронхит и тому подобное. Бывают и такие случаи, когда данное патологическое состояние развивается в результате проникновения в просвет бронхов какого-то чужеродного тела.
При хроническом воспалительном процессе бронхиального дерева отмечаются изменения как в перибронхиальной ткани, так и в слизистом, а также мышечном слое бронхов. После поражение бронхиальные стенки начинают постепенно расширяться. Частые бронхиты, пневмонии, абсцессы либо туберкулез становятся причиной сморщивания легочной паренхимы. Помимо этого все эти патологические состояния приводят к значительным изменениям строения стенок бронхов. Различные деструктивные процессы оказывают негативное влияние и на капилляры, нервные окончания, а также артериолы. А ведь все они являются для бронхов «поставщиками» питательных компонентов.
Цилиндрическим и веретенообразным бронхоэктазам свойственно поражать как крупные, так и средние, а также мешотчатые бронхи. Если говорить о неинфицированных бронхоэктазах, то они, как правило, являются немногочисленными. Более того, всем им присущи незначительные размеры. В результате, данная патология может на протяжении достаточно длительного промежутка времени протекать без каких-либо явных признаков. Как только к данному процессу присоединяется еще одна инфекция, это становится причиной возникновения большого количества гнойной мокроты. Именно эта мокрота и сохраняет хронический воспалительный процесс в области бронхов, которые в свое время претерпели ряд изменений. В результате, на лицо бронхоэктатическая болезнь. Бронхиальной обструкции также свойственно провоцировать поддержание гнойного воспалительного процесса в данной области.
Диагностика бронхоэктатической болезни
28 марта, 2011
7
спасибо
Спасибо
 Бронхоэктатическая болезнь сопровождается регионарным расширением бронхов, при котором гнойно-воспалительный процесс располагается в большинстве случаев в нижних отделах легких. При развитии данной патологии о себе дают знать признаки гнойного бронхита, а также кровохарканье, которое отмечается у наибольшего числа больных. Данное патологическое состояние может развиться как у ребенка, так и у взрослого. Тут же отметим, что представители сильного пола болеют им чаще, нежели представительницы слабой половины человечества. Очень важную роль в развитии бронхоэктазии играют факторы, которым свойственно значительно нарушать проходимость бронхов, тем самым, провоцируя застой бронхиального секрета. Чаще всего данное патологическое состояние развивается у пациентов с такими патологиями как туберкулез, хроническая пневмония, пневмокониоз, хронический бронхит, сифилис и так далее.
Бронхоэктатическая болезнь сопровождается регионарным расширением бронхов, при котором гнойно-воспалительный процесс располагается в большинстве случаев в нижних отделах легких. При развитии данной патологии о себе дают знать признаки гнойного бронхита, а также кровохарканье, которое отмечается у наибольшего числа больных. Данное патологическое состояние может развиться как у ребенка, так и у взрослого. Тут же отметим, что представители сильного пола болеют им чаще, нежели представительницы слабой половины человечества. Очень важную роль в развитии бронхоэктазии играют факторы, которым свойственно значительно нарушать проходимость бронхов, тем самым, провоцируя застой бронхиального секрета. Чаще всего данное патологическое состояние развивается у пациентов с такими патологиями как туберкулез, хроническая пневмония, пневмокониоз, хронический бронхит, сифилис и так далее.Что касается непосредственно диагностики бронхоэктатической болезни, то в данном случае специалисты уделяют особо пристальное внимание на наличие у пациента рецидивов как синуситов, так и бронхитов, а также различных вирусных патологий, которые могут «преследовать» больного с самого детства. Немаловажное значение в постановке диагноза в данном случае имеет и наличие кровохарканья, а также кашля, при котором выделяется достаточно большое количество мокроты. Мокрота в таких случаях носит в большинстве случаев трехслойный характер. Более того, от нее исходит весьма специфический запах. В случае если у больного наблюдаются изменения концевых фаланг пальцев, тогда речь идет уже о тяжелой форме этого патологического состояния.
Выявить наличие бронхоэктатической болезни помогает и рентгенологическое исследование, в ходе которого удается выявить как ячеистость рисунка, так и различные признаки, которые указывают на значительное уменьшение общего объема поврежденного участка легкого. При всем при этом самым точным методом диагностики данной патологии на сегодняшний день принято считать бронхографию. Под данным исследованием подразумевается обследование бронхов, помогающее выявить не только наличие бронхоэктазов, но еще и их форму, а также точный объем повреждения. Все эти сведения играют очень важную роль, особенно если речь идет о хирургическом вмешательстве. Наибольшее количество изменений удается установить в сегментарных, а также субсегментарных бронхах.
Так как бронхоэктатическая болезнь и бронхит сопровождаются одинаковыми симптомами, специалистам порой достаточно сложно отличить одну патологию от другой. В таких случаях на помощь приходит дифференциальная диагностика. Начинается все с тщательного сбора анамнеза. Очень важно в таких случаях отследить и имеющиеся у больного симптомы. Дело в том, что при бронхите отмечаются сухие хрипы. А вот при бронхоэктатической болезни они являются крупнопузырчатыми и трескучими. Даже если таким образом отличить одну патологию от другой и не удастся, тогда на помощь придет бронхографическое исследование. Чтобы отличить данное патологическое состояние от центрального рака легких либо деструктивных форм туберкулеза, следует обратить внимание на наличие либо отсутствие кровохарканья, продолжительного кашля, а также симптомов общей интоксикации организма.
Лечение бронхоэктатической болезни
28 марта, 2011
12
спасибо
Спасибо
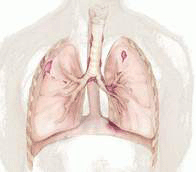 Под бронхоэктатической болезнью скрывается необратимое расширение бронхов являющееся следствием разрушения бронхиальной стенки под воздействием гнойно-воспалительного процесса. На сегодняшний день существует несколько классификаций данной патологии. Так, к примеру, если различать ее по срокам развития, тогда можно выделить врожденную и приобретенную форму данной патологии. А вот если классифицировать ее согласно причинам возникновения, тогда можно выделить ателектатическую, деструктивную, постбронхитическую, постстенотическую, а также ретенционную бронхоэктатическую болезнь.
Под бронхоэктатической болезнью скрывается необратимое расширение бронхов являющееся следствием разрушения бронхиальной стенки под воздействием гнойно-воспалительного процесса. На сегодняшний день существует несколько классификаций данной патологии. Так, к примеру, если различать ее по срокам развития, тогда можно выделить врожденную и приобретенную форму данной патологии. А вот если классифицировать ее согласно причинам возникновения, тогда можно выделить ателектатическую, деструктивную, постбронхитическую, постстенотическую, а также ретенционную бронхоэктатическую болезнь.Каковы методы терапии данной патологии?
Сразу же отметим, что лечение данного патологического состояния является комплексным. Направлено оно в самую первую очередь на очищение бронхиального дерева. Современные специалисты выделяют два вида методов очищения – это пассивные и активные методы. В первом случае речь идет о специальных отхаркивающих фармацевтических средствах, а также о позиционном дренаже. Во втором случае осуществляется первоначально отсасывание содержимого бронхов, после чего их тщательно промывают и вводят в них необходимые лекарственные компоненты. Позиционный дренаж осуществляют, учитывая в самую первую очередь месторасположение бронхоэктазов.
В случае если речь идет о базальных бронхоэктазах, тогда чтобы очистить бронхи от скопившегося в них секрета необходимо перевесить туловище больного через край кровати. Если же бронхоэктазы располагаются в четвертом или пятом сегментах, тогда пациента укладывают на спину, при этом значительно опускают головной конец кровати. Очень важно чтобы под больной бок была подложена еще и подушка. Позиционный дренаж осуществляют не реже двух раз в течение двадцати четырех часов. Если на лицо обострение данной патологии, тогда его рекомендуется проводить намного чаще. Чтобы избавиться от чрезмерного количества мокроты можно воспользоваться помощью и вибрационного массажа грудной клетки, а также специальных упражнений дыхательной гимнастики. Терапевтический эффект дренажа можно усилить посредством отхаркивающих медикаментов, а также препаратов, которым свойственно разжижать мокроту.
Ацетилцистеин при бронхоэктатической болезни необходимо принимать дважды – трижды в сутки. Детям его назначают в количестве ста миллиграмм однократно, а вот взрослым по двести миллиграмм за один прием.
Нередко в таких случаях используется и бромгексин. Данное лекарственное средство также можно принимать как взрослым, так и детям.
Амброксол назначают по два – три раза на день.
Довольно часто пациентам прописывают и ретард. Данный медикамент целесообразно использовать при наличии каких-либо хронических патологий органов респираторной системы.
Продолжительность лечения теми или иными фармацевтическими средствами определяется характером патологического состояния, а также эффектом прописанного курса терапии.
Используются в борьбе с бронхоэктатической болезнью и противомикробные средства. Их прописывают с учетом как чувствительности, так и характера микробов, которые спровоцировали возникновение гнойно-воспалительного процесса. Оперативное вмешательство может быть проведено при любых формах данного недуга.
Клиническая картина бронхоэктатической болезни
28 марта, 2011
7
спасибо
Спасибо
 В большинстве случаев выявить бронхоэктатическую болезнь удается в возрасте с пяти до двадцати пяти лет, при всем при этом она может о себе дать знать и позже. Чаще всего первые признаки данной патологии возникают уже в первые годы, а порой даже месяцы жизни ребенка. Родители таких малышей все эти признаки, как правило, считают осложнениями вирусного респираторного недуга либо воспаления легких.
В большинстве случаев выявить бронхоэктатическую болезнь удается в возрасте с пяти до двадцати пяти лет, при всем при этом она может о себе дать знать и позже. Чаще всего первые признаки данной патологии возникают уже в первые годы, а порой даже месяцы жизни ребенка. Родители таких малышей все эти признаки, как правило, считают осложнениями вирусного респираторного недуга либо воспаления легких.Какова же клиническая картина данной патологии?
В самую первую очередь у детей возникает кашель, во время которого отмечается выделение мокроты содержащей в своем составе гной. Сразу же отметим, что данной мокроте присущ достаточно неприятный гнилостный запах. Откашливается она без всякого труда, особенно в утренние часы. За сутки может выделиться от двадцати до двухсот миллилитров мокроты, иногда и больше. Особенно велико ее количество в моменты обострения данного недуга. В период же ремиссии ей свойственно выделяться в очень маленьких количествах. Порой ее вообще не наблюдается.
У пятидесяти – семидесяти процентов больных помимо гнойной мокроты наблюдается еще и кровохарканье. Данный признак принято считать следствием кровоточивости слизистой бронхов под воздействием воспалительного процесса. Как только происходит еще и повреждение расширенных артерий бронхов, у больного тут же начинается еще и легочное кровотечение. Чаще всего кровохарканье является особо выраженным в моменты обострения данного патологического состояния. Нередко оно усиливается и на фоне чрезмерных физических нагрузок. В медицинской практике встречаются случаи кровохарканья у представительниц слабого пола непосредственно во время менструации.
Еще одним явным признаком бронхоэктатической болезни принято считать одышку. Данный симптом наблюдается в тридцати – тридцати пяти процентах случаев, причем особенно остро больные ощущают его во время физических нагрузок. Обратим внимание читателей на тот факт, что на первоначальных стадиях развития данной патологии одышка практически никогда не беспокоит больных. Она дает о себе знать только после того как патология начинает прогрессировать.
Нередко у больных с бронхоэктатической болезнью отмечаются и болевые ощущения в области грудной клетки. Данного рода боль является результатом вовлечения в воспалительный процесс еще и плевры. Особенно сильно боль беспокоит пациентов во время вдоха. В момент обострения данного патологического состояния у больных наблюдается еще и значительное повышение температуры тела. В большинстве случаев при развитии данной патологии воспалительному процессу не свойственно выходить за пределы бронхов. Если же ему все-таки удается захватить еще и легочную паренхиму, тогда на лицо уже бронхопневмония.
Что касается внешних признаков данного недуга, то к их числу можно отнести как снижение общей массы тела, так и отставание в физическом развитии, цианоз, гипотрофию мышц, изменение фаланг пальцев рук, снижение мышечной силы, изменение строения ногтей и тому подобное. Все эти признаки наблюдаются, конечно же, далеко не у всех. Их развитие зависит от достаточно большого количества факторов.
Лечение фимоза лазером
28 марта, 2011
60
спасибо
Спасибо
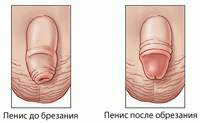 Лечение фимоза с помощью лазера называется фотодеструктивным обрезанием. Лазерная операция имеет ряд преимуществ перед иными методами лечения данного заболевания. Если говорить о консервативных методиках, то они требуют от пациента или его родителей большого терпения и довольно много времени. Делать процедуры следует ежедневно, по нескольку раз в день и на протяжении нескольких месяцев. Причем эффективность подобных методик до сих пор вызывает споры.
Лечение фимоза с помощью лазера называется фотодеструктивным обрезанием. Лазерная операция имеет ряд преимуществ перед иными методами лечения данного заболевания. Если говорить о консервативных методиках, то они требуют от пациента или его родителей большого терпения и довольно много времени. Делать процедуры следует ежедневно, по нескольку раз в день и на протяжении нескольких месяцев. Причем эффективность подобных методик до сих пор вызывает споры.Местное использование кортикостероидных мазей и вовсе можно использовать лишь в самом раннем возрасте. А для пациентов шести - семилетнего возраста и старше данное лечение во многих случаях оказывается бесполезным.
Таким образом, хирургическое вмешательство является наиболее гарантированной методикой лечения фимоза. Однако и хирургия хирургии тоже рознь. Если после обычного традиционного вмешательства с помощью скальпеля у пациента могут остаться гематомы, в ранку может попасть инфекция, то лазерное лечение не обладает этими побочными эффектами.
Процедура осуществляется под местным обезболиванием. В ходе данной операции пациент не теряет ни капли крови, так как кровеносные сосуды сразу же запаиваются лазером. После операции половой член и близлежащие ткани не отекают. Процедура практически не вызывает боли даже у детей. Нет возможности занести инфекцию, так как после такой операции не остается раневой поверхности, а только подсохшая корочка, поэтому совершенно отсутствует возможность гнойных процессов. Длительность лазерного лечения фимоза составляет всего двадцать минут, причем в эти минуты входит и специальная подготовка больного к операции. Обычную же операцию можно сделать не быстрее чем за сорок минут плюс время на подготовку к операции.
На протяжении месяца после процедуры запрещено вступать в половые контакты.
Причины фимоза
28 марта, 2011
25
спасибо
Спасибо
 Появление этого неприятного нарушения может быть спровоцировано такими факторами:
Появление этого неприятного нарушения может быть спровоцировано такими факторами:1. Наследственная предрасположенность к развитию данного заболевания, которая обусловлена неправильным формированием соединительных волокон в организме. В соединительных волокнах таких пациентов всегда очень слаба эластичная составляющая.
2. У малышей физиологическую форму фимоза может вызывать приклеивание внутренней поверхности крайней плоти и кожи головки пениса.
3. Травматизация пениса, после которой на крайней плоти образуются шрамы, мешающие растяжению кожи. Это явление называется рубцовой формой.
4. Воспалительные процессы крайней плоти пениса, называемые баланопоститом, оставляют после себя шрамы, ухудшающие эластичность кожи крайней плоти.
5. У ряда молодых людей в пубертатный период ткани увеличиваются в размерах неравномерно, и увеличение диаметра крайней плоти не поспевает за ростом пениса. Поэтому иногда у совершенно здоровых с детства мальчиков в возрасте 12 - 15 лет может обнаруживаться фимоз. Хотя это и не очень частое явление.
Довольно очень небольшого сужения просвета крайней плоти, чтобы в процессе открывания головки пениса кожа крайней плоти все время травмировалась, надрывалась, на месте надрывов формировались шрамы, которые ухудшают растяжимость крайней плоти. Подобная опасность особенно реальна для подростков, когда размер полового члена увеличивается, начинаются эрекции.
Во время эрекции диаметр головки полового члена и его самого возрастает, кожа крайней плоти растягивается, и на ней появляются мелкие трещинки. После зарастания этих ранок появляются шрамы, которые не обладают достаточной эластичностью подобная ситуация очень опасна и влечет за собой ухудшение состояния пациента. Такому риску подвергаются больше других подростки в начале половой жизни, а также в периоды активных мастурбаций.
Фимоз и парафимоз
28 марта, 2011
3
спасибо
Спасибо
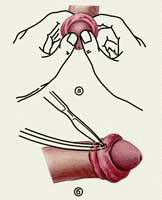 Подавляющее большинство мальчиков рождаются с физиологической формой фимоза. Лишь у четырех процентов новорожденных можно беспрепятственно открыть головку полового члена. Уже к годику головка открывается уже у половины мальчиков, а в три годика у восьмидесяти девяти процентов мальчиков эту манипуляцию можно осуществить легко и безболезненно. Среди мальчиков шести - семи лет количество больных фимозом составляет восемь процентов, а среди шестнадцати - восемнадцатилетних только один процент.
Подавляющее большинство мальчиков рождаются с физиологической формой фимоза. Лишь у четырех процентов новорожденных можно беспрепятственно открыть головку полового члена. Уже к годику головка открывается уже у половины мальчиков, а в три годика у восьмидесяти девяти процентов мальчиков эту манипуляцию можно осуществить легко и безболезненно. Среди мальчиков шести - семи лет количество больных фимозом составляет восемь процентов, а среди шестнадцати - восемнадцатилетних только один процент.Родителям, чей малыш страдает фимозом, пусть даже и физиологической формой, обязательно следует показать его врачу, так как при неправильном уходе или неграмотных действиях родителей заболевание может дать тяжелые осложнения, наиболее опасным из которых является парафимоз или ущемление головки пениса.
Узкий выход крайней плоти охватывает головку полового члена у основания, прекращается нормальное кровоснабжение головки. Чаще всего подобное состояние случается во время эрекции или при неумелых попытках родителей открыть головку полового члена ребенка самостоятельно, резко и за один прием. При защемлении ребенок испытывает острую боль, но это еще не самое страшное.
Намного опаснее отёк, образующийся при пережатии кровеносных и лимфатических сосудов. Если срочно не предпринять адекватные действия, может начаться некроз тканей головки полового члена – ишемическая гангрена. Поэтому при защемлении необходимо срочно вызывать неотложку. Врач попробует вправить головку, но чаще всего в подобных ситуациях применяют рассечение крайней плоти.
Степени фимоза
28 марта, 2011
14
спасибо
Спасибо
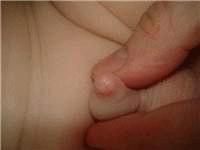 Степени фимоза различаются по диаметру просвета крайней плоти. Всего существует четыре степени данного заболевания.
Степени фимоза различаются по диаметру просвета крайней плоти. Всего существует четыре степени данного заболевания.Первая степень фимоза характеризуется тем, что головка пениса не обнажается только в состоянии эрекции. Иногда обнажение может вызвать боль и затруднение. В состоянии покоя головка полового члена открывается без затруднений.
Вторая степень заболевания характеризуется тем, что и в состоянии покоя головку пениса открыть очень сложно. В возбужденном же состоянии это сделать вообще невозможно.
Третья степень фимоза: головка может слегка приоткрыться только в состоянии покоя, а иногда не открывается вовсе. У пациента нет сложностей с мочевыделением.
Четвертая степень фимоза – самое тяжелое течение заболевания. Головка вообще не открывается, во время выделения мочи она скапливается в препуции, после чего истекает тонкой струей или капает. Нередко при такой степени заболевания крайняя плоть похожа на хоботок насекомого.
При заболевании первой и второй степени главным признаком заболевания являются неприятные ощущения, которые наблюдаются во время эрекции, если попытаться натянуть крайнюю плоть на головку пениса. Если же больной страдает заболеванием третьей или четвертой степени, он чаще всего не испытывает боль во время эрекции, так как просвет в крайней плоти настолько мал, что головка открыться не может.
Опасность фимоза четвертой степени в том, что существуют сложности для выведения мочи из организма. То, что видит больной во время мочеиспускания – это лишь надводная часть айсберга, которая всегда связана с изменением всего процесса выведения мочи из организма. В препуции создается увеличенное давление мочи, которое вызывает обратный заброс мочи в конце мочевыведения.
Фимоз: лечение без операции
28 марта, 2011
30
спасибо
Спасибо
 Одним из методов лечения фимоза без операции является растяжение крайней плоти. Проводится процедура без использования инструментов, руками. Существует несколько методик растягивания крайней плоти. Согласно одному из них пациент должен заниматься мастурбацией, максимально сильно стягивая крайнюю плоть с головки, насколько это только возможно. Желательно применять подобный метод лечения под контролем врача, так как при резком оголении головки возможно защемление ее крайней плотью. Если проводить лечение грамотно, то за двадцать дней можно полностью открыть головку.
Одним из методов лечения фимоза без операции является растяжение крайней плоти. Проводится процедура без использования инструментов, руками. Существует несколько методик растягивания крайней плоти. Согласно одному из них пациент должен заниматься мастурбацией, максимально сильно стягивая крайнюю плоть с головки, насколько это только возможно. Желательно применять подобный метод лечения под контролем врача, так как при резком оголении головки возможно защемление ее крайней плотью. Если проводить лечение грамотно, то за двадцать дней можно полностью открыть головку.Можно также натягивать кожу крайней плоти на головку. Делать это нужно аккуратно, но достаточно сильно, до появления боли. Подобное натягивание следует осуществлять по пять - десять минут в день. Такой способ подходит тем пациентам, у которых фимоз третьей или четвертой степени. Постепенно, когда просвет в крайней плоти несколько увеличится, можно пробовать упражнение описанное раньше.
Также используют растяжение кожи таким методом: в препуций вставляются два пальца и медленно разводятся все шире и шире. Не следует спешить с подобным лечением. Обычно для достижения хороших результатов нужно заниматься не меньше двух месяцев. Действенность растяжения составляет семьдесят пять процентов.
Рекомендуется также такой метод: каждый день, после теплой ванны (кожа смягчается) отрывать головку до появления боли. Делать то же самое после мочевыделения. Нельзя допускать острой боли! Даже тяжелые степени фимоза излечиваются таким методом за два месяца.
За этот же срок можно аккуратно открыть головку малыша раннего возраста с физиологической формой заболевания. Если же ребенок страдает гипертрофической формой заболевания, понадобиться от двух до четырех месяцев.
Рубцовый фимоз
28 марта, 2011
4
спасибо
Спасибо
 Особое внимание со стороны родителей и врачей должно уделяться мальчикам раннего возраста с физиологической формой фимоза. Современные подходы к лечению данного заболевания не предусматривают открывание головки пениса до начала пубертатного периода. Достаточно часто доктора, которые не являются специалистами-урологами или андрологами, самостоятельно пытаются открыть головку пениса малышам. Подобные попытки могут спровоцировать тяжелые осложнения: нарушение мочевыделения, появление рубцов на крайней плоти, задержку мочи.
Особое внимание со стороны родителей и врачей должно уделяться мальчикам раннего возраста с физиологической формой фимоза. Современные подходы к лечению данного заболевания не предусматривают открывание головки пениса до начала пубертатного периода. Достаточно часто доктора, которые не являются специалистами-урологами или андрологами, самостоятельно пытаются открыть головку пениса малышам. Подобные попытки могут спровоцировать тяжелые осложнения: нарушение мочевыделения, появление рубцов на крайней плоти, задержку мочи.Однако необходимы периодические консультации уролога, так как если ребенок склонен к аллергии или если неправильно осуществляется его личная гигиена, физиологическая форма может трансформироваться в рубцовую. А эта форма заболевания лечится только хирургическим методом.
Рубцовый фимоз можно излечить двумя хирургическими способами: это пластика крайней плоти и обрезание крайней плоти. При случае обрезания осуществляется иссечение крайней плоти по кругу. Процедура аналогична обрезанию по религиозным мотивам, которое осуществляется уже не одно тысячелетие.
При пластике крайней плоти она сохраняется, но иссекается в месте появления рубцов. Данная процедура дает возможность открывать головку пениса, которая в свободном состоянии прикрыта крайней плотью в той или иной степени.
Назначать операцию по обрезанию должен только доктор, занимающийся конкретно органами воспроизводства мужчины, так как назначение хирургов общей практики в ряде случаев приводят к тяжелым последствиям и нарушению внешнего вида полового члена у пациента. Наиболее опасны неграмотно проведенные операции по обрезанию для мальчиков со скрытым половым членом.
Фимоз у взрослых
28 марта, 2011
28
спасибо
Спасибо
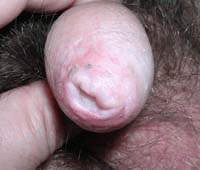 Приобретенный фимоз наблюдается у лиц зрелого возраста. Подобное заболевание может появиться после воспаления головки полового члена, вызываемого болезнетворными микробами. Нередко это бывает хламидиоз, трихомониаз и иные заболевания.
Приобретенный фимоз наблюдается у лиц зрелого возраста. Подобное заболевание может появиться после воспаления головки полового члена, вызываемого болезнетворными микробами. Нередко это бывает хламидиоз, трихомониаз и иные заболевания.В некоторых случаях приобретенная форма фимоза развивается у мужчин с узким просветом крайней плоти, которая постоянно травмируется при половых сношениях. Более узкий просвет крайней плоти осложняет не только сексуальные отношения, но еще и личную гигиену. Любые манипуляции с крайней плотью наносят ей мелкие травмы, которые приводят к усилению воспалительного процесса и образованию новых шрамов.
В особо тяжелых случаях может случиться парафимоз – сжатие головки пениса крайней плотью. Очень опасное и болезненное состояние, грозящее больному даже некротизацией головки полового члена.
Фимоз у взрослых ухудшает качество жизни, мешая нормальным половым отношениям, нередко является первопричиной развития воспалительных процессов, которые в подобном состоянии очень сложно излечимы, так как обработать воспаленную поверхность не представляется возможным. В некоторых случаях на головке пениса может развиться тяжелое заболевание: злокачественное новообразование, лейкоплакия или кондилома, которое невозможно обнаружить из-за складки крайней плоти.
В связи с этим врачи настоятельно рекомендуют не тянуть с лечением данного заболевания еще в детстве. Так как чаще всего данное заболевание у взрослых мужчин связано с физиологическими особенностями, легко корректируемыми в раннем возрасте, когда кожа еще достаточно эластична, и в большом количестве случаев можно обойтись без оперативных методов лечения.
Операция по лечению фимоза
28 марта, 2011
9
спасибо
Спасибо
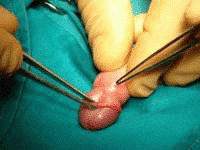 Одним из наиболее действенных и быстрых методов терапии фимоза является операция под названием циркумизация. Проще говоря, это обрезание крайней плоти. Иногда обрезание осуществляется полностью, иногда удается сохранить часть крайней плоти. После подобной процедуры никогда не наблюдаются рецидивы, и она дает возможность навсегда забыть о данной проблеме. Можно использовать обрезание при любой степени развития заболевания. Но существует и противопоказание: это воспаление головки пениса и крайней плоти, называемое баланопоститом.
Одним из наиболее действенных и быстрых методов терапии фимоза является операция под названием циркумизация. Проще говоря, это обрезание крайней плоти. Иногда обрезание осуществляется полностью, иногда удается сохранить часть крайней плоти. После подобной процедуры никогда не наблюдаются рецидивы, и она дает возможность навсегда забыть о данной проблеме. Можно использовать обрезание при любой степени развития заболевания. Но существует и противопоказание: это воспаление головки пениса и крайней плоти, называемое баланопоститом.Родителям мальчиков с фимозом следует знать, что заболевание это имеет склонность к прогрессии. Особенно это касается молодых людей, уже начавших половую жизнь. В процессе совокуплений или мастурбаций на крайней плоти образуются мелкие надрывы, которые на первый взгляд заживают за считанные дни. Но на месте каждого надрыва остается шрамик, который ухудшает эластичность крайней плоти. Поэтому обязательно, начиная с рождения, следует показывать ребенка врачу урологу для своевременного обнаружения данного заболевания и грамотного его лечения.
Если в процессе вмешательства крайняя плоть удаляется полностью, то головка пениса никогда уже не закрывается, если же остается часть крайней плоти, в неэрегированном состоянии головка приблизительно на пятьдесят процентов прикрыта крайней плотью.
Операция не влияет на состояние уздечки, так как через это место пролегает масса капилляров, нервных окончаний, лимфатических сосудов. При нарушении целостности уздечки возможно ухудшение чувствительности головки пениса.
Если же фимоз сочетается с короткой уздечкой, что случается довольно часто, осуществляется специальное вмешательство, именуемое пластикой уздечки. В ходе такой процедуры уздечка иссекается, вследствие чего ее длина нормализуется. Можно за одну операцию вылечить и фимоз, и нормализовать длину уздечки.
Фимоз у мальчиков
28 марта, 2011
19
спасибо
Спасибо
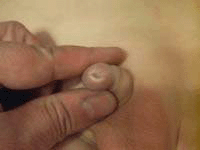 Фимоз – это уменьшение просвета крайней плоти пениса, которое влечет невозможность открывания головки. Фимоз бывает физиологическим и патологическим. Так, о физиологической форме заболевания можно говорить до достижения мальчиком шести - семилетнего возраста. Происходит такое явление потому, что крайняя плоть прилипает к головке пениса. Если же после семилетнего возраста головка пениса все еще не открывается либо этот процесс вызывает боль – следует идти на консультацию хирурга, так как данное состояние называется патологическим фимозом.
Фимоз – это уменьшение просвета крайней плоти пениса, которое влечет невозможность открывания головки. Фимоз бывает физиологическим и патологическим. Так, о физиологической форме заболевания можно говорить до достижения мальчиком шести - семилетнего возраста. Происходит такое явление потому, что крайняя плоть прилипает к головке пениса. Если же после семилетнего возраста головка пениса все еще не открывается либо этот процесс вызывает боль – следует идти на консультацию хирурга, так как данное состояние называется патологическим фимозом.Чаще всего, наличие небольшого сужения просвета крайней плоти не беспокоит мальчика до пубертатного периода. В это время начинаются эрекции, пещеристые тела полового члена очень быстро развиваются и увеличиваются в объеме, то же самое происходит и с головкой пениса. У мальчика, склонного к данному нарушению, первые недомогания могут появиться именно в это время, которое характерно прогрессированием заболевания.
Признаки возможного фимоза:
1. Крайняя плоть не открывает головку или процесс открывания вызывает у мальчика боль.
2. В процессе мочеиспускания крайняя плоть раздувается в шарик (это опасно тем, что моча, выходящая под давлением из мочевого пузыря, встречая препятствие на своем пути, может впрыснуться обратно), что грозит воспалительным процессом.
3. Мальчику уже исполнилось шесть лет, но вышеописанные признаки присутствуют.
Наличие данного заболевания у мальчика требует особого отношения к личной гигиене, так как невозможность промыть пенис способствует развитию болезнетворных микробов под крайней плотью. Нередко у таких мальчиков развивается воспалительный процесс головки пениса. Это не очень опасное заболевание, но оно требует вмешательства специалиста.
Для предупреждения воспаления головки следует тщательно следить за наполнением одноразовых подгузников, они не должны быть очень полными, также следует время от времени снимать подгузник и давать телу ребенка отдохнуть. Даже в самых лучших подгузниках используют различные химические вещества, которые могут вызвать дополнительное раздражение или перегрев половых органов мальчика. Следует время от времени пускать ребенка голышом, закалять, приучать к здоровому образу жизни.
Кроме этого следует одевать ребенка только в натуральные ткани, которые обеспечивают циркуляцию воздуха и нормальный теплообмен между телом и окружающей средой.
Лечение фимоза
28 марта, 2011
4
спасибо
Спасибо
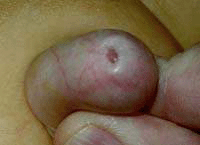 Современная медицина знает три метода терапии фимоза, это: поэтапное открывание головки пениса из-под рубцовой плоти, локальные обработки кортикостероидными мазями, оперативное вмешательство (пластика).
Современная медицина знает три метода терапии фимоза, это: поэтапное открывание головки пениса из-под рубцовой плоти, локальные обработки кортикостероидными мазями, оперативное вмешательство (пластика).Поэтапное открывание головки – это достаточно часто используемый на практике способ лечения. Действие способа основано на медленном увеличении просвета соединительных волокон, при котором не используются никакие приборы. Этот способ лучше всего применять при лечении мальчиков от семи лет и более. Данный способ совершенно не причиняет пациенту боль. При использовании данного способа крайняя плоть остается в нормальном состоянии, она может выполнять все свои основные задачи (сенсорную, эрогенную и протекторную). Продолжительность курса терапии составляет от семи до двадцати одного дня. Подобный метод используется в медицине уже достаточно давно и очень хорошо зарекомендовал себя, так как не вызывает побочные эффекты, после него невозможен возврат заболевания.
Локальное использование кортикостероидов первый раз было осуществлено впервые зарубежными врачами в начале девяностых годов. На сегодняшний день врачи многих стран используют кортикостероидные мази для лечения фимоза. Это щадящий по отношению к организму пациента метод. В данном случае не применяются никакие хирургические инструменты. Он очень легко переносится пациентами любого возраста, поэтому именно такой способ взят за основу лечения фимоза у малышей и рекомендуется Американской Педиатрической Ассоциацией.
Хирургическое вмешательство по пластике крайней плоти называется препутиопластикой. Фактически метод является обрезанием, но более щадящий по отношению к организму пациента. После этой операции быстрее проходят боли, реабилитационный период уменьшается, пациента быстрее выписывают домой. Крайняя плоть не удаляется полностью, и она может выполнять свои функции.
Крипторхизм и эктопия
27 марта, 2011
10
спасибо
Спасибо
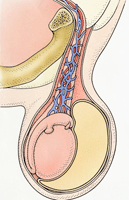 Если крипторхизм – это торможение яичка на физиологическом пути при опущении в мошонку, то эктопия представляет собой «сбой в пути», когда яичко сдвигается в сторону бедра, лобка, пениса, промежности. При этом яичко опускается, как оно и должно это делать. Но из-за смещения, оно оказывается в совершенно необыкновенном месте.
Если крипторхизм – это торможение яичка на физиологическом пути при опущении в мошонку, то эктопия представляет собой «сбой в пути», когда яичко сдвигается в сторону бедра, лобка, пениса, промежности. При этом яичко опускается, как оно и должно это делать. Но из-за смещения, оно оказывается в совершенно необыкновенном месте.Существуют такие виды эктопии:
1. Наиболее распространенная: поверхностная паховая. При этой форме яичко находится в районе наружной косой мышцы живота.
2. Достаточно редкой является промежностная форма, когда яичко находится недалеко от заднего прохода сбоку от центра тела.
3. Бедренная форма также не является очень распространенной. При подобной форме заболевания яичко находится в бедренной области.
4. Члено-лобковая форма заболевания также не является очень распространенной и при данной форме яичко находится у основания пениса.
5. Парадоксальная либо поперечная форма – это уникальная форма заболевания. В мировой медицине известно лишь восемьдесят пять подобных случаев. При этой форме эктопии два яичка двигаются по одному каналу.
6. Тазовая форма, при которой яичко находится в области малого таза.
Оперативное вмешательство назначают в том случае, когда яичко расположено в паху, промежности или на бедре. Вмешательство назначается до достижения ребенком возраста шесть лет. Эффективность операции составляет не меньше восьмидесяти пяти процентов, если операция проведена в оптимальные сроки. Методики операции во многом схожи с процедурой лечения при истинном крипторхизме.
Причины крипторхизма
27 марта, 2011
17
спасибо
Спасибо
 Крипторхизм представляет собой нередкое нарушение развития половой системы у детей. В переводе данный термин обозначает «скрытое яичко».
Крипторхизм представляет собой нередкое нарушение развития половой системы у детей. В переводе данный термин обозначает «скрытое яичко».Чаще всего при установке диагноза "крипторхизм" врачи не обнаруживают какой-либо единственной причины, провоцирующей данное нарушение. Но есть ряд факторов, которые увеличивают возможность появления его у ребенка. В первую очередь существует генетическая предрасположенность. Если у родных мужского пола наблюдалось подобное нарушение, то появление его у новорожденных мальчиков увеличивается. Еще одним фактором, провоцирующим крипторхизм, является нарушение гормонального фона у мамы во время вынашивания плода. Особенно важно равновесие и соответствие гормонов у мамы и у плода в последние три месяца беременности.
Кроме этого, есть ряд явлений, которые также увеличивают вероятность появления неопущения:
1. малая масса тела при появлении на свет – меньше 2,5 кг,
2. употребление мамой препаратов, включающих эстрогены в первые три месяца вынашивания,
3. вынашивание многоплодной беременности,
4. роды раньше срока,
5. уменьшенный рост малыша при появлении на свет,
6. в некоторых случаях в организме ребенка существуют определенные механические препятствия для опущения яичка в мошонку.
Крипторхизм выражается не только в неопущении яичка, он указывает на нарушения работы системы воспроизводства, а также в сбоях в гипоталамо-гипофизарной системе. Следствием сбоев является либо торможение опущения яичка в брюшной полости, либо в паховом канале, либо отклонением движения.
Крипторхизм у взрослых
27 марта, 2011
19
спасибо
Спасибо
 Определение и терапия брюшной формы крипторхизма является достаточно не простой задачей во взрослой урологии. При этом большинство исследований в этой области указывают на то, что нарушения формирования яичка наблюдаются чаще при нахождении его в брюшной полости. Среди взрослых пациентов брюшная форма заболевания обнаруживается в двадцати процентах случаев.
Определение и терапия брюшной формы крипторхизма является достаточно не простой задачей во взрослой урологии. При этом большинство исследований в этой области указывают на то, что нарушения формирования яичка наблюдаются чаще при нахождении его в брюшной полости. Среди взрослых пациентов брюшная форма заболевания обнаруживается в двадцати процентах случаев.Для постановки диагноза используются как гормональные анализы, осмотр больного, так и некоторые аппаратные исследования. Очень важна также генетическая предрасположенность, перенесенные заболевания, существующие нарушения формирования органов воспроизводства.
Для определения того, насколько крипторхизм повлиял на состояние яичка, используют измерение размера, а также определение консистенции органа. Существуют специальные приборы, а также ультразвуковое обследование.
Чтобы обнаружить местонахождение яичка, используют ядерно-магнитный резонанс, термографию, а также компьютерную томографию и ультразвук. При использовании последнего метода диагностики правильность результата составляет около девяноста процентов.
Лечение крипторхизма у взрослых пациентов производится только хирургическими методами. Иногда используют методы микрохирургии и лапароскопию. Метод выбирается с учетом местонахождения яичка, длины семенного канатика, а также общего состояния и возраста пациента. Лапароскопию нередко используют и в качестве диагностического способа, однако в лечении крипторхизма у взрослых данный способ используют намного реже, чем у малышей. Причем терапия брюшной формы заболевания в большом проценте случаев приводит к удалению яичка.
Крипторхизм после операции
27 марта, 2011
39
спасибо
Спасибо
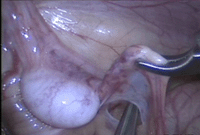 Несмотря на то, что современные методы операции по коррекции крипторхизма практически не вызывают осложнений, вероятность их все таки существует. Так, после хирургического вмешательства существует вероятность кровотечения. Кроме этого при некоторых условиях ранка или шов могут инфицироваться, что осложняет ее заживление и продлевает срок восстановления.
Несмотря на то, что современные методы операции по коррекции крипторхизма практически не вызывают осложнений, вероятность их все таки существует. Так, после хирургического вмешательства существует вероятность кровотечения. Кроме этого при некоторых условиях ранка или шов могут инфицироваться, что осложняет ее заживление и продлевает срок восстановления.Приблизительно пять процентов оперативных вмешательств осложняются ухудшением питания яичка. Это может случиться, если во время операции была нарушена целостность кровеносных сосудов, снабжающих яичко. В очень редких случаях ухудшение кровоснабжения может спровоцировать атрофию яичка. Но это единичные случаи. Существует вероятность травматизации семенных протоков. В редких случаях после операции развивается воспаление в самих яичках или в придатках. И практически после любого оперативного вмешательства наблюдается отечность оперируемой области.
Родителям малышей, которым назначили операцию по коррекции крипторхизма, не следует беспокоиться, так как это уже давно отработанная процедура, длительность которой не превышает час. Иногда хирург справляется даже за полчаса. На протяжении трех дней после операции больному следует лежать. А после выписки желательно первое время оградить ребенка от очень резвых игр. Чаще всего хирургическое вмешательство детьми переносится легко.
Для предотвращения инфицирования раны пациенту прописывают антибиотики, а для того, чтобы заживление ран не вызывало боли – обезболивающие средства. Спустя десять дней после вмешательства снимаются швы.
Последствия крипторхизма
27 марта, 2011
29
спасибо
Спасибо
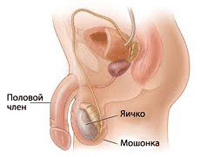 Лечение крипторхизма необходимо, так как в первую очередь нефизиологичное расположение яичка может вызывать боль, ведь в брюшной полости не предусмотрено место для него.
Лечение крипторхизма необходимо, так как в первую очередь нефизиологичное расположение яичка может вызывать боль, ведь в брюшной полости не предусмотрено место для него.Вероятно развитие перекрута или ущемления яичка. Подобная ситуация очень опасна. За короткий срок в яичке нарушается кровоток, больной страдает от острых болей и на протяжении нескольких часов яичко отмирает. В редком случае подобное возможно и у совершенно здорового мужчины. Однако, наличие крипторхизма создает благотворные условия для ущемления.
Зачастую вместе с крипторхизмом у ребенка обнаруживается и паховая грыжа. Подобное сочетание уже напрямую угрожает жизни малыша.
Если у ребенка двухсторонний крипторхизм, то вероятность бесплодия для него составляет семьдесят процентов. При нахождении яичка в паховой области или в брюшной полости создается слишком высокая температура, которая препятствует образованию здоровых спермиев. Также яичко страдает от плохого кровообращения и питания. Развивается дистрофия тканей, ухудшается выработка спермы, уменьшается продукция мужских половых гормонов.
Около восьмидесяти процентов пациентов с раком яичка в прошлом страдали различными разновидностями крипторхизма. Но у больных, страдающих брюшной формой заболевания, риск развития онкологических процессов в яичках увеличивается в двенадцать раз. Подобное объясняется тем, что яичко находится в слишком высокой температуре и в тканях развиваются мутации. Однако мужчинам, в детстве перенесшим операцию по поводу неопущения, не следует сразу впадать в отчаяние. Здоровый образ жизни, отказ от вредных привычек и регулярные консультации уролога помогут предотвратить тяжелые заболевания.