Последние новости
Основные биологические эффекты троксевазина
18 февраля, 2011
29
спасибо
Спасибо
 Как капсулы, так и гель под названием троксевазин – это ни что иное как фармацевтическое средство, которому свойственно оказывать весьма благоприятное воздействие непосредственно на сосудистую стенку. Такое воздействие обусловлено ангиопротекторным эффектом данного медикамента.
Как капсулы, так и гель под названием троксевазин – это ни что иное как фармацевтическое средство, которому свойственно оказывать весьма благоприятное воздействие непосредственно на сосудистую стенку. Такое воздействие обусловлено ангиопротекторным эффектом данного медикамента.Каковы же основные биологические эффекты данного лекарственного препарата?
В самую первую очередь отметим, что активным компонентом данного медикамента является вещество под названием троксерутин. Именно этому веществу свойственно не только восстанавливать нормальное состояние капилляров, но еще и усиливать тонус венозных стенок, проводить профилактику развития кровоточивости, а также предупреждать пропотевание жидкой части крови через стенки сосудов. Помимо этого троксерутину присуще и достаточно сильное противовоспалительное действие, которое направлено преимущественно на сосудистую стенку, а также ткани, которые ее окружают. Посредством такого воздействия удается не только снизить до минимума проявления ломкости капилляров и их проницаемости, но и укрепить стенки сосудов микроциркуляторного русла.
Используя данное лекарственное средство можно за достаточно короткий промежуток времени нормализовать физическое состояние крови. Кроме этого именно этот медикамент помогает уменьшить риск формирования тромбов. Немаловажно отметить и тот факт, что все его фармацевтические формы не способны отрицательно воздействовать и на процессы развития, а также роста плода, так что данное лекарственное средство можно совершенно спокойно применять и во время беременности, причем даже на самых ранних сроках.
Если говорить непосредственно о мази троксевазин, то под ней скрывается действующее вещество, которое растворено в гелевой основе. Как физические свойства, так и состав данного медикамента были подобраны так, что троксерутину удается за достаточно короткий промежуток времени не только проникнуть как можно глубже в область поражения, но еще и произвести нужный терапевтический эффект. Так как данное лекарственное средство является нетоксичным, чащ всего пациенты переносят его достаточно хорошо. Только в очень редких случаях на фоне его использования о себе могут дать знать местные аллергические реакции.
Что касается капсул и геля данного медикамента, то за помощью к ним обращаются преимущественно в борьбе с болевыми ощущениями и отечностью в области нижних конечностей, которые могут наблюдаться как при варикозном расширении вен, так и при венозной недостаточности. А вот мазь данного препарата используется не только при отеках, но и при многочисленных травмах типа вывихов, ушибов, растяжений и тому подобное. Это же фармацевтическое средство можно использовать и в случае развития судорог в ночное время суток либо при нарушениях чувствительности нижних конечностей, а именно их онемении либо ощущении покалывания. В случае если у Вас кожная сыпь либо Ваш кожный покров был поврежден, тогда использовать данный медикамент категорически запрещено. Вся представленная чуть выше информация является всего-навсего кратким описанием имеющихся биологических эффектов троксевазина. В случае же если Вам понадобиться помощь данного медикамента, тогда в самую первую очередь обсудите его использование со специалистом.
Троксевазин – общее описание препарата
18 февраля, 2011
29
спасибо
Спасибо
 Троксевазин или троксерутин представляет собой ангиопротекторный лекарственный препарат, который на сегодняшний день выпускается сразу же в нескольких фармацевтических формах, а именно в виде капсул, геля и крема. Помимо ангиопротекторного свойства данному медикаменту присуще также антиоксидантное, венотонизирующее, противовоспалительное, а также противоотечное действие. Одним из основных компонентов данного лекарственного средства принято считать флавоноиды, которые являются своего рода производными рутина. Воздействуя на организм человека, троксерутин способствует снижению до минимума ломкости и проницаемости капилляров, а также стабилизации гиалуроновой кислоты клеточных оболочек. Не обойтись без его помощи и тогда, когда необходимо повысить тонус капилляров, а также нормализовать окислительно-восстановительные процессы, происходящие в организме человека.
Троксевазин или троксерутин представляет собой ангиопротекторный лекарственный препарат, который на сегодняшний день выпускается сразу же в нескольких фармацевтических формах, а именно в виде капсул, геля и крема. Помимо ангиопротекторного свойства данному медикаменту присуще также антиоксидантное, венотонизирующее, противовоспалительное, а также противоотечное действие. Одним из основных компонентов данного лекарственного средства принято считать флавоноиды, которые являются своего рода производными рутина. Воздействуя на организм человека, троксерутин способствует снижению до минимума ломкости и проницаемости капилляров, а также стабилизации гиалуроновой кислоты клеточных оболочек. Не обойтись без его помощи и тогда, когда необходимо повысить тонус капилляров, а также нормализовать окислительно-восстановительные процессы, происходящие в организме человека.Этому же медикаменту свойственно еще и уменьшать имеющиеся воспалительные процессы, увеличивать плотность сосудистой стенки и так далее. Сразу же обратим внимание всех читателей на тот факт, что данное лекарственное средство не наделено какими-либо токсическими компонентами, так что его можно использовать, не беспокоясь о том, что он каким-либо образом может негативно повлиять на общее самочувствие. Сразу же отметим и тот факт, что за помощью к нему обращаются даже при таких патологиях как корь, скарлатина, аллергические реакции и грипп. Только во всех этих случаях он используется совместно с аскорбиновой кислотой.
Спектр терапевтического действия троксевазина на самом деле широк. Довольно часто его назначают как при хронической венозной недостаточности, которая сопровождается ощущением тяжести в области ног, язвами голени и так далее, так и при варикозном расширении вен. Применяют данный медикамент и в случае развития ретинопатии, перифлебита, геморрагического диатеза, диабетической микроангиопатии, поверхностного тромбофлебита и некоторых других заболеваний. Нередко за помощью к данному медикаменту обращаются и в борьбе с побочными сосудистыми эффектами лучевой терапии. И, наконец, очень часто его используют с целью профилактики тех или иных осложнений, которые могут дать о себе знать после хирургических вмешательств на венах.
Не стоит забывать о том, что троксевазин является безопасным только в том случае, если использовать его рационально. Помимо этого не стоит забывать и о существующих противопоказаниях. Так, к примеру, данное лекарственное средство ни в коем случае нельзя использовать при язве желудка и двенадцатиперстной кишки. От его применения стоит отказаться и при наличии хронической формы гастрита либо почечной недостаточности. В случае если у больного когда-либо была отмечена повышенная чувствительность к каким-либо компонентам данного фармацевтического средства, тогда ему также стоит забыть о его существовании. Имеются и некоторые другие противопоказания к применению данного препарата, так что перед тем как его использовать, для начала получите консультацию терапевта и убедитесь в том, что в Вашем случае применение данного медикамента возможно.
Эпидуральная анестезия и противопоказания к ее проведению
17 февраля, 2011
23
спасибо
Спасибо
 Под эпидуральной анестезией подразумевают метод проводникового обезболивания, который предусматривает блокаду спинальных корешков посредством специальных лекарственных средств. При использовании данного метода обезболивания анестезирующий раствор вводят непосредственно в область, которая располагается между внутренним и наружным листками твердой мозговой оболочки. История данного метода анестезии началась уже давно. Впервые для проведения данного рода обезболивания был использован кокаин, однако ни один специалист не придал этому особого значения. Только в тысяча девятьсот первом году начали во всеуслышание говорить о том, что посредством введения кокаина в эпидуральное пространство можно получить достаточно мощный обезболивающий эффект. В Российской Федерации эпидуральная анестезия впервые была применена урологом Б.Н. Хольцовым в тысяча девятьсот третьем году. А вот в гинекологии впервые ее начал использовать М.А. Александров. В хирургии данного рода анестезия нашла свое широкое применение благодаря В.М. Тавровскому.
Под эпидуральной анестезией подразумевают метод проводникового обезболивания, который предусматривает блокаду спинальных корешков посредством специальных лекарственных средств. При использовании данного метода обезболивания анестезирующий раствор вводят непосредственно в область, которая располагается между внутренним и наружным листками твердой мозговой оболочки. История данного метода анестезии началась уже давно. Впервые для проведения данного рода обезболивания был использован кокаин, однако ни один специалист не придал этому особого значения. Только в тысяча девятьсот первом году начали во всеуслышание говорить о том, что посредством введения кокаина в эпидуральное пространство можно получить достаточно мощный обезболивающий эффект. В Российской Федерации эпидуральная анестезия впервые была применена урологом Б.Н. Хольцовым в тысяча девятьсот третьем году. А вот в гинекологии впервые ее начал использовать М.А. Александров. В хирургии данного рода анестезия нашла свое широкое применение благодаря В.М. Тавровскому.На сегодняшний день этот метод обезболивания принято считать одним из лучших при хирургических вмешательствах на нижних конечностях. С его помощью можно достичь не только минимальной кровоточивости, но еще и полного отсутствия болевых ощущений, а также расслабления мускулатуры. Используется данный вид анестезии и для обезболивания органов таза, а также брюшной полости. Так как данного рода анестезии не свойственно оказывать негативного воздействия на плод, это стало преимуществом для ее применения и в акушерской практике для облегчения родового процесса. И еще, эпидуральная анестезия совершенно безопасна и для таких жизненно важных органов как почки, предстательная железа, мочеточники, мочевой пузырь и печень. Такая анестезия способствует и сокращению гладкой мускулатуры желудочно-кишечного тракта, что дает возможность использовать ее при оперативных вмешательствах и на желудке, селезенке, кишечнике, а также желчных путях.
Каковы же противопоказания к проведению такого обезболивания?
Современные специалисты выделяют две группы таких противопоказаний, а именно относительные и абсолютные противопоказания. Если говорить непосредственно об абсолютных противопоказаниях, то к их числу можно отнести не только туберкулезный спондилит и его последствия, но и гнойничковые поражения кожного покрова спины, травматический шок, идиосинкразию к местным анестетикам, а также органические поражения центральной нервной системы. Ни в коем случае нельзя вводить больному данную анестезию и при тяжелых деформациях позвоночника, кишечной непроходимости, постгеморрагическом коллапсе, сердечно-сосудистом коллапсе при перитоните, а также некоторых других катастрофах внутрибрюшной области.
Что касается относительных противопоказаний, то в данном случае сразу же стоит отметить, что их намного больше. Это и ожирение, и тяжелое общее состояние здоровья, и патологические процессы в области позвоночника, которые носят хронический характер, и декомпенсация сердечной деятельности, и ранний возраст. Не рекомендуется проводить эпидуральную анестезию и всем тем больным, у которых отмечается кахексия либо резко выраженная гипотензия.
12
спасибо
Спасибо
 Необходимая дозировка местного анестезирующего препарата при эпидуральной терапии подбирается с учетом многочисленных факторов. Чаще всего больному вводят один – два миллилитра раствора медикамента на каждый отдельный сегмент спинного мозга, предусмотренный для блокирования. Получается, что при пункции в области поясницы используется достаточное большое количество анестетика, так как только таким образом удается осуществить не только моторную, но еще и сенсорную блокаду в момент хирургического вмешательства на органах брюшной полости. А вот если речь идет только о сегментарной блокаде, тогда используются минимальные дозы анестезирующего средства. Чаще всего сегментарная блокада применяется после торакальных вмешательств, а также во время родового процесса.
Необходимая дозировка местного анестезирующего препарата при эпидуральной терапии подбирается с учетом многочисленных факторов. Чаще всего больному вводят один – два миллилитра раствора медикамента на каждый отдельный сегмент спинного мозга, предусмотренный для блокирования. Получается, что при пункции в области поясницы используется достаточное большое количество анестетика, так как только таким образом удается осуществить не только моторную, но еще и сенсорную блокаду в момент хирургического вмешательства на органах брюшной полости. А вот если речь идет только о сегментарной блокаде, тогда используются минимальные дозы анестезирующего средства. Чаще всего сегментарная блокада применяется после торакальных вмешательств, а также во время родового процесса.Подбирая дозу при эпидуральной анестезии важно учитывать еще и возраст больного. Дело в том, что на пожилых людей действует и сниженная доза анестетика. Объясняется данный факт тем, что с возрастом отмечается уменьшение не только растяжимости, но еще и объема эпидурального пространства. В итоге, чтобы достичь обезболивания можно ввести и меньшую дозировку анестетика. А вот вес тела чаще всего не учитывается при выборе дозы. Исключением из правил являются только те граждане, у которых имеется в наличии выраженное ожирение. Им подбирают более маленькую дозу анестетика, так как в их случае также чаще всего наблюдается уменьшение объема эпидурального пространства.
Рост – еще один фактор, которому свойственно оказывать влияние на эпидуральную терапию. Дело в том, что людям, чей рост не превышает ста пятидесяти сантиметров, рекомендуется вводить по одному миллилитру анестезирующего медикамента на сегмент. А вот если рост выше ста пятидесяти сантиметров, тогда необходимо вводить уже по два миллилитра медикамента на каждый сегмент. Обусловлен данный факт тем, что росту свойственно воздействовать на краниальное распространение анестетика.
Следует отметить еще и тот факт, что количество того или иного анестезирующего средства напрямую зависит еще и от объема, а также концентрации введенного раствора. В случае если больному будет введен анестетик большого объема, но при этом низкой концентрации, это может стать причиной развития сенсорной блокады на очень высоком уровне, а вот моторная блокада останется слабо выраженной. И наоборот, малые объемы концентрированного анестезирующего средства спровоцируют мощную сенсорную блокаду, при этом моторная блокада остается неизменной.
Повторные дозы того или иного анестетика при эпидуральной анестезии рекомендуется вводить только в тот момент, когда пациент вновь почувствует достаточно сильные болевые ощущения. Во второй раз вводится только третья часть либо половина первоначальной дозы. Порой специалисты руководствуются своим опытом и вводят очередную дозу через определенный промежуток времени, который кажется лично им самым подходящим. Лучше всего этого не делать, так как таким образом можно спровоцировать развитие слишком высокого либо слишком низкого уровня блокады.
Вне всякого сомнения, проведение эпидуральной анестезии во многом зависит и от имеющейся патологии, а также от общего состояния здоровья. В заключение хочется обратить внимание читателей на тот факт, что многих патологий на самом деле можно избежать. Для этого нужно всего-навсего четко следовать всем правилам здорового образа жизни.
Типы эпидуральной анестезии
17 февраля, 2011
11
спасибо
Спасибо
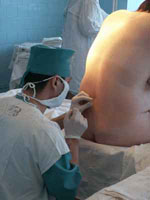 Из года в год фармацевтические компании выпускают новые менее опасные, но при этом более эффективные медикаменты, предназначенные непосредственно для эпидуральной анестезии. При всем при этом увеличивается не только количество медикаментов, но еще и число типов данного метода анестезии, что дает возможность специалистам подбирать более подходящий из них для каждого конкретного случая. Прямо сейчас вниманию читателей будут представлены все существующие на сегодняшний день типы данного обезболивания, помощью которых каждый пациент может воспользоваться в любой момент.
Из года в год фармацевтические компании выпускают новые менее опасные, но при этом более эффективные медикаменты, предназначенные непосредственно для эпидуральной анестезии. При всем при этом увеличивается не только количество медикаментов, но еще и число типов данного метода анестезии, что дает возможность специалистам подбирать более подходящий из них для каждого конкретного случая. Прямо сейчас вниманию читателей будут представлены все существующие на сегодняшний день типы данного обезболивания, помощью которых каждый пациент может воспользоваться в любой момент.Начнем с непрерывной эпидуральной анестезии, которая предусматривает непрерывное введение анестезирующего медикамента в эпидуральное пространство. Данный вид анестезии используется чаще всех остальных, так как с его помощью можно достичь постоянного обезболивания. Помимо этого данный метод анестезии требует введения меньшего количества обезболивающего медикамента.
Другим типом такого обезболивания принято считать периодическую эпидуральную анестезию, которая основывается на введении обезболивающего медикамента только в том момент, когда пациент в нем действительно нуждается. Так, к примеру, именно этот тип обезболивания применяется во время родов, а точнее в момент схваток. Очень часто можно услышать слова о том, что данный тип обезболивания достаточно неприятный, так как его эффект проявляется так называемыми волнами.
Существует и такой тип данного обезболивания как эпидуральная анестезия под контролем пациента. В таких случаях кнопка, посредством которой осуществляется ввод медикамента, находится в руках пациента. В итоге, он сам нажимает ее в нужный момент, после чего в эпидуральную область затекает определенная доза обезболивающего препарата.
В некоторых случаях используется и смесь препаратов. Дело в том, что бывают такие случаи, когда анестезиолог принимает решение смешать анальгетики вместе с анестетиками. Данная смесь медикаментов дает возможность достичь необходимого соотношения подвижности и чувствительности. Сразу же отметим, что такое обезболивание далеко не всегда может гарантировать достижение желаемого результата.
Современные специалисты выделяют и новые медикаменты для эпидуральной анестезии, которым свойственно сохранять трезвость ума и подвижность, но при этом гарантировать полное отсутствие болевых ощущений. Данные медикаменты очень часто именуют «ходячими», так как при их введении роженицы могут продолжать не только вставать, но еще и передвигаться. В ходе многочисленных клинических исследований удалось установить, что именно эти медикаменты снижают до минимума количество вмешательств в родовой процесс. Следовательно, дети в большинстве случаев появляются на свет совершенно здоровыми.
В общем, типов эпидуральной анестезии с каждым годом становится все больше, что указывает на факт постоянного развития медицины, что в свою очередь не может не радовать.
Возможные осложнения после эпидуральной анестезии
17 февраля, 2011
34
спасибо
Спасибо
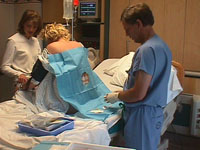 В организме человека как позвоночник, так и нервные окончания, которые располагаются на шее, окутаны достаточно твердой оболочкой, которую именуют мозговой. Следует отметить тот факт, что эпидуральная область не только окружает данную оболочку, но еще и проходит вдоль нее. А вот эпидуральную область пересекают нервы, воспаление которых провоцирует развитие болевых ощущений в данном участке. Развитие воспалительного процесса может быть обусловлено как повреждением дисков позвоночника, так и соприкосновением нервов с костной структурой позвоночника. Эпидуральная анестезия предусматривает введение в эпидуральную область специальных противовоспалительных медикаментов, которые в свою очередь не только уменьшают силу болевых ощущений, но еще и вызывают утрату чувствительности. Болевые ощущения исчезают только потому, что данным медикаментам свойственно блокировать передачу болевых импульсов непосредственно по нервным окончаниям спинного мозга. Получается, что посредством данного метода обезболивания можно достичь не только расслабления мышц, но и временного их паралича, а также полного отсутствия чувствительности.
В организме человека как позвоночник, так и нервные окончания, которые располагаются на шее, окутаны достаточно твердой оболочкой, которую именуют мозговой. Следует отметить тот факт, что эпидуральная область не только окружает данную оболочку, но еще и проходит вдоль нее. А вот эпидуральную область пересекают нервы, воспаление которых провоцирует развитие болевых ощущений в данном участке. Развитие воспалительного процесса может быть обусловлено как повреждением дисков позвоночника, так и соприкосновением нервов с костной структурой позвоночника. Эпидуральная анестезия предусматривает введение в эпидуральную область специальных противовоспалительных медикаментов, которые в свою очередь не только уменьшают силу болевых ощущений, но еще и вызывают утрату чувствительности. Болевые ощущения исчезают только потому, что данным медикаментам свойственно блокировать передачу болевых импульсов непосредственно по нервным окончаниям спинного мозга. Получается, что посредством данного метода обезболивания можно достичь не только расслабления мышц, но и временного их паралича, а также полного отсутствия чувствительности.Применение данного метода анестезии не часто, но все может стать причиной развития некоторых осложнений. На самом деле риск развития тех или иных осложнений напрямую зависит от выбранной анальгезии, а точнее от обезболивающего препарата, который вводится каждому больному в отдельности. На самом деле осложнения могут возникнуть как при анальгезии живота, так и при обезболивании рук, ног, шеи, груди либо паховой области. Тут же обратим внимание читателей на тот факт, что анальгезия головы посредством данного метода обезболивания не осуществляется, так как нервы в данном случае проходят через черепно-мозговую нервную систему. К числу медикаментов, которые могут быть использованы при такой анестезии, можно причислить как лидокаин, так и промедол, ропивакаин, фентанил, клонидин и многие другие.
Что же касается непосредственно осложнений после эпидуральной анестезии, то они встречаются в медицинской практике крайне редко. Если верить данным статистики, то они дают о себе знать в одном случае из двадцати трех тысяч. Гораздо чаще данного рода обезболивание не дает должного результата, а точнее в одном случае из двадцати. В случае если у больного имеется в наличии такая патология как коагулопатия, тогда у него в результате данной анестезии может развиться эпидуральная гематома. Порой отмечается и вытекание цереброспинальной жидкости в эпидуральную область. Обусловлен данный факт случайным проколом твердой мозговой оболочки. Чаще всего данный факт становится причиной развития головных болей, которые могут беспокоить пациентов как несколько дней, так и несколько недель либо месяцев.
Весьма токсичными принято считать и очень большие дозы обезболивающих медикаментов, так что дозировку в обязательном порядке должен подбирать специалист. Интоксикация тем или иным лекарственным средством может спровоцировать развитие спазмов либо беспамятства. В некоторых случаях отмечается и непродолжительное удержание жидкости в организме.
Преимущества продленной эпидуральной анестезии в хирургии
17 февраля, 2011
10
спасибо
Спасибо
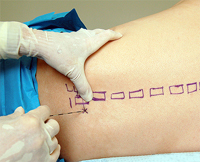 Методу продленной эпидуральной анестезии присущи многочисленные преимущества, причем не только в том случае если он используется сам по себе, но еще и тогда, когда его применяют наряду с общей анестезией.
Методу продленной эпидуральной анестезии присущи многочисленные преимущества, причем не только в том случае если он используется сам по себе, но еще и тогда, когда его применяют наряду с общей анестезией.Каковы же данные преимущества?
В самую первую очередь стоит отметить, что данному методу анестезии свойственно уменьшать до минимума стрессорный компонент, возникающий в ответ на любое хирургическое вмешательство. Помимо этого используя продленную эпидуральную анестезию, можно не переживать за развитие каких-либо сбоев со стороны сердечно-сосудистой системы и все потому, что данный вид обезболивания помогает снизить вероятность возникновения не только сердечных аритмий, но еще и выраженной гипертензии. Посредством данного метода удается также нормализовать пассаж по желудочно-кишечному тракту, причем в полном объеме. Используя данный метод обезболивания при хирургических вмешательствах по поводу протезирования бедренной кости, кесаревом сечении либо полной резекции предстательной железы, удается снизить до минимума количество утраченной крови.
Так как во время многочисленных оперативных вмешательств очень часто наблюдаются весьма серьезные сдвиги водного баланса в организме, данный метод анестезии придет на помощь и в данном случае, так как ему свойственно предупреждать возникновение таких сдвигов. Не обойтись без его помощи и тогда, когда речь идет о хирургических вмешательствах на нижних конечностях либо сосудах. Дело в том, что именно продленной эпидуральной анестезии свойственно снижать до минимума риск развития тех или иных тромбоэмболических осложнений. Следует отметить еще и тот факт, что данную анестезию можно продлевать до бесконечности.
Порой данного рода обезболивание применяется и после оперативного вмешательства. С его помощью удается предупредить развитие многочисленных осложнений со стороны респираторной системы, снизить до минимума время пребывания больного в отделении интенсивной терапии, уменьшить болевые ощущения при непрерывном введении разбавленных растворов местных анестетиков либо наркотических анальгетиков. Именно продленная эпидуральная анестезия может гарантировать и более быстрое восстановление не только сознания, но еще и различных защитных рефлексов организма.
Очень важно отметить тот факт, что непосредственно перед введением того или иного анестезирующего медикамента, в самую первую очередь следует установить, блокирование каких именно сегментов сможет обеспечить нормальный сенсорный уровень обезболивания в каждом конкретном случае. Помимо этого немаловажно подобрать и эффективный анестетик. Сенсорные уровни известны специалистам. Они знают о том, что при различных хирургических вмешательствах требуется проведение блокады до какого-то определенного уровня. Так, к примеру, при кесаревом сечении блокаду проводят на сенсорном уровне Т8-6, так как именно таким образом можно добиться удовлетворительных условий для проведения данного оперативного вмешательства. Обо всем, что касается продленной эпидуральной анестезии, Вы сможете узнать и на консультации анестезиолога, так что если Вас что-нибудь интересует, поспешите посетить данного специалиста.
Эпидуральная и другие виды анестезии при кесаревом сечении
17 февраля, 2011
20
спасибо
Спасибо
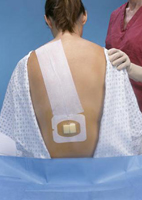 При проведении кесарева сечения вполне возможно использование двух видов анестезии, а именно общей и региональной. Что касается общей анестезии, то это, конечно же, наркоз, однако тут же отметим, что за помощью к данному методу обезболивания обращаются только в особых случаях. К числу таких случаев можно отнести как выпадение пуповины, так и экстренные показания, поперечное положение тела плода, острое кровотечение, тромбоцитопению и так далее. Если же говорить о региональной анестезии, то в данном случае может быть использована как эпидуральная, так и спинальная, а также спино-эпидуральная анестезия.
При проведении кесарева сечения вполне возможно использование двух видов анестезии, а именно общей и региональной. Что касается общей анестезии, то это, конечно же, наркоз, однако тут же отметим, что за помощью к данному методу обезболивания обращаются только в особых случаях. К числу таких случаев можно отнести как выпадение пуповины, так и экстренные показания, поперечное положение тела плода, острое кровотечение, тромбоцитопению и так далее. Если же говорить о региональной анестезии, то в данном случае может быть использована как эпидуральная, так и спинальная, а также спино-эпидуральная анестезия.Сразу же отметим, что наркоз на сегодняшний день особой популярностью не пользуется, так как данному методу обезболивания свойственно довольно часто способствовать развитию многочисленных осложнений и побочных эффектов. Более того, при кесаревом сечении использование наркоза может отрицательно сказаться на общем состоянии здоровья не только будущей мамочки, но еще и плода. Именно при использовании наркоза очень часто наблюдается нарушение процесса дыхания новорожденного, его чрезмерная вялость и сонливость.
А вот что касается эпидуральной либо спинальной анестезии, то данного рода методы обезболивания пользуются особой популярностью в современной гинекологии, так как гораздо реже способствуют развитию тех или иных побочных эффектов. Данные методы обезболивания весьма схожи между собой. Их единственной отличительной чертой принято считать то, что при спинальном обезболивании препарат вводят в жидкость, которая омывает спинной мозг, а вот при эпидуральной анестезии медикамент вводят в эпидуральную область, которая располагается между поясничными позвонками. При кесаревом сечении в обоих случаях анестетик вводят женщине в сидячем либо лежачем положении. Оба данных метода обезболивания могут вызвать лишь легкий дискомфорт, особых болевых ощущений при введении анестезирующих медикаментов не отмечается.
Имеются и некоторые клинические различия спинальной и эпидуральной анестезии при кесаревом сечении. Так, к примеру, при использовании спинальной анестезии роженица перестает ощущать боль уже через десять – пятнадцать минут. Во втором случае болевые ощущения исчезают только через четверть часа либо через полчаса. А вот если говорить об адекватности обезболивания, то в данном случае перидуральная анестезия выигрывает, так как при ее использовании дополнительная доза анестетика может быть введена в любой момент. Если же спинальная анестезия добиться должного результата не помогла, тогда роженице вводят общий наркоз, так как повторно спинальную анестезию проводить не рекомендуется.
Имеются и некоторые противопоказания к использованию региональных методов анестезии при проведении кесарева сечения. Так, к примеру, спинальная и эпидуральная анестезия категорически противопоказаны при нарушении свертываемости крови, а также при низких тромбоцитах крови. Помимо этого от такого обезболивания стоит отказаться и в том случае, если у роженицы имеется инфекция в области выполнения анестезии.
Каким образом выполняется эпидуральная анестезия при родах?
17 февраля, 2011
26
спасибо
Спасибо
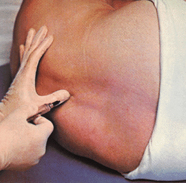 Чтобы выполнить эпидуральную анестезию, специалисту необходимо в самую первую очередь сделать укол в пространство, расположенное между двумя поясничными позвонками. Женщину усаживают на кровать, просят ее свесить ноги, после чего слегка согнуть спину. Руки роженицы должны быть расположены на коленях, а вот голова и плечи должны быть опущенными. Порой во время проведения данной процедуры используется и подушка, которую необходимо прижать к верхней части живота и опустить на нее голову.
Чтобы выполнить эпидуральную анестезию, специалисту необходимо в самую первую очередь сделать укол в пространство, расположенное между двумя поясничными позвонками. Женщину усаживают на кровать, просят ее свесить ноги, после чего слегка согнуть спину. Руки роженицы должны быть расположены на коленях, а вот голова и плечи должны быть опущенными. Порой во время проведения данной процедуры используется и подушка, которую необходимо прижать к верхней части живота и опустить на нее голову.Чтобы найти точное место для введения пункции, специалист для начала ощупывает поясничные позвонки. Данный этап является одним из самых главных, так как именно от места введения анестезии зависит ее эффективность. Порой анестезиологу прощупать данную область не столь уж легко, особенно если у женщины имеются лишние килограммы, которые она набрала во время беременности либо она страдает от ожирения.
Очень важно, чтобы роженица с самого начала осуществления такого обезболивания и до самого его конца, все время говорила врачам о начале, а также наличии схваток. Помимо этого в обязанности роженицы входит оповещать анестезиолога и о тех или иных изменениях со стороны ее организма, которые могут быть отмечены в этот промежуток времени. Это может быть как шум в ушах, так и тошнота, металлический привкус в ротовой полости, звон в ушах, онемение челюсти и так далее. В большинстве случаев анестезию вводят между вторым – третьим, третьим – четвертым либо четвертым - пятым позвонками поясничного отдела.
Поначалу кожный покров в данной области тщательно дезинфицируют, затем вводится тонкая иголка, которая обезболивает кожный покров, а также область между позвонками. При введении данной иголки вполне возможно возникновение непродолжительного ощущения жжения либо распирания. После этого используется уже специальная игла и шприц, которые вводят опять таки в данную область, однако пациентка уже не ощущает боли. Иглу поначалу вводят, после чего проталкивают ее в эпидуральное пространство. Пока игла будет достигать данного пространства, женщина обязана оставаться спокойной и не двигаться. В момент, когда игла все же в нем окажется, тут же будет отсоединен шприц и введен специальный катетер, состоящий из пластика.
Катетер установлен, значит, пора извлекать иглу. Затем вводят незначительную дозу анестезирующего средства, дабы на все сто процентов быть уверенными в том, что катетер установлен правильно. Имеющийся катетер будет оставаться прикрепленным к плечу до завершения родового процесса. Именно к нему анестезиолог прикрепит специальный противомикробный фильтр, к которому в свою очередь присоединяют еще и автоматический дозатор в виде шприца.
Сразу же обратим внимание всех читательниц на тот факт, что данного рода процедура является безболезненной, хотя на первый взгляд она может показаться довольно сложной. Не очень приятное ощущение испытывают чаще всего только при первом уколе, затем пациентки ничего не чувствуют. После первого укола болевые ощущения начинают ослабевать уже через пять – пятнадцать минут. И еще, данного рода обезболивание продолжается до тех пор, пока идут роды, после этого катетер извлекают.
Отрицательные стороны эпидуральной анестезии
17 февраля, 2011
26
спасибо
Спасибо
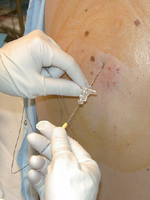 Несмотря на то, что эпидуральную анестезию принято считать одним из самых безвредных методов обезболивания, в некоторых случаях ей все же свойственно провоцировать развитие не только побочных реакций, но еще и различных осложнений. Обо всем этом каждый анестезиолог обязан предупредить своих пациенток еще до начала процедуры. Сразу же отметим, что как побочные эффекты, так и осложнения данного метода анестезии отмечаются в медицинской практике довольно редко.
Несмотря на то, что эпидуральную анестезию принято считать одним из самых безвредных методов обезболивания, в некоторых случаях ей все же свойственно провоцировать развитие не только побочных реакций, но еще и различных осложнений. Обо всем этом каждый анестезиолог обязан предупредить своих пациенток еще до начала процедуры. Сразу же отметим, что как побочные эффекты, так и осложнения данного метода анестезии отмечаются в медицинской практике довольно редко.Какие все-таки реакции и осложнения могут возникнуть при таком обезболивании?
Во-первых, это тяжесть в ногах, а также ощущение онемения. Данный побочный эффект принято считать нормальной реакцией со стороны организма. Как правило, сразу же после того как анестетики прекращают свое воздействие, данное явление исчезает само по себе. Во-вторых, при использовании такого обезболивания о себе может дать знать и дрожь. Дрожь в таких случаях ощущается в области мышц. На самом деле данная реакция является безопасной, но при этом весьма неприятной. Никакого негативного влияния на здоровье малыша и роженицы она не оказывает. В-третьих, снижение артериального давления. Данный побочный эффект принято считать недолговременным. Чаще всего при снижении артериального давления анестезиолог принимает решение ввести физиологический раствор, который в свою очередь способствует нормализации давления.
У некоторых рожениц может развиться и реакция на местный анестезирующий препарат. Данного рода реакции принято считать крайне опасными, именно поэтому в случае если у женщины когда-либо была отмечена аллергия на какие-либо медикаменты, ей в обязательном порядке следует сообщить об этом анестезиологу. При использовании эпидуральной анестезии могут быть отмечены и проблемы с дыханием. Дело в том, что некоторым анестетикам свойственно оказывать прямое воздействие непосредственно на дыхательные мышцы грудной клетки. В итоге, роженица начинает испытывать нехватку воздуха. Без помощи лицевой маски, предназначенной для подачи кислорода, в таких случаях никак не обойтись.
Бывают и такие случаи, когда эпидуральная анестезия не приносит совершенно никакого облегчения, то есть ей не удается избавить роженицу от болевых ощущений. Выход из сложившейся ситуации, конечно же, есть. Чаще всего специалисты вводят другой анестезирующий препарат.
Парестезия – еще один возможный побочный эффект, сопровождающийся ощущением «прострела» в области спины. Чаще всего данное явление является весьма кратковременным и возникает оно преимущественно во время введения катетера. Обусловлено развитие парестезии некоторыми техническими трудностями, которые могут возникнуть во время постановки катетера.
Следует отметить еще и тот факт, что некоторые побочные эффекты эпидуральной анестезии могут возникнуть уже после родов. Так, к примеру, нередко роженицы испытывают болевые ощущения в области спины еще несколько дней после родов. А болит у них место, куда был введен катетер. Порой боли продолжают беспокоить еще несколько дней либо недель. Еще одним осложнением такого метода обезболивания, которое дает о себе знать уже после родов, принято считать головную боль. Возникает головная боль тогда, когда анестезиолог во время введения катетера просовывает иглу чуть дальше эпидурального пространства.
К числу серьезных осложнений такой анестезии можно причислить как паралич нижних конечностей, так и повреждение нервов, а также кровотечение в эпидуральное пространство.
Эпидуральная анестезия – что это такое?
17 февраля, 2011
9
спасибо
Спасибо
 Впервые об эпидуральной анестезии, а также технике ее проведения стало известно человечеству еще около ста лет тому назад, а именно в тысяча восемьсот восемьдесят четвертом году. Суть данного метода очень схожа с анестезией, которая используется стоматологами для «заморозки» зубов. Если говорить непосредственно о перидуральной анестезии, то в данном случае медикамент вводится в область, расположенную вблизи нервных корешков, в обязанности которых входит «собирать» боль, исходящую от всех органов малого таза, в том числе и матки.
Впервые об эпидуральной анестезии, а также технике ее проведения стало известно человечеству еще около ста лет тому назад, а именно в тысяча восемьсот восемьдесят четвертом году. Суть данного метода очень схожа с анестезией, которая используется стоматологами для «заморозки» зубов. Если говорить непосредственно о перидуральной анестезии, то в данном случае медикамент вводится в область, расположенную вблизи нервных корешков, в обязанности которых входит «собирать» боль, исходящую от всех органов малого таза, в том числе и матки.В позвоночном канале каждого человека располагается спинной мозг, который со всех сторон защищается довольно плотной оболочкой, состоящей из соединительной ткани. Именно через эту оболочку и проходят многочисленные нервные корешки, путь которых стартует со спинного мозга. Область между стенками позвоночного канала, а также твердой оболочкой спинного мозга носит название «перидуральной» либо «эпидуральной», что переводится как «вне» либо «около». Именно в эту область и вводят местное анестезирующее средство, то есть медикамент, предназначенный для «замораживания» нервов. Отсюда и название данной анестезии, а именно «эпидуральная».
Осуществляет данного рода процедуру анестезиолог. Именно этот специалист посредством специальной иглы осуществляет ввод очень тонкого катетера в эпидуральную область, которая располагается в районе поясницы. Как только катетер будет введен, иглу тут же убирают, а катетер закрепляют к спине. В результате посредством катетера удается ввести тот или иной обезболивающий препарат, который в свою очередь препятствует проходу болевых импульсов к головному мозгу. Получается, что он избавляет роженицу от каких-либо болевых ощущений, при всем при этом сознания она не теряет. Во время естественных родов женщине вводят анестетик, которому не свойственно сковывать движений роженицы. А вот если речь идет о кесаревом сечении, тогда женщине вводят препарат, который как бы парализует всю нижнюю часть ее тела, то есть шевелиться она не может.
Следует отметить еще и тот факт, что в обязанности анестезиолога входит не только ввести катетер и подобрать необходимую дозу обезболивающего препарата. Данный специалист обязан находиться рядом с роженицей на протяжении всего родового процесса, чтобы отслеживать любые изменения со стороны ее организма. Дело в том, что некоторые медикаменты порой вызывают развитие непредвиденных ситуаций, так что на чеку нужно оставаться постоянно. И еще, очень важно, чтобы анестезиолог был высококвалифицированный, так как именно от его действий зависит общее самочувствие не только роженицы, но еще и малыша.
В заключение обратим внимание читательниц еще и на то, что для введения эпидуральной анестезии очень важно подобрать еще и правильный момент. В большинстве случаев за помощью к данному методу обезболивания обращаются только тогда, когда схватки приобретают регулярный характер. Дело в том, что именно регулярные схватки являются сигналом начала быстрого раскрытия шейки матки. Раньше этого времени вводить данного рода анестезию нецелесообразно. Об этом Вы сможете узнать, получив консультацию гинеколога еще во время беременности.
Эпидуральная анестезия при родах – за и против
17 февраля, 2011
18
спасибо
Спасибо
 Современная медицина все чаще прибегает к помощи такого метода медикаментозного обезболивания родов как эпидуральная анестезия. Довольно часто такую анестезию именуют еще и перидуральной. Широкое использование данного метода обусловлено, прежде всего, тем, что его принято считать одним из самых безопасных не только для роженицы, но еще и для плода. Помимо этого данный метод является весьма эффективным и удобным в использовании. Несмотря на это имеются у него и некоторые отрицательные стороны. В общем, чтобы решиться на введение данного рода медикаментов, очень важно, чтобы женщина знала о нем все.
Современная медицина все чаще прибегает к помощи такого метода медикаментозного обезболивания родов как эпидуральная анестезия. Довольно часто такую анестезию именуют еще и перидуральной. Широкое использование данного метода обусловлено, прежде всего, тем, что его принято считать одним из самых безопасных не только для роженицы, но еще и для плода. Помимо этого данный метод является весьма эффективным и удобным в использовании. Несмотря на это имеются у него и некоторые отрицательные стороны. В общем, чтобы решиться на введение данного рода медикаментов, очень важно, чтобы женщина знала о нем все.Использование эпидуральной анестезии предусматривает введение тех или иных медикаментов, которым свойственно притуплять сигналы боли, идущие от мышц нижней части тела непосредственно к головному мозгу. Вводятся данного рода препараты через гибкий катетер в область, которая располагается на уровне третьего либо четвертого позвонка поясницы. В большинстве случаев данный вид анестезии применяют при выполнении кесарева сечения, однако порой рожениц настолько пугает боль, что они настаивают на перидуральной анестезии даже во время естественных родов.
Каковы же преимущества данного метода медикаментозного обезболивания родов?
В самую первую очередь стоит отметить, что такой анестезии не свойственно оказывать прямого воздействия на плод. Дело в том, что тот или иной препарат, за помощью к которому обращаются для проведения такого обезболивания, не проникает в кровь малыша. В итоге, никакого негативного воздействия на его общее самочувствие он не оказывает. Помимо этого немаловажно упомянуть и тот факт, что перидуральная анестезия достаточно легко переносится всеми будущими мамочками. И еще, все они при таком обезболивании остаются в полном сознании, то есть могут отслеживать ход всех событий. Имеется и еще один плюс у такого обезболивания. Он помогает снабдить как матку, так и почки достаточным количеством крови.
Каковы отрицательные стороны эпидуральной анестезии?
Основным отрицательным пунктом такой анестезии во время родов принято считать отсутствие взаимосвязи между новорожденным и мамой. На самом деле нестерпимые болевые ощущения во время родов испытывают только те женщины, которым не удалось за время беременности подготовить себя к предстоящему «испытанию». Если смотреть правде в лицо, то очень сильную боль испытывают только те представительницы слабого пола, которые очень сильно напрягают мышцы в самые неподходящие моменты. В результате, чрезмерное мышечное напряжение не дает возможности осуществляться всем необходимым физиологическим изменениям, которые отмечаются в женском организме во время родов. Получается своего рода замкнутый круг: страх провоцирует тревогу, тревога способствует развитию мышечного напряжения, напряжение мышц приводит к боли. В общем, в таких случаях нужна не эпидуральная анестезия, а релаксация тела. Чем спокойней будет роженица, тем легче она родит, при этом ощутив всю радость материнства. Используя же перидуральную анестезию, молодая мамочка сможет взять на руки своего малыша только через несколько часов после родов.
Удаление полипа шейки матки лазером
17 февраля, 2011
165
спасибо
Спасибо
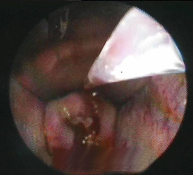 Удаление полипа матки и шейки матки лазером – это самое последнее слово в гинекологической хирургии. В зависимости от силы применяемого излучения лазера различаются два вида лазеротерапии полипов матки и шейки матки.
Удаление полипа матки и шейки матки лазером – это самое последнее слово в гинекологической хирургии. В зависимости от силы применяемого излучения лазера различаются два вида лазеротерапии полипов матки и шейки матки.Первая разновидность лечения с применением сильного лазерного луча, а второе – слабого. При этом самые эффективные операции делаются с использованием обоих видов лазеров.
У операции по удалению полипов матки и шейки матки лазером существует ряд преимуществ по сравнению с обычными хирургическими способами.
1. Все манипуляции контролируются с помощью микровидеокамеры, то есть операция не осуществляется вслепую.
2. Врач может точно рассчитать количество удаленной ткани, а также глубину воздействия. Испарение тканей осуществляется постепенно по слоям. За одно воздействие испаряется от пятидесяти до ста пятидесяти микрометров ткани. Чем больше раз лазер проходит по одному и тому же участку, тем толще слой испаренной ткани.
3. Так как близлежащие ткани не повреждаются, раневая поверхность мала, что обеспечивает скорое заживление и восстановление тканей. После лазерного удаления полипов практически не формируются шрамы и рубцы.
4. Пациентка не теряет крови, что в некоторых случаях бывает очень важным, так как лазер выпаривает жидкость из клеток и моментально запаивает все кровеносные сосуды.
5. При обработке лазером образуется очень прочный, но не толстый слой, способный предохранить рану от инфицирования. Это улучшает восстановление и сокращает его длительность, а также уменьшает возможность осложнений после процедуры.
Фиброзный полип шейки матки. Причины развития
17 февраля, 2011
41
спасибо
Спасибо
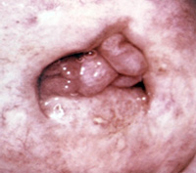 Фиброзный полип матки и шейки матки встречается достаточно редко. В подавляющем числе случаев он развивается у женщин старше сорокалетнего возраста и только в шестнадцати процентах случаев у женщин до сорока лет.
Фиброзный полип матки и шейки матки встречается достаточно редко. В подавляющем числе случаев он развивается у женщин старше сорокалетнего возраста и только в шестнадцати процентах случаев у женщин до сорока лет.Фиброзный полип шейки матки формируется исключительно из соединительных тканей, при этом в них большое количество коллагеновых волокон. Возможно присутствие единичных желез.
В некоторых случаях, когда фиброзный полип развивается на эндометрии матки, он формируется по типу субмукозной миомы матки. Развиваясь, полип осумковывается, формирует ножку. Сокращения мускулатуры матки приводят к увеличению длины ножки. Иногда она становится такой длинной, что выводится до канала шейки матки. Нередко такой полип плохо снабжается кровью и питательными веществами и отмирает самостоятельно. Поначалу женщина не ощущает появление полипа, но чем полип крупнее, тем больше он влияет на процессы, происходящие в организме женщины. Так, со временем сбивается менструальный цикл, появляются внеплановые кровотечения.
Наличие крупного полипа матки или шейки матки может сопровождаться болями, причем, если ножка длинна, а полип достигает шейки матки, боль может быть острой и приступообразной. У женщины может увеличиваться температура тела. При выполнении анализа крови обнаруживается повышенная СОЭ, уровень лейкоцитов также увеличен.
Самой распространенной причиной появления полипов матки и шейки матки являются нарушения работы яичников, влекущие за собой гормональные сбои. В подобных условиях изменяется состояние слизистой оболочки матки и шейки матки. При этом развитию полипов способствует повышенная выработка эстрогенов при нехватке прогестерона.
Последствия полипов шейки матки
17 февраля, 2011
72
спасибо
Спасибо
 Наличие полипов матки и шейки матки в организме женщины могут приводить к таким неприятным явлениям как сильные кровотечения после менструаций, боль во время полового акта, скудные выделения крови после полового акта, а также в любое время между менструациями. В том случае, если полип увеличивается до двух и более сантиметров, он может травмироваться во время полового акта и даже оторваться. При этом женщина ощущает боли в области низа живота, наблюдает кровотечение.
Наличие полипов матки и шейки матки в организме женщины могут приводить к таким неприятным явлениям как сильные кровотечения после менструаций, боль во время полового акта, скудные выделения крови после полового акта, а также в любое время между менструациями. В том случае, если полип увеличивается до двух и более сантиметров, он может травмироваться во время полового акта и даже оторваться. При этом женщина ощущает боли в области низа живота, наблюдает кровотечение.Полипы матки и шейки матки необходимо лечить. В противном случае женщину ждут неприятные последствия, некоторые из которых очень сложно вылечить. Это может быть бесплодие, изменение работы желез внутренней секреции и гормональные сбои. В некоторых случаях доброкачественные полипы могут переродиться в злокачественные, например, в рак шейки матки, а также в предраковые состояния – аденоматозные новообразования.
Не следует надеяться на то, что заболевание пройдет само собой. Также не следует прибегать к народным методам лечения, они почти никогда не дают результатов. Лечение полипов осуществляется в больнице. Процедура достаточно несложна и занимает мало времени. После операции женщину быстро выписывают домой.
Для обнаружения полипа иногда недостаточно обычного гинекологического осмотра, а необходимы специальные диагностические процедуры. Самым современным и информативным методом является метод гистероскопии, который позволяет буквально «разглядеть» каждый полип, а еще и взять ткань на обследование.
После удаления полип матки и шейки матки обязательно исследуют в лаборатории на наличие измененных злокачественных клеток.
После удаления полипа шейки матки
17 февраля, 2011
63
спасибо
Спасибо
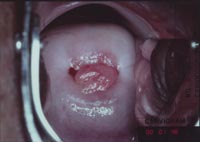 Удаляют полипы методом откручивания. После чего место, где был полип, коагулируется различными методами. Такой способ устранения полипов матки и шейки матки именуется полипэктомией. В некоторых случаях процедуру проводят с помощью гистероскопа – оборудования, которое дает возможность четко изучить состояние шейки матки и ее внутренней поверхности.
Удаляют полипы методом откручивания. После чего место, где был полип, коагулируется различными методами. Такой способ устранения полипов матки и шейки матки именуется полипэктомией. В некоторых случаях процедуру проводят с помощью гистероскопа – оборудования, которое дает возможность четко изучить состояние шейки матки и ее внутренней поверхности.Спустя четыре - пять дней после процедуры необходимо прийти на консультацию гинеколога. Иногда обнаруживается, что полипы опять образовались. В таких случаях осуществляется выскабливание слизистой цервикального канала. Таким образом, изымается материал для лабораторного исследования. Необходимо осуществить подобное исследование именно спустя несколько суток после проведенного лечения. Именно таким образом добиваются предупреждения развития эндометрита.
Способы терапии и поддержания организма пациентки после удаления полипа выбирает лечащий врач на основании вида полипа, возраста пациентки, а также присутствия нарушений работы желез внутренней секреции. Если полип был фиброзного характера, не следует назначать гормональную терапию. Также чаще всего нет нужды в использовании гормонального лечения, если железисто-фиброзный полип удален у пациентки с установившимся менструальным циклом, а также, если внутреннее строение полипа нормально для нынешней фазы менструального цикла пациентки. Также можно обойтись без гормональной терапии, если пациентка не страдает ожирением, диабетом или артериальной гипертонией.
После удаления полипов один раз в год необходимо обязательно посещать врача для контроля над состоянием слизистой оболочки матки и шейки матки, а также своевременного обнаружения вновь появившихся полипов.
Народное лечение полипов шейки матки
17 февраля, 2011
89
спасибо
Спасибо
 Грибы чага и шиитаке достаточно эффективно устраняют полипы матки и шейки матки. Наилучшие результаты можно получить, используя их в сочетании с препаратами чистотела. Из грибов делают водные или спиртовые препараты и применяют их для спринцевания или орального употребления. При использовании настоев чистотела и чаги орально следует тщательно соблюдать дозировку, так как это ядовитые растения.
Грибы чага и шиитаке достаточно эффективно устраняют полипы матки и шейки матки. Наилучшие результаты можно получить, используя их в сочетании с препаратами чистотела. Из грибов делают водные или спиртовые препараты и применяют их для спринцевания или орального употребления. При использовании настоев чистотела и чаги орально следует тщательно соблюдать дозировку, так как это ядовитые растения.Также достаточно эффективны в лечении полипов матки и шейки матки могут быть водные препараты серебра. Но подобные средства ни в коем случае не следует использовать самостоятельно, без контроля доктора.
- Следует взять крупный зубок чеснока, раздавить его, обернуть в несколько слоев бинта и завязать длинной ниткой. Перед сном вставить полученный тампон глубоко во влагалище. Такое лечение нужно делать каждый день до полного выздоровления. Тампон используется только один раз.
- Семена тыквы – 6столовых ложек истолочь в порошок, смешать с 7 желтками вареных куриных яиц, влить пол литра подсолнечного масла и хорошо взболтать. Подержать на пару на протяжении двадцати минут. Употреблять орально по одной чайной ложке перед завтраком на протяжении пяти суток. После чего отдохнуть пять суток и еще один курс – пять суток. Так лечиться до тех пор, пока не закончится весь препарат. При лечении на протяжении двух - трех месяцев кожа очищается от пигментных пятен и старческих образований.
- В духовке запечь луковицу, снять кожицу, размять, свернуть в марлю и сделать тампон, который на день следует вставить во влагалище. Перед сном его вытащить и ввести тампон, наполненный смесью натертого сырого лука и хозяйственного мыла в соотношении один к одному. Повторить еще один день. На третий день взять немного творога, мелко порезанный листок алоэ и чуть мёда, все объединить и также использовать в тампон. Повторить три раза. Далее никаких мер не требуется, полипы должны пройти.
- Пятьдесят члеников золотого уса смешать с 500 миллилитрами водки, выдержать десять суток. Употреблять внутрь по двадцать капель два раза в сутки за тридцать минут до приема пищи. Длительность терапии четыре недели. После чего десять дней отдых и повторить еще пять курсов.
- Для общего укрепления организма в период лечения полипов матки и шейки матки следует использовать такие сборы: одна чайная ложка черной смородины, три чайных ложки ягод шиповника, две чайные ложки крапивы двудомной. Все перемешать, залить двумя стаканами кипятка, выдержать один час, пропустить через сито. Пить по сто миллилитров четырежды в сутки.
Полипы шейки матки при беременности
17 февраля, 2011
44
спасибо
Спасибо
 Несколько десятков лет назад полипы матки и шейки матки были исключительно заболеванием женщин после сорока и уже имеющих детей. Образование полипов объяснялось в некоторых случаях и самой родовой деятельностью. На сегодняшний день эти утверждения уже не являются обоснованными.
Несколько десятков лет назад полипы матки и шейки матки были исключительно заболеванием женщин после сорока и уже имеющих детей. Образование полипов объяснялось в некоторых случаях и самой родовой деятельностью. На сегодняшний день эти утверждения уже не являются обоснованными.Полипы тела матки и шейки матки нередко находят у девочек пубертатного периода, а также у женщин в возрасте постменопаузы.
Большое количество вопросов появляется у женщин в связи с воздействием полипа матки и шейки матки на ход беременности, а также родов. Нередко наличие полипов вообще указывает на невозможность забеременеть, так как фактором, провоцирующим появление полипа, часто бывает гормональный сбой. В подобной ситуации следует пройти тщательное обследование, нормализовать выработку гормонов, после чего планировать зачатие.
В том случае, если наличие полипа не явилось препятствием для беременности, не следует пугаться. Наличие полипа любого размера совершенно не влияет на ход вынашивания плода, а также на ход родов. Таким образом, предпочтительнее всего не трогать полип до появления малыша на свет и пройти терапию уже после родов.
В некоторых случаях доктор советует удалить полип, что возможно на первых месяцах беременности. Необходимо знать, что если полип был удален до наступления зачатия или во время вынашивания малыша, после родов следует еще раз обследоваться. Очень часто полипы матки и шейки матки развиваются в период беременности.
В качестве предупредительной меры следует упомянуть своевременную терапию воспалительных процессов, здоровый образ жизни, а также периодические консультации гинеколога и эндокринолога.
Удаление полипа шейки матки
17 февраля, 2011
88
спасибо
Спасибо
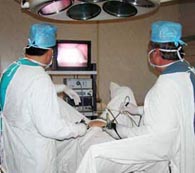 Полипы матки и шейки матки – это очень часто встречающееся заболевание. Среди не злокачественных новообразований шейки матки полипы занимают первое место.
Полипы матки и шейки матки – это очень часто встречающееся заболевание. Среди не злокачественных новообразований шейки матки полипы занимают первое место.Некоторые полипы формируются на ножке. Если ножка полипа увеличивается, то полип, образовавшийся в верхней или средней части слизистой нередко «выглядывает» за границы наружного зева матки. Некоторые полипы формируются не на ножке, а на широком основании. Полипы могут иметь разную структуру в зависимости от того, из каких тканей они сформированы.
Удаление полипа шейки матки – это единственный метод его лечения, применяемый на сегодняшний день. Существует ряд народных способов лечения полипов матки и шейки матки, но нежелательно применять их, так как они не дают желаемого эффекта и лишь отсрочивают хирургическое лечение.
Полипы выкручивают, после чего место, где они были, прижигают различными методами.
Если ножка полипа находится возле наружного выхода, ее изрезают в виде клина, после чего зашивают саморассасывающимся шовным материалом и механическим способом очищают от слизи всю поверхность цервикального канала.
Если полип шейки матки расположен ближе к самой матке, его удаляют, используя камеру гистероскопа для контроля над процессом. Желательно после устранения полипа сдать частички его на гистологическое изучение. Подобные советы связаны с тем, что полипы шейки матки нередко появляются совместно с нарушением состояния эндоцервикса и эндометрия.
Чаще всего полипы шейки матки не являются злокачественными образованиями, но если после многократного лечения он появляются вновь, следует посетить консультацию онколога, так как возвратная форма полипов нередко является предшествующим онкологическому процессу состоянием.
Если полипы матки и шейки матки сочетаются с нарушением работы яичников, пациентке назначается и гормональная терапия.
Лечение полипа шейки матки
17 февраля, 2011
71
спасибо
Спасибо
 Лечение полипов матки и шейки матки обычно хирургическое. Существует несколько хирургических методов терапии, это: собственно оперативное вмешательство, криодеструкция, лазерная или радиоволновая терапия. Изначально полип, выросший на ножке, перекручивают, измельчают, после чего поверхность его прижигается.
Лечение полипов матки и шейки матки обычно хирургическое. Существует несколько хирургических методов терапии, это: собственно оперативное вмешательство, криодеструкция, лазерная или радиоволновая терапия. Изначально полип, выросший на ножке, перекручивают, измельчают, после чего поверхность его прижигается.Диатермохирургические способы терапии достаточно часто применяются, так как оборудование для подобных процедур доступно по цене. К подобным методикам лечения относят диатермоэксцизию – в ходе подобной процедуры полипы удаляют электрическим ножом. Полное восстановление тканей при этом методе лечения происходит за два - три месяца. Процедура эта практически не причиняет боли пациентке, производится под местным обезболиванием. Но после такой процедуры могут остаться шрамы, осложняющие последующую родовую деятельность.
Радиоволновые способы терапии более щадяще действуют на организм женщины и практически не провоцируют осложнений. Ткани шейки матки восстанавливаются спустя полтора - два месяца. В качестве «инструмента» применяются радиоволны.
Криодеструкция. В ходе подобной процедуры полип прижигается с помощью жидкого азота, охлажденного до очень низкой температуры. Терапия осуществляется обычно на восьмой - десятый день цикла. Полное восстановление слизистой шейки матки осуществляется за два - три месяца.
Лазерное лечение. Обычно в гинекологическом лечении применяется углекислотный лазер. Его используют и для удаления полипа матки и шейки матки, и для последующей коагуляции ткани. Процедура совершенно безболезненна, не вызывает кровотечений. В подавляющем большинстве случаев не формируются рубцы или шрамы. Процедуру назначают на пятый - седьмой день менструального цикла.
Солковагин – это лекарственный препарат, который применяется для прижигания. Кроме лечения полипов, солковагином прижигают эрозии и кондиломы. Препарат совершенно безвреден. После обработки поверхности, слизистая покрывается корочкой, отторгаемая уже спустя три - четыре дня. Иногда необходимо осуществить ряд прижиганий. Данное лекарственное средство не вызывает побочных действий.