Последние новости
Бруцеллез животных
21 апреля, 2010
12
спасибо
Спасибо
 Основными носителями возбудителей бруцеллеза являются овцы, козы и коровы. В их организмах возбудители не только существуют, но и размножаются. Однако возбудители этого заболевания замечательно себя чувствуют не только в организмах домашних животных, но и в организмах диких копытных, грызунов и зайцеобразных. Возбудители болезни попадают во внешнюю среду из организма носителя со всеми биологическими жидкостями, с испражнениями, с молоком. Источником инфекции животное является на протяжении всего заболевания.
Основными носителями возбудителей бруцеллеза являются овцы, козы и коровы. В их организмах возбудители не только существуют, но и размножаются. Однако возбудители этого заболевания замечательно себя чувствуют не только в организмах домашних животных, но и в организмах диких копытных, грызунов и зайцеобразных. Возбудители болезни попадают во внешнюю среду из организма носителя со всеми биологическими жидкостями, с испражнениями, с молоком. Источником инфекции животное является на протяжении всего заболевания.Больше всего бруцелл попадает во внешнюю среду во время рождения потомства или выкидыша у больной самки. В сухой земле возбудитель бруцеллеза может жить до двух месяцев, ожидая следующую жертву. В воде до двух с половиной недель, в мягком домашнем сыре возбудители заболевания живут до двух месяцев! В навозе до четырех месяцев, а на шерсти самих больных животных до четырех месяцев.
Бруцеллез животных – это заболевание, которое полностью в природе уничтожить невозможно. Поэтому домашние животные всегда находятся под угрозой заражения. А с их молоком болезнь могут подхватить и люди.
Вакцинация против этого заболевания обязательна. Но она не дешева. Поэтому некоторые животноводы, не понимая опасности, пытаются обмануть ветеринарные инстанции и не проводить вакцинацию против бруцеллеза.
Если животное болело этой болезнью, то его мясо может идти лишь на изготовление консервов методом автоклавирования. Если порезать такое мясо на мелкие кусочки и варить или тушить три часа, то в особых случаях можно его употреблять.
Вегето-сосудистая дистония с нарушением терморегуляции
21 апреля, 2010
37
спасибо
Спасибо
 В связи с тем, что симптоматика вегето-сосудистой дистонии очень разнообразна, даже такое нарушение, как нарушение терморегуляции, может проявляться весьма разнообразно. Это может быть и повышение температуры тела. Это может быть и понижение температуры тела. Подобные явления могут сопровождаться лихорадкой.
В связи с тем, что симптоматика вегето-сосудистой дистонии очень разнообразна, даже такое нарушение, как нарушение терморегуляции, может проявляться весьма разнообразно. Это может быть и повышение температуры тела. Это может быть и понижение температуры тела. Подобные явления могут сопровождаться лихорадкой.Повышение температуры при данном заболевании может быть и периодическим и постоянным. Если повышение температуры тела повышается постоянно, то такой уровень может поддерживаться на одном уровне годами. Такой повышение температуры особенно характерно для подростков и детей, когда у них начинается половое созревание. В этот период особенно ярко проявляются все нарушения, характерные для вегето-сосудистой дистонии. При этом у маленьких детей температура тела может повышаться во время активных игр, а может повышаться и просто так. У взрослых людей, страдающих этой болезнью, повышение температуры тела также не связано напрямую с физическими нагрузками. Интересно то, что пациенты совершенно не ощущают повышенной температуры тела. Они чувствуют себя совершенно нормально. Повышение температуры тела при вегето-сосудистой дистонии совершенно не привязано к времени дня. Хотя чаще она увеличивается до обеда. Если проводить больному анализ реакции организма на аспирин, то температура тела не уменьшится.
Повышенная температура тела больше характерна для гипертензивного типа вегето-сосудистой дистонии. А вот пониженная температура тела чаще бывает у больных с гипотензивной формой данного заболевания.
Вегето-сосудистая дистония по смешанному типу
21 апреля, 2010
82
спасибо
Спасибо
 Это заболевание, которое говорит о проблемах в координации работы сосудов и сердца. Заболевание вегето-сосудистая дистония достаточно загадочно в том плане, что ученые всего мира пока еще не разработали единую систему определения типов данного заболевания. Существует международный документ, по которому определяют заболевания все врачи мира. Он называется Международной Классификацией Болезней. Так вот в этом уважаемом документе вообще нет упоминания об этом заболевании. Хотя в мире все большее число людей страдает проявлениями этого «несуществующего» заболевания.
Это заболевание, которое говорит о проблемах в координации работы сосудов и сердца. Заболевание вегето-сосудистая дистония достаточно загадочно в том плане, что ученые всего мира пока еще не разработали единую систему определения типов данного заболевания. Существует международный документ, по которому определяют заболевания все врачи мира. Он называется Международной Классификацией Болезней. Так вот в этом уважаемом документе вообще нет упоминания об этом заболевании. Хотя в мире все большее число людей страдает проявлениями этого «несуществующего» заболевания.Симптоматика, характерная для вегето-сосудистой дистонии, может быть очень разнообразной. Но по основным проявлениям заболевание может быть гипотонического типа и гипертонического типа. Существует и еще одна форма этой болезни – по смешанному типу. Это довольно сложное заболевание, сложное оно в первую очередь для диагностирования. При этом заболевании у пациента могут проявляться симптомы как гипотонического, так и гипертонического типа. Чаще всего с течением времени смешанный тип данного заболевания все-таки переходит в гипертонический.
Опасна эта болезнь для беременных женщин. Особенно опасен гипертонический тип, так как он грозит развитием гестоза.
Для профилактики вегето-сосудистой дистонии следует придерживаться основных принципов здорового образа жизни и правильного питания, заниматься закаливающими процедурами, отказаться от вредных привычек.
Вегето-сосудистая дистония по гипотоническому типу
21 апреля, 2010
103
спасибо
Спасибо
 Вегето-сосудистая дистония по гипотоническому типу чаще всего развивается у тех людей, кто переживает долгосрочные психически тяжелые ситуации. Иногда же вегето-сосудистая дистония по гипотоническому типу развивается после сотрясений мозга или сильных ушибов головы.
Вегето-сосудистая дистония по гипотоническому типу чаще всего развивается у тех людей, кто переживает долгосрочные психически тяжелые ситуации. Иногда же вегето-сосудистая дистония по гипотоническому типу развивается после сотрясений мозга или сильных ушибов головы.Такой тип заболевания часто сопровождается синеватый оттенок пальцев рук и ног, ладоней. Связано это с тем, что ухудшается снабжение кровью этих мест. Кроме этого, больные страдают от усиленного выделения пота в тех местах, где более всего есть потовых желез. Это подмышки, лоб, ступни, ладони. Руки и ноги у такого больного почти всегда холодные и влажные. Основной отличительный признак вегето-сосудистой дистонии по гипотоническому признаку – это пониженное кровяное давление. Чаще всего понижается так называемое «нижнее» давление.
Терапия этого заболевания очень похожа на лечение гипотонии. Это соблюдение гигиены труда, сна. Очень хорошие показатели дает использование физических упражнений, бег трусцой, прогулки на свежем воздухе. Кроме этого, очень полезны обливания холодной водой, купание в проруби. Также полезным может быть и посещение бани. Парные процедуры замечательно укрепляют сосуды.
Используют для лечения вегето-сосудистой дистонии по гипотоническому типу и лекарственные сборы. Травы, используемые при лечении этого заболевания, положительно влияют на состояние сосудов, улучшают метаболизм, действуют на головной мозг. Так, желательно использование женьшеня, элеутерококка, золотого корня, лимонника китайского.
Вегето-сосудистая дистония по гипертоническому типу
21 апреля, 2010
55
спасибо
Спасибо
 При вегето-сосудистой дистонии по гипертоническому типу больные страдают от повышения артериального давления. Не обязательно, что давление повышено постоянно. У некоторых больных увеличение кровяного давления сопутствует тяжелой нагрузке или сильным чувствам. Однако бывают такие течения заболевания, при которых увеличено только верхнее давление, а нижнее может быть совершенно нормальным. Причем это происходит без каких-либо нагрузок.
При вегето-сосудистой дистонии по гипертоническому типу больные страдают от повышения артериального давления. Не обязательно, что давление повышено постоянно. У некоторых больных увеличение кровяного давления сопутствует тяжелой нагрузке или сильным чувствам. Однако бывают такие течения заболевания, при которых увеличено только верхнее давление, а нижнее может быть совершенно нормальным. Причем это происходит без каких-либо нагрузок.Если вегето-сосудистая дистония проходит с постоянным увеличением давления, то подобное заболевание может привести к развитию гипертонии.
Пациент страдает от ощущения «удушья», нервозности. Он плохо запоминает информацию, плохо спит, плохо ест. У таких больных часто случаются мигренеподобные боли, нарушение координации. Кроме этого, время от времени случаются приступы учащенного сердцебиения, дрожания конечностей и повышенной работы потовых желез.
При прослушивании сердечной деятельности обнаруживаются определенного вида шумы, аритмия. Если сделать кардиограмму, то может выявиться нехватка калия.
Вегето-сосудистая дистония по гипертоническому типу может развиваться не только у взрослых пациентов, но и у подростков. Чаще всего такое заболевание появляется у молодых людей слишком высокого роста, с очень ранним половым созреванием. При этом у таких детей родители обычно также страдают этим заболеванием. Иногда заболевание начинается с гипотонической формы, а затем совершенно беспричинно и незаметно переходит в гипертоническую форму.
Средство от вегето-сосудистой дистонии
21 апреля, 2010
85
спасибо
Спасибо
 Лучшее средство от вегето-сосудистой дистонии – это отогнать от себя все тревоги и переживания. Легко сказать: отогнать тревоги. Попробуй тут не нервничать, когда вокруг столько всего происходит. И большая часть происходящего несет негативный оттенок! По данным врачей число зарегистрированных заболеваний нервной системы за двадцатый век возросло в двадцать четыре раза!
Лучшее средство от вегето-сосудистой дистонии – это отогнать от себя все тревоги и переживания. Легко сказать: отогнать тревоги. Попробуй тут не нервничать, когда вокруг столько всего происходит. И большая часть происходящего несет негативный оттенок! По данным врачей число зарегистрированных заболеваний нервной системы за двадцатый век возросло в двадцать четыре раза!Каждая сильная эмоция, будь она положительной или отрицательной, вредна для нервной системы. Особенно вредны, конечно же, отрицательные эмоции. Дело в том, что, однажды понервничав, человек может через некоторое время забыть об этом, но в головном мозге остаются глубоко загнанные нарушения. Происходит это потому, что когда человек переживает, он больше фиксирует свое внимание на эмоциях, чем на реакции организма. Но это только до поры до времени.
Многие современные врачи, особенно те, что практикуют нетрадиционные методы лечения, считают, что с помощью вегето-сосудистой дистонии организм приспосабливается к стрессам.
Например, корни такого явления, как ухудшение тактильного восприятия, исходят оттуда же, что и параличи, развивающиеся на фоне психического перенапряжения.
Часто такое заболевание развивается у людей, которые долгие годы пытаются безуспешно добиться своих целей, но не могут их достичь. Также оно развивается и в тех случаях, когда человеку приходится ограничивать себя в чем-то, что ранее было доступным. Если исходить из вышеизложенных принципов, то для лечения вегето-сосудистой дистонии следует в первую очередь работать над своей психикой.
Вегето-сосудистая дистония у детей
21 апреля, 2010
23
спасибо
Спасибо
 Современные врачи считают, что вегето-сосудистой дистонией сегодня страдает почти каждый. Симптомы этой болезни у детей иногда настолько не характерны, что никому и в голову не придет ставить такой диагноз. Например, у самых маленьких пациентов это заболевание может выражаться в капризах и расстройстве желудка. В более старшем эта болезнь у детей проявляется в виде резких покраснений щек, резком выступании пота. Иногда такой ребенок проявляет психологическую нестабильность и даже может потерять сознание.
Современные врачи считают, что вегето-сосудистой дистонией сегодня страдает почти каждый. Симптомы этой болезни у детей иногда настолько не характерны, что никому и в голову не придет ставить такой диагноз. Например, у самых маленьких пациентов это заболевание может выражаться в капризах и расстройстве желудка. В более старшем эта болезнь у детей проявляется в виде резких покраснений щек, резком выступании пота. Иногда такой ребенок проявляет психологическую нестабильность и даже может потерять сознание.По данным некоторых источников от двенадцати до двадцати пяти процентов деток страдают вегето-сосудистой дистонией. Хотя, скорее всего, настоящее количество больных детей превышает в разы эти цифры. Иногда болезнь не особенно проявляет себя, а иногда просто нет возможности пройти хорошие обследования и поставить диагноз.
Чаще других болеют вегето-сосудистой дистонией те детки, которые во время жизни в мамином животике страдали от нехватки кислорода, те, кто появлялись на свет с травмами и те, кто болели в самом малом возрасте. Кроме этого, если мама или папа страдает данным заболеванием, то и у малыша тоже шанс заболевания увеличивается.
Кроме вышеперечисленных симптомов у деток наблюдается склонность к аллергии и простудным заболеваниям, они плохо едят и чутко спят. После выздоровления от простуды у малыша еще некоторое время может сохраняться увеличенная температура тела. Тяжело протекает такое заболевание и у подростков.
Народное лечение вегето-сосудистой дистонии. Укрепляем сосуды
21 апреля, 2010
75
спасибо
Спасибо
 При вегето-сосудистой дистонии очень важно укрепить и очистить сосуды. Для этого есть масса народных методов и сборов.
При вегето-сосудистой дистонии очень важно укрепить и очистить сосуды. Для этого есть масса народных методов и сборов.Две столовых ложки подземных частей валерианы и один стакан семян укропа следует заварить в термосе одним литром кипящей воды. Подержать двадцать четыре часа. После этого отжать, смешать с двумя стаканами пчелиного меда. Держать в прохладном месте. Употреблять по одной столовой ложке трижды в сутки за тридцать минут до принятия пищи. Курс лечения – до окончания препарата.
Для улучшения работы сердца при вегето-сосудистой дистонии можно использовать готовые спиртовые настойки. Следует смешать сто граммов спиртовой настойки пиона, боярышника, валерианы, пустырника, туда же вылить пятьдесят граммов настойки эвкалипта и двадцать пять граммов настойки мяты. В емкость со смесью настоек бросить десять сухих гвоздик. Настоять в шкафу пятнадцать суток, время от времени взбалтывая. Пить по двадцать капель трижды в сутки за четверть часа до принятия пищи. Принимать следует четыре недели, потом неделя перерыв и опять принимать.
Для очищения сосудов хорошо делать чай: пять столовых ложек иголок сосны, три столовых ложки луковых чашуек (особенно хорошо тем, у кого почки больны) всыпать в термос и залить двумя стаканами кипятка на двенадцать часов. Пить как основной напиток за сутки. Можно принимать на протяжении шестнадцати недель. Отлично профилактирует острые респираторные и вирусные заболевания.
Очень полезно дополнить ежедневный рацион бананами и орехами. В них есть вещества, благотворно влияющие на сосуды.
Вегето-сосудистая дистония. Народные средства
21 апреля, 2010
36
спасибо
Спасибо
 Существуют как медикаментозные препараты для облегчения течения вегето-сосудистой дистонии, так и интересные и простые методы. Например, при ускорении сердечного ритма и частоты дыхания при вегето-сосудистой дистонии нужно подышать в бумажный или полиэтиленовый кулечек. Оказывается, тот углекислый газ, что выдыхается, может привести в норму работу головного мозга и состояние облегчится.
Существуют как медикаментозные препараты для облегчения течения вегето-сосудистой дистонии, так и интересные и простые методы. Например, при ускорении сердечного ритма и частоты дыхания при вегето-сосудистой дистонии нужно подышать в бумажный или полиэтиленовый кулечек. Оказывается, тот углекислый газ, что выдыхается, может привести в норму работу головного мозга и состояние облегчится.Кроме этого, можно выпить разбавленные водой двадцать капель сердечных капель.
Теперь о травах, которые могут помочь в борьбе с вегето-сосудистой дистонией.
Следует взять десять граммов подземных частей аралии, двадцать граммов подземных частей родиолы, столько же левзеи, сорок граммов подземных частей солодки, двадцать граммов подземных частей дягиля, тридцать граммов валерианы, двадцать граммов зелени омелы, тридцать граммов травы зверобоя, пятьдесят граммов ягод шиповника. Все хорошенько измельчить и перемешать, две столовых ложки сбора заварить литром кипящей воды, поставить на огонь до закипания, подержать десять минут под крышкой, потом все вместе либо залить в термос, либо хорошенько закутать. Процедить через двенадцать часов. Выпить следует все за одни сутки, разделив на семь - восемь частей. Пить следует за тридцать минут до принятия пищи. Если очень неприятно, то можно немного подсластить. Принимать отвар следует не меньше двенадцати недель.
Таким же образом следует готовить настой из следующих трав: по двадцать граммов полыни, подземных частей одуванчика, зелени спорыша, ягод шиповника, подземных частей аралии, родиолы, левзеи, солодки, зелени крапивы, а также тридцать граммов ягод калины и подземных частей дягиля и десять граммов семян кориандра.
Типы вегето-сосудистой дистонии
21 апреля, 2010
41
спасибо
Спасибо
 Типов вегето-сосудистой дистонии бывает три. Это нормотензивный или сердечный тип, гипертензивный тип и гипотензивный тип.
Типов вегето-сосудистой дистонии бывает три. Это нормотензивный или сердечный тип, гипертензивный тип и гипотензивный тип.При сердечном или кардиальном типе этого заболевания больной страдает от сердечных болей, тахикардией, аритмией и иными сбоями в работе миокарда.
При гипертензивном типе больной страдает увеличенным артериальным давлением. Причем увеличение давления не зависит от того, отдыхает пациент или работает.
При гипотензивном типе заболевания артериальное давление уменьшено. Пациент жалуется на вялость, впадение в беспамятство и постоянную усталость.
Кроме этого, существует три типа вегето-сосудистой дистонии, которые определяются по тому, какие отделы головного мозга более активны. Это симпатикотонический тип, парасимпатикотонический или смешанный.
Кроме этого, по клинической картине вегето-сосудистая дистония может различаться на постоянную – при такой форме симптомы заболевания не проходят, а постоянно мучают больного. При приступообразной форме заболевание проявляется приступами. Кроме этого, есть еще и такая форма болезни, при которой никакие симптомы не заметны. Это скрытая или латентная форма.
Течение заболевания может сопровождаться вагоинсулярными кризами. Это своего рода приступ, при котором больной испытывает вялость, у него темнеет в глазах, его может рвать, нарушается координация. Падает кровяное давление и снижается температура тела.
Вегето-сосудистая дистония. Лечение заболевания
21 апреля, 2010
84
спасибо
Спасибо
 Предупреждение развития вегето-сосудистой дистонии необходимо даже в детском возрасте. Среди мер, используемых для лечения этого заболевания, есть и использование медикаментов, а есть и обычная нормализация жизни. То есть очень важно соблюдать режим дня. Нормальный сон обязателен. Длительность сна зависит от потребностей каждого человека, но сон должен быть достаточным. Кроме этого, нужно научиться отдыхать, меняя направление деятельности. На работе обязательно нужно делать пятиминутки для проведения зарядки или расслабляющих процедур. Желательно снизить количество часов, просиживаемых перед телеэкраном и увеличить количество часов прогулки на свежем воздухе. При лечении вегето-сосудистой дистонии непременно нужно бросить курить.
Предупреждение развития вегето-сосудистой дистонии необходимо даже в детском возрасте. Среди мер, используемых для лечения этого заболевания, есть и использование медикаментов, а есть и обычная нормализация жизни. То есть очень важно соблюдать режим дня. Нормальный сон обязателен. Длительность сна зависит от потребностей каждого человека, но сон должен быть достаточным. Кроме этого, нужно научиться отдыхать, меняя направление деятельности. На работе обязательно нужно делать пятиминутки для проведения зарядки или расслабляющих процедур. Желательно снизить количество часов, просиживаемых перед телеэкраном и увеличить количество часов прогулки на свежем воздухе. При лечении вегето-сосудистой дистонии непременно нужно бросить курить.При вегето-сосудистой дистонии важно заниматься физическими упражнениями. Для этого подойдут общеукрепляющие виды спорта, такие как спортивная ходьба, занятия в бассейне, прогулки пешком и на лыжах. Подобные занятия хороши для работы сосудов. Также показаны занятия на кардиотренажерах. Любителям посещения тренажерного зала придется отказаться от всех тренажеров, на которых принимается положение вниз головой. Такие виды спорта, как борьба, каратэ, самбо, акробатика могут навредить.
В процессе лечения данного заболевания важно и нормализовать меню. В нем необходимо увеличить количество продуктов, содержащих магний и калий. Это каши, бобовые культуры, курага и свежие абрикосы, изюм, шиповник, баклажаны, морковь, помидоры, орехи, петрушка. Если вегето-сосудистая дистония развивается с пониженным артериальным давлением, то желательно употреблять чай, кофе и кефир – эти продукты поддерживают напряжение сосудов.
Васкулит. Симптомы заболевания
19 апреля, 2010
16
спасибо
Спасибо
 Симптоматика васкулитов чрезвычайно разнообразна. Все эти заболевания являются системными заболеваниями. Это означает, что такая болезнь может затронуть любой орган, и симптомы в связи с этим часто похожи на симптомы иных заболеваний.
Симптоматика васкулитов чрезвычайно разнообразна. Все эти заболевания являются системными заболеваниями. Это означает, что такая болезнь может затронуть любой орган, и симптомы в связи с этим часто похожи на симптомы иных заболеваний.Так, при узелковом периартериите системный васкулит проявляется в виде озноба. У пациента падает уровень гемоглобина в крови, увеличивается количество лейкоцитов, эозинофилов и вырастает уровень СОЭ. Кроме этого, наблюдается резкое уменьшение массы тела. При системном заболевании такого типа нарушается сердечный ритм. На поверхности тела образуются высыпания разного вида. Также непременным спутником подобного вида заболевания является развитие плотных образований под дермой, которые напоминают горошины разного размера. Развиваются такие «горошины» вдоль кровеносных сосудов и не проходят даром для работы сердца. У больного наблюдается сбой в сердечном ритме, он задыхается при малейшей нагрузке, возникают самопроизвольные сердцебиения. При прослушивании сердечного ритма, проявляются посторонние шумы и не характерные для здорового человека звуки. В тяжелых формах такая болезнь может спровоцировать развитие инфаркта миокарда.
Если васкулит затрагивает сосуды, снабжающие кровью почки, больной страдает неприятными ощущениями в области поясницы, у него повышается артериальное давление, нарушается химический состав мочи (в моче обнаруживаются цилиндры, белки).
Если васкулит затрагивает малый круг кровообращения, у больного наблюдается кашель, неприятные ощущения в области органов дыхания, кашель с кровью.
Уртикарный васкулит
19 апреля, 2010
15
спасибо
Спасибо
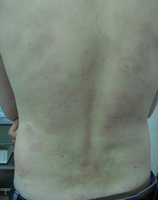 Уртикарный васкулит – заболевание нечастое. К тому же симптоматика этой болезни очень напоминает симптомы крапивницы. Той ее формы, что время от времени возвращается, несмотря на все попытки вылечить заболевание. При данном заболевании на теле образуются достаточно крупные пузыри. Они могут образоваться на любом месте тела. Но, если крапивница проходит быстрее, да и лечению она поддается проще, то при этом заболевании пузыри очень долгое время не проходят. Они могут мучать больного до трех дней, а в некоторых случаях и более.
Уртикарный васкулит – заболевание нечастое. К тому же симптоматика этой болезни очень напоминает симптомы крапивницы. Той ее формы, что время от времени возвращается, несмотря на все попытки вылечить заболевание. При данном заболевании на теле образуются достаточно крупные пузыри. Они могут образоваться на любом месте тела. Но, если крапивница проходит быстрее, да и лечению она поддается проще, то при этом заболевании пузыри очень долгое время не проходят. Они могут мучать больного до трех дней, а в некоторых случаях и более.Если при крапивнице кожа в местах поражения чешется, то при этой болезни беспокойство больного вызывает чувство жжения, болезненности. При этом одними кожными проявлениями уртикарный васкулит не оканчивается. В связи с тем, что любая форма этого заболевания является системным заболеванием, уртикарный васкулит может протекать с нарушениями работы опорно-двигательного аппарата. Как правило, это боли в суставах. Кроме этого, может нарушиться и работа пищеварительного тракта. Если в этот период больному пройти диагностические мероприятия, то часто обнаруживается гломерулонефрит. При выполнении лабораторных обследований СОЭ увеличено против нормы, увеличена деятельность лактатдегидрогеназы, а также обнаруживается гипокомплементемия.
Есть некоторые нарушения в составе иммуноглобулинов. Если сдать специфические тесты на наличие воспаления в организме, то они дадут положительный результат. При этом употребление препаратов группы антигистаминов совершенно не помогает. Эта форма васкулита более поражает представительниц прекрасного пола в зрелом возрасте.
Геморрагический васкулит у детей
19 апреля, 2010
34
спасибо
Спасибо
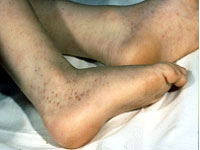 Геморрагический васкулит у детей называется еще ревматической пурпурой или аллергической пурпурой. При этом заболевании страдают по большей части капилляры кожи, а также сосуды, снабжающие кровью органы пищеварения, почек и суставов.
Геморрагический васкулит у детей называется еще ревматической пурпурой или аллергической пурпурой. При этом заболевании страдают по большей части капилляры кожи, а также сосуды, снабжающие кровью органы пищеварения, почек и суставов.Первые данные об этом заболевании были зарегистрированы в медицинской литературе в начале девятнадцатого века. В этом труде, написанном Шенлейном, были подробно изложены симптомы пурпуры, которые тогда были замечены только как высыпания на теле, в основном на нижних конечностях, и неприятные ощущения в суставах. Уже через три десятка лет после этой работы был выпущен новый труд, посвященный васкулиту у детей. В этой работе были описаны четыре случая заболеваний, среди которых были некоторые различия. При этом заболевание прогрессировало очень быстро, заканчиваясь летальным исходом.
И еще многие годы ученые не могли определиться с тем, одно ли было описано заболевание или это самые различные болезни. Настолько разнообразными были симптомы.
Среди всех системных васкулитов именно геморрагический встречается чаще всего. Очень подвержены таким заболеваниям маленькие жители Японии, Англии, Сингапура, Франции. Чаще эта юолезнь поражает детей с белым цветом кожи. Очень редко это заболевание встречается у маленьких африканцев или азиатов. Малыши, не достигшие трехлетнего возраста, почти никогда не болеют таким заболеванием. Большее число больных детей приходится на возраст от четырех до двенадцати лет. Начинается заболевание с появления пятнышек на теле. Часто оно сопровождается резким подъемом температуры тела.
Васкулит. Диагностика
19 апреля, 2010
10
спасибо
Спасибо
 Поставить точный диагноз иногда бывает очень сложно. Связано это с тем, что при васкулите в организме нет никаких особых микроорганизмов или веществ, которые могли бы точно указывать на это заболевание. Иногда при анализе сосудистой стенки обнаруживается иммуноглобулин и еще некоторые специфические производные иммунной системы. Однако, в связи с тем, что это заболевание часто бывает вторичным, его проявления могут быть идентичными с теми, что возникают при основном заболевании.
Поставить точный диагноз иногда бывает очень сложно. Связано это с тем, что при васкулите в организме нет никаких особых микроорганизмов или веществ, которые могли бы точно указывать на это заболевание. Иногда при анализе сосудистой стенки обнаруживается иммуноглобулин и еще некоторые специфические производные иммунной системы. Однако, в связи с тем, что это заболевание часто бывает вторичным, его проявления могут быть идентичными с теми, что возникают при основном заболевании.Так, васкулиты иногда возникают при новообразованиях, болезнях органов пищеварительного тракта, при пересадке органов, а также при иных состояниях.
При таком недуге, развившемся при заболеваниях почек, симптомы и результаты лабораторных исследований очень напоминают симптоматику при гломерулонефрите.
Не так давно было сделано важное открытие. Были обнаружены антитела к определенным веществам, которые образуются в организме только при системных васкулитах. Подобные антитела в девяноста процентах случаев говорят о наличии в организме такого заболевания, как это. Так, самыми важными из всех антител являются протеиназа -3, миелопероксидаза. Именно эти вещества являются определяющими при диагностике системных васкулитов. Совсем недавно были открыты еще несколько веществ, являющихся маркерами данных заболеваний, это лизоцим, эластаза и лактоферрин. Иногда диагностика осложняется присутствием атипичных веществ, которые могут присутствовать в организме и при иных заболеваниях, например, при склерозирующем холангите или язвенном колите.
35
спасибо
Спасибо
 Оглавление
Оглавление- Общность и различия между понятиями "васкулит кожи", "аллергический васкулит кожи", "некротический васкулит кожи" и "васкулиты, ограниченные кожей"
- Краткая характеристика васкулитов кожи
- Кожный васкулит - что это за болезнь? Причины, симптомы (геморрагическая сыпь, ревматоидный артрит), диагностика, последствия – видео
- Классификация васкулитов
- Кожный васкулит: виды и формы (геморрагический, аллергический, уртикарный). Прогноз и рецидив при васкулите (рекомендации врача-дерматолога) – видео
- Фото
- Причины
- Симптомы
- Общие симптомы
- Полиморфный дермальный васкулит
- Хроническая пигментная пурпура Шамберга-Майокки
- Ливедо-ангиит (васкулит с мраморной кожей)
- Узловатый васкулит (глубокие васкулиты кожи)
- Узловато-язвенный васкулит (глубокие васкулиты кожи)
- Зудящая пурпура Левенталя
- Пурпурозный пигментный ангиодермит (синдром Фавра-Ше, дерматит охряный)
- Белая атрофия кожи Милиана
- Сетчатый старческий гемосидероз
- Ортостатическая пурпура
- Микробид Мишера-Шторка
- Острый оспенновидный лихеноидный парапсориаз Габермана-Муха
- Васкулит, ограниченный кожей, у детей
- Васкулит кожи ног
- Диагностика
- Лечение
- Кожный васкулит: лечение (геморрагический, уртикарный и др.). Противопоказания при васкулите – видео
- Препараты для лечения кожного васкулита: гепарин, аскорутин, китайский пластырь (рекомендации врача-дерматолога) – видео
- Лечение кожного васкулита у детей и беременных. Диета, голодание, лечение народными средствами (рекомендации врача-дерматолога) – видео
Васкулит кожи – это целая группа различных заболеваний, объединенных одним общим признаком – наличием воспалительного процесса в стенке кровеносных сосудов кожного покрова и подкожной клетчатки. То есть под термином "васкулиты кожи" подразумевают не одно, а несколько различных заболеваний, при которых имеется воспаление сосудов кожного покрова и подкожной клетчатки, вследствие чего они объединены общностью клинических признаков и принципов терапии. Причинные факторы васкулитов кожи разнообразны.
Общность и различия между понятиями "васкулит кожи", "аллергический васкулит кожи", "некротический васкулит кожи" и "васкулиты, ограниченные кожей"
Поскольку под термином "васкулиты кожи" подразумевается группа различных заболеваний, объединенных наличием воспалительного процесса в коже и подкожной клетчатке, то очевидно, что, во-первых, данное групповое название может периодически пересматриваться в связи с вновь выявленными особенностями патологий, и во-вторых, быть различным в разных странах.
Васкулиты кожи – это термин, принятый в русскоязычной медицинской среде довольно давно. Однако в последние годы, в связи с уточнением классификационных категорий и выявлением новых особенностей патогенеза воспалительных заболеваний кожи и подкожной клетчатки, принят другой термин для обозначения той же группы заболеваний – васкулиты, ограниченные кожей. То есть, "васкулиты кожи" и "васкулиты, ограниченные кожей" – это два термина-синонима, применяющиеся для обозначения одной и той же группы патологий.
Термин "аллергический васкулит кожи" используется часто. Причем во многих случаях в термин "аллергический васкулит кожи" вкладывается тот же смысл, что и в термин "васкулит кожи". Поэтому зачастую данные термины используются в качестве синонимов. Однако это не полностью соответствует действительности.
Дело в том, что в научной литературе термином "аллергические васкулиты кожи" обозначают часть заболеваний, входящих в группу васкулитов кожи, при которых воспалительное поражение сосудов кожи и подкожной клетчатки первично, а не вторично на фоне какого-либо иного заболевания (например, туберкулеза, системной красной волчанки и т.д.). А поскольку наиболее часто рассматриваются именно такие первичные васкулиты кожи, не обусловленные каким-либо иным заболеванием, то их наименование "аллергические васкулиты кожи" фактически выступает в качестве синонима термина "васкулиты кожи".
Термин "некротический васкулит кожи" используется некоторыми авторами в качестве замены или синонима термину "аллергический васкулит кожи". Поэтому некротический васкулит кожи – это то же самое, что и аллергический васкулит кожи.
Краткая характеристика васкулитов кожи
Васкулиты кожи также называются ангиитами, и представляют собой группу дерматозов, при которых всегда имеется воспалительный процесс в кровеносных сосудах кожного покрова или подкожной клетчатки. Воспалительный процесс в сосудах – неспецифический, то есть может быть обусловлен различными факторами, такими, как иммунные, аллергические, инфекционные и т.д.
Васкулиты кожи встречаются относительно редко, и в среднем в мире составляют 38 случаев на миллион человек. Заболевание чаще развивается у женщин, чем у мужчин.
Сложность описания васкулитов кожи обусловлена тем, что до текущего момента отсутствуют общепринятые классификации и даже терминологическая база в отношении данной группы заболеваний. Сегодня к васкулитам кожи относят примерно 50 различных заболеваний, часть из которых – совершенно разные патологии как по характеру течения, так и по причинным факторам, а другая часть весьма сходна между собой или даже считается этапами одного и того же заболевания.
Однако, несмотря на такую несогласованность классификаций васкулитов, среди них в качестве двух основных групп выделяют первичные и вторичные. Первичными васкулитами называется группа заболеваний, при которых воспалительный процесс в сосудах кожи и подкожной клетчатки является первичным, и не обусловленным каким-либо иным заболеванием. Первичные васкулиты обычно называют аллергическими васкулитами кожи, поскольку при всех заболеваниях данной группы имеет место вовлечение иммунной системы в воспалительный процесс.
Вторичные васкулиты, строго говоря, не являются самостоятельными заболеваниями, а представляют собой кожный синдром, сопутствующий и вызванный каким-либо иным заболеванием инфекционного (сифилис, туберкулез, сыпной тиф и др.), токсического (отравление свинцом и др.), аутоиммунного (системная красная волчанка, дерматомиозит, системная склеродермия и др.) или неопластического характера (рак легких, почек, крови и др.). То есть вторичный васкулит всегда обусловлен каким-либо иным основным заболеванием, а потому представляет собой не самостоятельную патологию, а только синдром, являющийся одним из проявлений основной болезни со стороны кожного покрова.
Соответственно, в данном материале речь пойдет о первичных васкулитах, поскольку именно они являются самостоятельными заболеваниями, а не кожными синдромами, сопутствующими различным патологиям.
Первичные васкулиты кожи могут из ограниченного процесса трансформироваться в системные патологии, при которых происходит поражение структур не только кожного покрова, но и внутренних органов и жизненно важных систем. В случае трансформации васкулитов кожи в системные патологические процессы происходит повреждение жизненно важных органов, вследствие чего возникают тяжелые осложнения, опасные для жизни. Именно поэтому важно своевременно диагностировать и лечить кожные васкулиты, чтобы не дать им возможности трансформироваться в системный патологический процесс с высоким риском смертельного исхода.
 Кожные васкулиты являются полиэтиологичными заболеваниями – то есть развиваются под влиянием не одного, а сразу нескольких причинных факторов. Наиболее часто причиной васкулитов являются различные инфекции, как острые, так и хронические. Так, васкулиты могут развиваться под влиянием бактериальных инфекций (стафилококковых, стрептококковых, энтерококковых, иерсиниозных, микобактериальных), вирусных инфекций (вирус Эпштейна-Барр, гепатитов В и С, вируса иммунодефицита человека, парвовирусов, цитомегаловируса, вирусов простого герпеса, гриппа и т.д.) и грибковых инфекций (кандидозов, аспергиллезов и др.). При наличии у человека инфекционных заболеваний патогенные микробы, находящиеся в органах и тканях, взаимодействуют с антителами, вырабатываемыми иммунной системой для их уничтожения, и образуют иммунные комплексы. Такие иммунные комплексы циркулируют с током крови по организму и оседают на стенках кровеносных сосудов, вызывая в них повреждение и воспалительный процесс.
Кожные васкулиты являются полиэтиологичными заболеваниями – то есть развиваются под влиянием не одного, а сразу нескольких причинных факторов. Наиболее часто причиной васкулитов являются различные инфекции, как острые, так и хронические. Так, васкулиты могут развиваться под влиянием бактериальных инфекций (стафилококковых, стрептококковых, энтерококковых, иерсиниозных, микобактериальных), вирусных инфекций (вирус Эпштейна-Барр, гепатитов В и С, вируса иммунодефицита человека, парвовирусов, цитомегаловируса, вирусов простого герпеса, гриппа и т.д.) и грибковых инфекций (кандидозов, аспергиллезов и др.). При наличии у человека инфекционных заболеваний патогенные микробы, находящиеся в органах и тканях, взаимодействуют с антителами, вырабатываемыми иммунной системой для их уничтожения, и образуют иммунные комплексы. Такие иммунные комплексы циркулируют с током крови по организму и оседают на стенках кровеносных сосудов, вызывая в них повреждение и воспалительный процесс.Кроме того, причиной васкулитов может стать прием некоторых лекарственных препаратов, таких, как антибиотики групп пенициллинов, тетрациклинов и цефалоспоринов, сульфаниламидные препараты, мочегонные средства (Фуросемид и Гипотиазид), антиконвульсанты (Фенитоин) и Аллопуринол. На указанные лекарственные препараты иммунная система также вырабатывает антитела, которые, соединяясь с лекарствами, образуют иммунные комплексы, повреждающие стенки кровеносных сосудов.
В более редких случаях причиной васкулитов кожи являются различные новообразования. Дело в том, что опухоли вырабатывают дефектные белки, которые воспринимаются иммунной системой в качестве чужеродных, а, следовательно, подлежащих уничтожению. Вследствие этого иммунная система вырабатывает антитела, которые соединяются с дефектными белками, образуют иммунные комплексы, которые откладываются на стенках сосудов и вызывают повреждение и воспалительный процесс в них.
Также существенную роль в развитии васкулитов кожи играют различные варианты хронической интоксикации (отравлений), эндокринные заболевания (например, сахарный диабет, гипотиреоз, гипертиреоз и др.), нарушения обмена веществ, переохлаждение или перегревание, чрезмерное физическое или психическое напряжение, венозный застой крови или фотосенсибилизация (повышенная чувствительность к солнечному излучению).
 Клинические симптомы васкулитов весьма разнообразны в зависимости от конкретного заболевания сосудов кожи. Однако, несмотря на широкую вариабельность клинической симптоматики, у всех заболеваний, включенных в группу васкулитов кожи, имеются и общие признаки, такие, как:
Клинические симптомы васкулитов весьма разнообразны в зависимости от конкретного заболевания сосудов кожи. Однако, несмотря на широкую вариабельность клинической симптоматики, у всех заболеваний, включенных в группу васкулитов кожи, имеются и общие признаки, такие, как:- Воспалительные изменения кожного покрова;
- Склонность кожи к отеку, высыпаниям, кровоизлияниям и некрозам;
- Симметричность поражения (повреждения появляются одновременно на обеих ногах, или на левой и правой стороне тела, и т.д.);
- Полиморфизм элементов высыпаний (пятна, пурпура, узелки, некрозы, корочки, язвы, эрозии и т.д.);
- Первичная и преимущественная локализация повреждений на ногах (голенях);
- Наличие каких-либо сопутствующих сосудистых, аллергических, ревматических, аутоиммунных и иных системных заболеваний;
- Наличие причинно-следственной связи между перенесенным инфекционным заболеванием или применением лекарственного препарата и первым проявлением васкулита;
- Острое или хроническое течение.
Очень важным и всегда присутствующим симптомом при васкулитах являются высыпания на кожном покрове. Причем характер высыпаний весьма разнообразен – это пятна, пурпуры, узлы, некрозы, корочки, эрозии, язвы и т.д. Но главным признаком васкулитов является наличие пальпируемой пурпуры, то есть покраснения, которое ощутимо возвышается над остальной кожей и которое, соответственно, можно прощупать пальцами.
 Лечение кожных васкулитов основывается на определении активности патологического процесса, степени поражения тканей, а также оценки системности заболевания. Если удалось установить причину васкулита, то в обязательном порядке проводится терапия, направленная на устранение данного фактора. Помимо этого, в обязательном порядке проводится симптоматическое лечение, направленное на купирование воспалительного процесса, заживление повреждений кожи, нормализацию состояния сосудов и профилактику рецидивов. Если же причину установить не удалось, то проводится только симптоматическое лечение.
Лечение кожных васкулитов основывается на определении активности патологического процесса, степени поражения тканей, а также оценки системности заболевания. Если удалось установить причину васкулита, то в обязательном порядке проводится терапия, направленная на устранение данного фактора. Помимо этого, в обязательном порядке проводится симптоматическое лечение, направленное на купирование воспалительного процесса, заживление повреждений кожи, нормализацию состояния сосудов и профилактику рецидивов. Если же причину установить не удалось, то проводится только симптоматическое лечение.Для лечения васкулитов, при которых поражается не только кожа (геморрагический васкулит), применяют Преднизолон, препараты группы НПВС (Индометацин, Ибупрофен, Нимесулид, Диклофенак, Аспирин и т.д.), антикоагулянты (Гепарин), антиагреганты (Клопидогрель и т.д.) и Никотиновую кислоту. Если указанные препараты оказываются неэффективными, то проводят процедуру плазмафереза с целью удаления из кровотока циркулирующих иммунных комплексов, обуславливающих повреждение стенок сосудов.
Для симптоматической терапии всех остальных васкулитов кожи применяют препараты группы НПВС (например, Индометацин, Ибупрофен, Диклофенак, Нимесулид и др.), салицилаты (Аспирин и др.), препараты кальция, витамины Р, С и Е, сосудорасширяющие препараты (Ксантинола никотинат, Пентоксифиллин и др.), антикоагулянты (Гепарин), антиагреганты (Клопидогрель), Преднизолон, цитостатики (Метотрексат и др.), детоксикационные растворы (физиологический раствор, Гемодез и др.), раствор калия йодида 2% (только при узловатой эритеме), а также методы физиотерапии, такие, как ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
В качестве средств наружной терапии при любых васкулитах для заживления повреждений применяют 1 – 2% растворы метиленовой синьки, мази, способствующие эпителизации (Солкосерил, Актовегин и др.), мази с глюкокортикоидами (Дексаметазоновая мазь, Гидрокортизоновая мазь, Дексазон, Максидекс и др.), мази с ферментами (Ируксол, Химопсин и др.), а также аппликации с Димексидом.
После исчезновения клинических симптомов терапия васкулитов не заканчивается, а продолжается до полной нормализации лабораторных анализов. После нормализации анализов в течение 6 – 12 месяцев проводится поддерживающее лечение.
Кожный васкулит - что это за болезнь? Причины, симптомы (геморрагическая сыпь, ревматоидный артрит), диагностика, последствия – видео
Васкулиты кожи – классификация
 В настоящее время отсутствует единая общепринятая классификация васкулитов. Поэтому врачи и ученые используют различные классификации, основанные на тех или иных критериях, положенных в основу разделения васкулитов на разновидности. Рассмотрим различные классификации васкулитов кожи, применяющиеся врачами и учеными разных стран мира в настоящее время.
В настоящее время отсутствует единая общепринятая классификация васкулитов. Поэтому врачи и ученые используют различные классификации, основанные на тех или иных критериях, положенных в основу разделения васкулитов на разновидности. Рассмотрим различные классификации васкулитов кожи, применяющиеся врачами и учеными разных стран мира в настоящее время.Классификация W.M. Sams
Согласно классификации W.M. Sams, васкулиты кожи в зависимости от особенностей патогенеза (развития патологии) подразделяются на следующие группы:
1. Лейкоцитокластические васкулиты:
- лейкоцитокластический васкулит (аллергический васкулит Руитера);
- утрикароподобный васкулит;
- эссенциальная смешанная криоглобулинемия;
- гипергаммаглобулинемическая пурпура Вальденстрема;
- стойкая возвышающаяся эритема;
- многоформная экссудативная эритема;
- лихеноидный парапсориаз.
3. Гранулематозные васкулиты:
- аллергический гранулематозный ангиит;
- гранулема лица;
- гранулематоз Вегенера;
- гранулема кольцевидная;
- липоидный некробиоз;
- ревматические узелки.
5. Гигантоклеточный артериит (височный артериит, ревматическая полимиалгия, болезнь Такаясу).
Вышеприведенной классификацией пользуются в основном врачи англоязычных стран. В странах бывшего СССР, а также в странах континентальной Европы данная классификация васкулитов практически не применяется.
Классификация The Chapel Hill Consensus Conference 1992 года
Более современной классификацией васкулитов, используемой в англоязычном мире, является классификация The Chapel Hill Consensus Conference 1992 года. Согласно данной классификации, васкулиты кожи подразделяются на следующие группы:
1. Васкулиты с поражением крупных сосудов кожи:
- Гигантоклеточный артериит (височный артериит, ревматическая полимиалгия);
- Артериит Такаясу.
- Узелковый периартериит;
- Болезнь Кавасаки.
- Гранулематоз Вегенера;
- Синдром Чега-Штрауса;
- Микроскопический полиангиит;
- Пурпура (геморрагический васкулит) Шенлейна-Геноха;
- Криоглобулинемический васкулит;
- Лейкоцитокластический васкулит (аллергический васкулит Руитера).
- Гранулематоз Вегенера;
- Синдром Чега-Штрауса;
- Болезнь Кавасаки;
- Утрикарный васкулит;
- Стойкая возвышающаяся эритема;
- Гранулема лица;
- Острый геморрагический отек у грудных детей (болезнь Филькенштейна).
Классификация Павлова и Шапошникова
Согласно классификации Павлова и Шапошникова, васкулиты кожи подразделяются на следующие разновидности:
Глубокие васкулиты кожи (поражаются сосуды, лежащие глубоко в толще кожи):
1. Острая узловатая эритема.
2. Хроническая узловатая эритема:
- Узелковый васкулит Монтгомери-О'Лири-Баркера (обычная форма);
- Мигрирующая узловатая эритема Беферштедта;
- Подострый мигрирующий гиподермит Вилановы-Пиньоля.
1. Аллергические васкулиты:
- Геморрагический васкулит (болезнь Шенлейна-Геноха, геморрагический капилляротоксикоз);
- Аллергический артериолит Руитера (лейкоцитокластический васкулит, полиморфный дермальный васкулит, синдром Гужеро-Дюперра, болезнь Гужеро-Руитера, некротизирующий васкулит);
- Узелковый некротический васкулит (папулонекротический васкулит, нодулярный дерматит Вертера-Дюмлинга);
- Геморрагический лейкокластический микробид (микробид Мишера-Шторка);
- Острый оспенновидный лихеноидный парапсориаз Габермана-Муха;
- Диссеминированный аллергоидный ангиит Роскама.
- Кольцевидная телеангиэктатическая пурпура (болезнь Майокки);
- Болезнь Шамберга (пигментный прогрессивный дерматоз);
- Пурпурозный лихеноидный пигментный дерматит (синдром Гужеро-Блюма);
- Экзематоидная пурпура Дукаса-Капетанакиса;
- Зудящая пурпура Левенталя;
- Дугообразная телеангиэктатическая пурпура Турена;
- Пурпурозный пигментный ангиодермит (дерматит охряный, синдром Фавра-Ше);
- Белая атрофия кожи Милиана;
- Сетчатый старческий гемосидероз;
- Ортостатическая пурпура.
- Ливедо-ангиит (кожная форма узелкового периартериита).
Классификация васкулитов кожи Иванова
Наконец, наиболее полной и развернутой считается классификация васкулитов кожи Иванова, которая в настоящее время рекомендована к применению Министерством здравоохранения России. Классификация Иванова основана на глубине залегания поврежденных сосудов в толще кожи, и позволяет объединить разрозненные патологии, представляя их различными типами одного и того же патологического процесса. Поэтому каждому типу патологического процесса в классификации Иванова соответствуют традиционные названия заболеваний, которые считаются проявлениями данного типа васкулита. Согласно данной классификации, васкулиты кожи подразделяются на следующие группы:
Дермальные ангииты (поражаются сосуды поверхностного слоя кожи):
1. Полиморфный дермальный ангиит (данному названию соответствуют следующие исторически сложившиеся наименования заболевания: аллергический артериолит Руитера (лейкоцитокластический васкулит, синдром Гужера-Дюперра, болезнь Гужеро-Руитера, некротизирующий васкулит)). Данное заболевание может протекать в следующих клинических типах:
- Утрикарный тип (по данному типу протекает утрикарный васкулит);
- Геморрагический тип (по данному типу протекают следующие заболевания: геморрагический васкулит (анафилактоидная пурпура Шенлейна-Геноха, геморрагический капилляротоксикоз) и геморрагический лейкоцитокластический микробид Мишера-Шторка);
- Папулонодулярный тип (по данному типу протекает нодулярный дермальный аллергид Гужеро);
- Папулонекротический тип (по данному типу протекает некротический нодулярный дерматит Вертера-Дюмлинга);
- Пустулезно-язвенный тип (язвенный дерматит, гангренозная пиодермия);
- Язвенно-некротический тип (молниеносная пурпура);
- Собственно полиморфный тип (по данному типу протекает трехсимптомый синдром Гужеро-Дюперра (полиморфно-нодулярный тип ангиита Руитера)).
- Петехиальный тип (по данному типу протекает болезнь Шамберга);
- Телеангиэктатический тип (по данному типу протекает кольцевидная телеангиэктатическая пурпура Майокки и дугообразная телеангиэктатическая пурпура Турена);
- Лихеноидный тип (по данному типу протекает пурпурозный лихеноидный пигментный дерматит (синдром Гужеро-Блюма));
- Экзематоидный тип (по данному типу протекает экзематоидная пурпура Дукаса-Капетанакиса).
- Ливедо-ангиит – по данному типу протекает кожная форма узелкового периартериита (некротизирующий васкулит, ливедо с узлами, ливедо с изъязвлениями).
1. Узловатый васкулит:
- Острая узловатая эритема;
- Хроническая узловатая эритема (узловатый васкулит);
- Мигрирующая (подострая) узловатая эритема (по данному типу протекают следующие заболевания: гиподермит Вилановы-Пиньоля, мигрирующая узловатая эритема Беферштедта, болезнь Вилановы).
Кожный васкулит: виды и формы (геморрагический, аллергический, уртикарный). Прогноз и рецидив при васкулите (рекомендации врача-дерматолога) – видео
Васкулиты кожи – фото
Фото аллергических васкулитов кожи на ногах и на руках





Фото васкулита с мраморной кожей на ногах и на руках



Причины васкулитов кожи
Васкулиты являются полиэтиологичными заболеваниями – то есть развиваются под влиянием сразу нескольких причин, а не какой-либо одной. Так, возможными причинами васкулитов могут быть следующие факторы:
 1. Острые и хронические инфекционные заболевания различной природы:
1. Острые и хронические инфекционные заболевания различной природы:- Бактериальные инфекции, вызванные стафилококками, стрептококками, энтерококками, иерсиниями, микобактериями (например, тонзиллиты, отиты, фарингиты, синуситы, флебиты, аднекситы, инфекционные поражения кожи);
- Вирусные инфекции, вызванные вирусом Эпштейна-Барр, гепатитов В и С, иммунодефицита человека, парвовирусами, цитомегаловирусом, вирусами простого герпеса, гриппа, кори и т.д.);
- Грибковые инфекции (кандидозы, аспергиллезы, трихофитии, дерматофитии);
- Паразитарные инфекции (аскаридоз, амебиаз, токсоплазмоз).
- Антибиотики группы пенициллинов (Амоксициллин, Ампициллин и др.);
- Антибиотики группы цефалоспоринов (Цефалексин, Цефуроксим, Цефтазидим и др.);
- Сульфаниламидные препараты (Гросептол, Бисептол, Фталазол, Сульфазол, Стрептомицин, Синтомицин и др.);
- Мочегонные препараты группы тиазидных (Фуросемид, Гипотиазид, Хлортиазид);
- Антиконвульсанты (Фенитоин);
- Гормональные контрацептивы и препараты для заместительной гормонотерапии у женщин;
- Анти-ФНО (Ремикейд, Энбрел, Хумира, Адалимумаб, Цертолизумаб Пеголь, Этанерцепт, Голимумаб, Инфликсимаб и др.);
- Йодиды и бромиды;
- Соли золота;
- Аллопуринол;
- Изотретиноин;
- Нитрофуран;
- Пропилтиоурацил.
4. Аутоиммунные заболевания (сывороточная болезнь, семейная средиземноморская лихорадка, болезнь Крона и др.).
5. Синдром резекции тонкой кишки.
6. Нейтрофильные дерматозы (болезнь Бехчета, синдром Свита).
7. Внутривенное введение наркотических веществ.
8. Длительный обструктивный респираторный синдром с последующим гломерулонефритом и поражением кожи и слизистых.
9. Хроническая интоксикация (отравление пищевыми продуктами, тяжелыми металлами и другими токсинами).
10. Эндокринные заболевания (сахарный диабет, гипотиреоз, гипертиреоз).
11. Нарушения обмена веществ.
12. Переохлаждение или перегревание.
13. Чрезмерное физическое или психическое напряжение.
14. Венозный застой крови.
15. Фотосенсибилизация (повышенная чувствительность к солнечному излучению) или чрезмерная инсоляция (частое и длительное нахождение под солнечными лучами, в том числе в солярии).
16. Перенесенные травмы и операции.
17. Заболевания кожи.
18. Сердечно-сосудистые заболевания.
19. Влияние радиационного излучения.
20. Гиповитаминозы.
Несмотря на широкий перечень этиологических факторов васкулитов, установить причину развития болезни в каждом конкретном случае не всегда возможно. Для развития заболевания важно количество действующих на человека возможных причинных факторов васкулита, стойкость его организма к повреждениям, а также частота переохлаждений и перегреваний.
Симптомы васкулитов кожи
Общие симптомы
 Симптоматика васкулитов кожи разнообразна, однако, несмотря на широкий спектр клинических проявлений, у всех заболеваний данной группы имеются общие следующие симптомы:
Симптоматика васкулитов кожи разнообразна, однако, несмотря на широкий спектр клинических проявлений, у всех заболеваний данной группы имеются общие следующие симптомы:- Воспалительные изменения кожного покрова;
- Склонность кожного покрова к отекам, высыпаниям, кровоизлияниям и некрозам;
- Симметричность поражения (участки поражения кожи появляются одновременно на обеих ногах, или на левой и правой стороне тела, и т.д.);
- Полиморфизм элементов высыпаний (пятна, пурпура, узелки, некрозы, корочки, язвы, эрозии и др.);
- Первичная и преимущественная локализация повреждений на ногах (голенях);
- Наличие каких-либо сопутствующих сосудистых, аллергических, ревматических, аутоиммунных и иных системных заболеваний;
- Наличие причинно-следственной связи между перенесенным инфекционным заболеванием или применением лекарственного препарата и первым проявлением васкулита;
- Острое или хроническое течение.
Характерологическим симптомом любых васкулитов кожи, который присутствует при любых заболеваниях данной группы, является пальпируемая пурпура. Данная пурпура представляет собой участок покраснения кожи, который возвышается над окружающей поверхностью. Соответственно, данное покраснение можно прощупать пальцами (пропальпировать). Все остальные высыпания на кожном покрове при васкулитах могут носить разный характер – это и пятна, и пурпура, и узлы, и некрозы, и корочки, и эрозии, и язвы.
Кроме того, имеются общие клинические проявления и у васкулитов, классифицированных по диаметру пораженных сосудов. Для формирования общего представления о симптоматике различных васкулитов и ее различиях при повреждении сосудов разного диаметра приведем признаки заболеваний в таблице ниже.
| Симптомы васкулитов, обусловленных поражением сосудов крупного диаметра | Симптомы васкулитов, обусловленных поражением сосудов среднего диаметра | Симптомы васкулитов, обусловленных поражением сосудов мелкого диаметра |
| Перемежающаяся хромота | Подкожные узлы | Пурпура (красная сыпь) |
| Несимметричное артериальное давление (разница в значении давления на правой и левой руках составляет более 20 мм рт. ст.) | Сетчатое ливедо (синюшные или красные очаги на коже в виде петли, создающие эффект "мраморной кожи") | Нейтрофильные гранулемы, расположенные в форме забора (по результатам гистологии) |
| Отсутствие пульса | Гангрена пальцев | Пузырьки и пузыри |
| Расширение аорты | Невриты | Поверхностные язвы |
| Экхимозы (синяки) | Глубокие язвы | Гломерулонефрит |
| Конституциональные симптомы | Мелкие рубцы на ладонях и пальцах рук | Утрикария (волдыри на покрасневшей коже) |
| Аневризмы (истончение стенок) сосудов | Инфильтрированная эритема (участки красной отечной, уплотненной кожи) | |
| Инфаркты | Желудочная колика | |
| Узлы на фоне покрасневшей кожи | Склерит, эписклерит, увеит (формы воспаления глаза) | |
| Гипертония | Кровоизлияния в легкие | |
| Конституциональные симптомы | Конституциональные симптомы |
Перечисленные общие для всех васкулитов кожи симптомы, а также общие клинические признаки для васкулитов с поражением сосудов разного диаметра не дают полного представления о всем спектре симптоматики заболеваний данной группы. Поэтому ниже мы рассмотрим характерные клинические симптомы различных заболеваний, входящих в группу васкулитов. Причем сначала приведем клинические проявления различных типов васкулитов согласно классификации Иванова, поскольку именно она в настоящее время является основной, рекомендованной Министерством здравоохранения России. А затем дополним описание клинических проявлений васкулитов сведениями о симптоматике некоторых заболеваний, входящих в классификацию Шапошникова и Павлова, и отсутствующих в классификации Иванова.
Полиморфный дермальный васкулит
 Данное название используется в классификации Иванова, и ему соответствует следующее наименование этого заболевания из классификации Шапошникова и Павлова – аллергический артериолит Руитера (лейкоцитокластический васкулит, синдром Гужера-Дюперра, болезнь Гужеро-Руитера, некротизирующий васкулит).
Данное название используется в классификации Иванова, и ему соответствует следующее наименование этого заболевания из классификации Шапошникова и Павлова – аллергический артериолит Руитера (лейкоцитокластический васкулит, синдром Гужера-Дюперра, болезнь Гужеро-Руитера, некротизирующий васкулит).Заболевание является хроническим с рецидивирующим течением – то есть эпизоды полного здоровья сменяются периодами обострений, во время которых на коже появляются высыпания. Высыпания в первый раз появляются на голенях ног, но впоследствии могут локализоваться на любых других участках тела. Высыпания могут формироваться в виде волдырей, красных пятен различного размера, воспаленных узелков или бляшек, поверхностных узлов, пузырьков, пузырей, пустул, эрозий, язв, рубцов, поверхностных некрозов и папулонекротических элементов (отмирающих узелков). Во время наличия на коже высыпаний у человека повышается температура тела, развивается общая слабость, присутствуют боли в суставах и головные боли. Высыпания держатся на коже от нескольких недель до нескольких месяцев, после чего исчезают, и наступает период ремиссии.
Полиморфный дермальный васкулит может протекать по семи типам, и мы приведем клинические симптомы каждого типа с указанием того, какое заболевание из классификации Шапошникова и Павлова соответствует описываемому типу из классификации Иванова.
Утрикарный тип полиморфного дермального васкулита (по классификации Шапошникова и Павлова ему соответствует утрикарный васкулит). Проявляется волдырями различного размера, формирующимися на различных участках кожи. Волдыри стойкие, сохраняются в течение 1 – 3 суток. В области волдырей человек ощущает жжение и раздражение кожи, зуд отсутствует. Высыпаниям обычно сопутствуют боли в суставах, боли в животе, иногда гломерулонефрит.
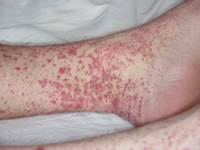
 Геморрагический тип (по классификации Шапошникова и Павлова ему соответствует геморрагический васкулит (анафилактоидная пурпура Шенлейна-Геноха, геморрагический капилляротоксикоз) и геморрагический лейкоцитокластический микробид Мишера-Шторка). Это наиболее часто встречающееся заболевание среди всех васкулитов кожи. Характерным признаком геморрагического типа является пальпируемая пурпура, которая представляет собой отечные красные пятна различного размера, располагающиеся на голенях и стопе, которые не только видны глазом, но и прощупываются пальцами за счет легкой приподнятости над окружающей кожей. Именно пальпируемость (прощупываемость пальцами) отличает пурпуру (красные пятна) при болезни Шенлейна-Геноха от пурпур другого происхождения.
Геморрагический тип (по классификации Шапошникова и Павлова ему соответствует геморрагический васкулит (анафилактоидная пурпура Шенлейна-Геноха, геморрагический капилляротоксикоз) и геморрагический лейкоцитокластический микробид Мишера-Шторка). Это наиболее часто встречающееся заболевание среди всех васкулитов кожи. Характерным признаком геморрагического типа является пальпируемая пурпура, которая представляет собой отечные красные пятна различного размера, располагающиеся на голенях и стопе, которые не только видны глазом, но и прощупываются пальцами за счет легкой приподнятости над окружающей кожей. Именно пальпируемость (прощупываемость пальцами) отличает пурпуру (красные пятна) при болезни Шенлейна-Геноха от пурпур другого происхождения.Однако сначала при геморрагическом васкулите на коже появляются мелкие воспаленные пятна, похожие на волдыри, которые трансформируются в пурпуру. Далее усиливается воспалительный процесс, пятна пурпуры сливаются между собой и образуют пузыри, которые через несколько дней вскрываются, а на их месте образуются язвы и эрозии. Во время высыпаний присутствует отек ног.
Помимо кожи ног, пурпура может локализоваться на слизистой оболочке ротовой полости и зева.
Как правило, высыпаниям на коже сопутствуют лихорадка, боли в суставах, боли в животе и кровянистый стул.
Папулонодулярный тип (по классификации Шапошникова и Павлова ему соответствует нодулярный дермальный аллергид Гужеро). Данное заболевание встречается редко, и характеризуется развитием на коже гладких плоских узелков округлой формы размером с чечевичное зерно или мелкую монетку. Кроме того, могут формироваться бледно-розовые отечные узлы размером с фундук, болезненные при попытке их прощупать пальцами. Высыпания обычно располагаются на ногах или руках, гораздо реже – на туловище. Они не сопровождаются какими-либо ощущениями (не болят, не зудят, не чешутся и т.д.).
Папулонекротический тип (по классификации Шапошникова и Павлова ему соответствует некротический нодулярный дерматит Вертера-Дюмлинга). Проявляется образованием плоских или полукруглых узелков без шелушения, в центральной части которых практически всегда вскорости формируется черная корочка, представляющая собой некроз. Под корочкой расположены поверхностные язвочки. После рассасывания узелков (папул) на их месте образуются рубчики, напоминающие штамп. Высыпания обычно располагаются на разгибательных поверхностях голеней, бедер и ягодицах, и внешне очень похожи на папулонекротический туберкулез.
Пустулезно-язвенный тип (по классификации Шапошникова и Павлова ему соответствует язвенный дерматит, гангренозная пиодермия). На начальном этапе образуются небольшие везикулопустулы (узелки с пузырьками), которые быстро трансформируются в язвы, окруженные по периметру красно-синюшным валиком. На поверхности язв имеется обильное гнойное отделяемое и ощущается сильная болезненность. Язвы увеличиваются в размерах за счет роста по периферии вследствие распада синюшно-красного валика, ограничивающего высыпание. После заживления язв на их месте образуются рубцы, долго сохраняющие красную окраску. Высыпания локализуются чаще всего на коже нижней части живота или на голенях, но могут образовываться на любом участке тела.
Язвенно-некротический тип (по классификации Шапошникова и Павлова ему соответствует молниеносная пурпура). Заболевание начинается остро, и далее принимает затяжное течение. На коже формируются участки некрозов в форме крупных черных струпов. Иногда перед образованием струпа на коже формируется обширное красное пятно или пузырь. Процесс образования струпов сопровождается температурой и сильной болью в области повреждения. Как правило, повреждения располагаются на ногах или ягодицах.
Характерной особенностью молниеносной пурпуры является серпингирование, когда с одной стороны тела (например, справа) формируются некрозы (струпы), а с другой (например, слева) уже идет процесс их рубцевания.
Собственно полиморфный тип – по классификации Шапошникова и Павлова ему соответствует трехсимптомый синдром Гужеро-Дюперра (полиморфно-нодулярный тип ангиита Руитера). На коже появляются высыпания разного характера, соответствующие различным типам дермального васкулита. Причем чаще всего на коже имеются одновременно отечные красные пятна, отечные мелкие узлы и пальпируемая пурпура. Именно из-за наличия одновременно трех типов высыпаний на коже данное заболевание в старых традиционных классификациях называется трехсимптомным синдромом Гужеро - Дюперра, или полиморфно-нодулярным типом артериолита Руитера.
Хроническая пигментная пурпура Шамберга-Майокки
 Данное название используется в классификации Иванова, и ему соответствуют следующие наименования этого заболевания из классификации Шапошникова и Павлова: гемосидерозы (геморрагически-пигментные дерматозы, болезнь Шамберга-Майокки).
Данное название используется в классификации Иванова, и ему соответствуют следующие наименования этого заболевания из классификации Шапошникова и Павлова: гемосидерозы (геморрагически-пигментные дерматозы, болезнь Шамберга-Майокки).Петехиальный тип – по классификации Шапошникова и Павлова ему соответствует болезнь Шамберга (стойкая прогрессирующая пигментная пурпура Шамберга). Данный тип представляет собой основное заболевание группы капилляритов (хронической пигментной пурпуры Шамберга-Майокки), которое является как бы родоначальником всех других типов гемосидерозов. Характеризуется появлением на коже множества мелких точечных красновато-бурых пятен без отека, которые со временем превращаются в стойкие буровато-желтые очаги гемосидероза различной формы и размеров. Обычно высыпания появляются на ногах, но могут распространяться и на другие участки тела. Они не сопровождаются какими-либо ощущениями (болями, зудом и др.), и выявляются почти всегда только у мужчин.
Телеангиэктатический тип – по классификации Шапошникова и Павлова ему соответствует кольцевидная телеангиэктатическая пурпура Майокки и дугообразная телеангиэктатическая пурпура Турена. Проявляется образованием пятен в форме медальонов, в центральной части которых имеются сеточки из мелких сосудов на слегка атрофичной коже, а по периметру расположены мелкие точки кровоизлияний на фоне буровато-желтых очагов.
Лихеноидный тип – по классификации Шапошникова и Павлова ему соответствует пурпурозный лихеноидный пигментный дерматит (синдром Гужеро-Блюма). Характеризуется появлением мелких узелков телесного цвета, поверхность которых покрыта утолщенной кожей с гипертрофированным рисунком. Такие узелки могут сливаться, образуя бляшки любой формы с шелушащейся поверхностью. Узелки сочетаются с мелкими точечными кровоизлияниями, буровато-желтыми очагами гемосидероза и небольшими сосудистыми сеточками. В области очагов гемосидероза возвышаются узелки пурпурной окраски размером с просяное зерно. Кожа умеренно зудит, но болевых ощущений, как правило, нет.
Экзематоидный тип (по классификации Шапошникова и Павлова ему соответствует экзематоидная пурпура Дукаса-Капетанакиса). Характеризуется появлением точечных красных пятен и буро-желтых очагов гемосидероза с шелушением, а на окружающей их коже формируется отечность, покраснение, узелки с пузырьками и корочки. Все высыпания сопровождаются сильным зудом.
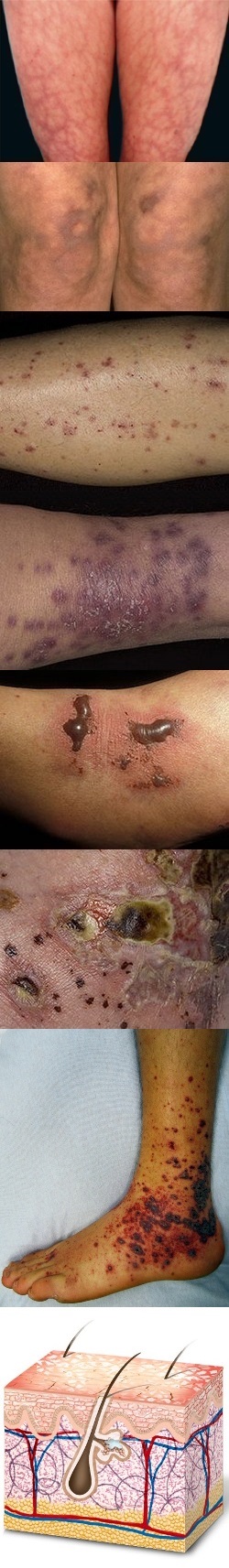
Ливедо-ангиит (васкулит с мраморной кожей)
 Данное название используется в классификации Иванова, и ему соответствуют следующие наименования этого заболевания из классификации Шапошникова и Павлова: кожная форма узелкового периартериита (некротизирующий васкулит, ливедо с узлами, ливедо с изъязвлениями). Заболевание развивается практически всегда только у женщин в период полового созревания. На начальном этапе на коже появляются стойкие синюшно-красные пятна различной величины и формы, образующие извилистую причудливую сеточку на ногах, предплечьях, кистях рук, лице и туловище. Выраженность и яркость окраски резко усиливается при охлаждении кожного покрова. Кроме того, с течением времени интенсивность окраски пятен усиливается, и на их фоне появляются мелкие кровоизлияния, некрозы и язвы. В тяжелых случаях на фоне пятен ливедо образуются болезненные узлы, которые некротизируются с формированием глубоких, медленно заживающих язв. На месте язв образуются рубцы с зонами гиперпигментации.
Данное название используется в классификации Иванова, и ему соответствуют следующие наименования этого заболевания из классификации Шапошникова и Павлова: кожная форма узелкового периартериита (некротизирующий васкулит, ливедо с узлами, ливедо с изъязвлениями). Заболевание развивается практически всегда только у женщин в период полового созревания. На начальном этапе на коже появляются стойкие синюшно-красные пятна различной величины и формы, образующие извилистую причудливую сеточку на ногах, предплечьях, кистях рук, лице и туловище. Выраженность и яркость окраски резко усиливается при охлаждении кожного покрова. Кроме того, с течением времени интенсивность окраски пятен усиливается, и на их фоне появляются мелкие кровоизлияния, некрозы и язвы. В тяжелых случаях на фоне пятен ливедо образуются болезненные узлы, которые некротизируются с формированием глубоких, медленно заживающих язв. На месте язв образуются рубцы с зонами гиперпигментации.В области локализации ливедо ощущаются тянущие боли, зябкость, пульсирующие боли в узлах и язвах.
Узловатый васкулит (глубокие васкулиты кожи)
 Данное заболевание также называется узловатой эритемой, и может протекать в различных вариантах, которые отличаются друг от друга характером узлов и особенностями их течения. Рассмотрим клинические проявления трех типов узловатой эритемы.
Данное заболевание также называется узловатой эритемой, и может протекать в различных вариантах, которые отличаются друг от друга характером узлов и особенностями их течения. Рассмотрим клинические проявления трех типов узловатой эритемы.Острая узловатая эритема. Является классическим, или обычным вариантом заболевания. Проявляется быстрым появлением отечных болезненных ярко-красных узлов на голенях, хорошо видимых на фоне общей отечности кожи голеней и стоп. Размер узлов может достигать площади детской ладошки. Высыпаниям сопутствует повышенная температура тела, общая слабость, головная боль, боли в суставах. Узлы исчезают с поверхности кожи в течение 2 – 3 недель, не оставляя каких-либо следов (рубцов, язв, гиперпигментаций и т.д.). Пока узлы не исчезнут, их окраска последовательно меняется с ярко-красной на синюшную, затем зеленоватую и желтую, напоминая "цветение синяка". После исчезновения синяков происходит выздоровление, рецидивы случаются крайне редко.
Хроническая узловатая эритема (узловатый васкулит). Наиболее частая форма глубокого васкулита кожи, которая отличается длительным рецидивирующим течением. Как правило, развивается у женщин среднего или пожилого возраста на фоне имеющихся сосудистых, аллергических заболеваний, очагов инфекции в ЛОР-органах, инфекционных и опухолевых процессов в половых органах. В период обострений образуются немногочисленные плотные болезненные синюшно-розовые узлы размером с фундук или грецкий орех, которые через некоторое время исчезают бесследно.
Мигрирующая (подострая) узловатая эритема (по классификации Шапошникова и Павлова ей соответствуют гиподермит Вилановы-Пиньоля, мигрирующая узловатая эритема Беферштедта, болезнь Вилановы). Течение заболевания – подострое или хронические, с чередованием периодов обострения и ремиссии. Высыпания в виде единичного плоского узла появляются сначала на голенях, причем они несимметричны (то есть на одной ноге есть, а на второй – отсутствуют). Узел окрашен в розовато-синюшный цвет, имеет тестоватую консистенцию, быстро увеличивается в размерах, превращаясь в большую глубокую бляшку с запавшим центром и валиком по периферии. Данному большому узлу сопутствуют несколько мелких узелков на обеих ногах. Узлы сохраняются в течение нескольких недель или месяцев, и могут сопровождаться температурой, недомоганием и болями в суставах.
Узловато-язвенный васкулит (глубокие васкулиты кожи)
Поражаются сосуды подкожной клетчатки. Характеризуется появлением на коже голеней болезненных воспаленных узлов ярко-красного цвета размером до 1,5 см в диаметре. Появление узлов сопровождается повышением температуры тела, отеком голеней и стоп и болями в суставах. Узлы исчезают в течение 2 – 3 недель, причем их окраска последовательно меняется с ярко-красной на синюшную, затем зеленоватую и желтую, напоминая "цветение синяка". При более тяжелой форме заболевания узлы плотные, синюшно-красные и малоболезненные, но длительно не исчезающие.
Рассмотрим дополнительно клинические признаки некоторых заболеваний, входящих в группу васкулитов кожи, но не отраженных выше и имеющихся в классификации Шапошникова и Попова:
Зудящая пурпура Левенталя
Зудящая пурпура Левенталя похожа на пурпуру Дукаса-Капетанакиса, но высыпания сильнее лихенизированы (кожа на них утолщена, а кожный рисунок усилен), более интенсивно чешутся и не так склонны к образованию отека, язв и корочек.
Пурпурозный пигментный ангиодермит (синдром Фавра-Ше, дерматит охряный)
Заболевание хроническое, характеризуется образованием на ногах по ходу варикозно расширенных вен желто-бурых пятен с мелкими точечными кровоизлияниями. Желто-бурые пятна цвета желтой охры отграничены от окружающей кожи, шелушатся, и при длительном существовании кожа в их области атрофируется. На фоне атрофии кожи возникают трофические язвы, отек, корочки, эрозии.
Белая атрофия кожи Милиана
 Характеризуется появлением очагов атрофии кожи в виде белесых или желтоватых пятен округлой или овальной формы с четкими краями. Вокруг пятен атрофии появляется гиперпигментация и сосудистая сеточка. Поражения локализуются на голенях.
Характеризуется появлением очагов атрофии кожи в виде белесых или желтоватых пятен округлой или овальной формы с четкими краями. Вокруг пятен атрофии появляется гиперпигментация и сосудистая сеточка. Поражения локализуются на голенях.Сетчатый старческий гемосидероз
Возникает у пожилых людей вследствие возрастных дегенеративных изменений стенки сосудов. На коже появляются коричневые, красные пятна, точечные кровоизлияния, которые перемежаются сосудистыми звездочками. Такие поражения локализуются на голенях, бедрах, предплечьях, тыльной стороне кистей, и сопровождаются шелушением и зудом.
Ортостатическая пурпура
Характеризуется развитием пурпуры и точечных кровоизлияний, которые сливаются между собой на фоне очагов покраснения и шелушения. Высыпания располагаются на голенях, стопах, бедрах.
Микробид Мишера-Шторка
На коже появляются распространенные множественные красные пятна с участками кровоизлияний в них. Помимо пятен, на коже образуются пузырьки и узелки, быстро подвергающиеся изъязвлению и некротизации, вследствие чего на них формируются корочки. Высыпания локализуются по всему телу, на лице и на слизистой оболочке ротовой полости.
Острый оспенновидный лихеноидный парапсориаз Габермана-Муха
Первыми признаками заболевания являются повышение температуры тела, озноб и увеличение лимфатических узлов. Через некоторое время на коже появляются пузырьки, узелки, оспенноподобные пустулы, располагающиеся на слегка красноватой коже. Как правило, высыпания локализуются на бедрах, туловище, в подколенных ямках, на лице и на слизистых оболочках половых органов или ротовой полости. Высыпания на слизистых расположены на красноватых участках, и представляют собой серовато-белые гладкие бляшки или узелки размером с чечевичное зерно.
Васкулит, ограниченный кожей, у детей
 У детей наиболее часто из васкулитов кожи развиваются полиморфный дермальный ангиит геморрагического типа (пурпура Шенлейна-Геноха), хроническая пигментная пурпура Шамберга-Майокки, острая узловатая эритема.
У детей наиболее часто из васкулитов кожи развиваются полиморфный дермальный ангиит геморрагического типа (пурпура Шенлейна-Геноха), хроническая пигментная пурпура Шамберга-Майокки, острая узловатая эритема.У детей васкулиты обычно манифестируют после перенесенного острого инфекционного заболевания, вызванного стрептококками, например, ангины, гломерулонефрита и т.д.
Течение васкулитов у детей более тяжелое, чем у взрослых, а степень повреждения кожи и сосудов сильнее. Однако в общем течение васкулитов и принципы их лечения у детей такие же, как и у взрослых.
Васкулит кожи ног
Термин "васкулит кожи ног" представляет собой обиходное понятие, при использовании которого подразумевается, что поражаются сосуды нижней конечности. По клинической форме "васкулит кожи ног" может представлять собой любое заболевание, относящееся к группе васкулитов.
Геморрагический васкулит. Лечение
19 апреля, 2010
50
спасибо
Спасибо
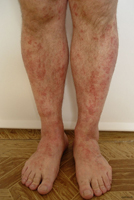 Лечение геморрагического васкулита ставит себе целью уничтожение различных факторов, которые могут повлиять негативно на состояние организма. При этом главными лекарствами, применяющимися при геморрагическом типе заболевания, являются препараты для коррекции иммунитета и десенсибилизирующие лекарства.
Лечение геморрагического васкулита ставит себе целью уничтожение различных факторов, которые могут повлиять негативно на состояние организма. При этом главными лекарствами, применяющимися при геморрагическом типе заболевания, являются препараты для коррекции иммунитета и десенсибилизирующие лекарства.Если в организме больного геморрагическим васкулитом есть инфекционные поражения, то их обязательно следует ликвидировать. При этом назначаются антибиотики. Но их назначение возможно лишь после проведения анализов на реакцию организма и проведения антибиотикограммы. Не рекомендуется использовать для лечения больных васкулитом сульфаниламиды и пенициллины. Эти лекарства часто провоцируют аллергические реакции. В связи с этим предпочтительнее применять цепорин, фузидин натрия, эритромицин или линкомицин. Препараты прописывают в количестве, соответствующем весу тела больного и его возрасту.
Из десенсибилизирующих лекарств особо популярны глицерофосфат, пангамат и глюконат кальция. Желательно вместе с ними пить и антигистаминные лекарства. Для подавления некоторых иммунных реакций следует назначать калия оротат, неробол, фитин, декадуроболил или метилурацил. Полезны витамины, которые положительно влияют на состояние сосудов, это витамин С, витамин У и рутин. Кроме этого, часто применяют препараты, положительно влияющие на движение крови по сосудам. К таким лекарствам относят дипрофен, никошпан, витамины группы В, солкосерил.
В особо сложных случаях назначаются гормональные препараты из группы глюкокортикоидов.
Васкулит у детей
19 апреля, 2010
26
спасибо
Спасибо
 Есть виды васкулитов, которые совсем не редки у малышей. Но есть и такие, которые можно обнаружить у единиц из нескольких тысяч новорожденных. Эти болезни не относят к заразным заболеваниям и к тем, что передаются по наследству. Обычно врачи полагают, что для развития такого заболевания у ребенка нужно сочетание нескольких причин, например, генетическая предрасположенность, плохая экология и перенесенные болезни.
Есть виды васкулитов, которые совсем не редки у малышей. Но есть и такие, которые можно обнаружить у единиц из нескольких тысяч новорожденных. Эти болезни не относят к заразным заболеваниям и к тем, что передаются по наследству. Обычно врачи полагают, что для развития такого заболевания у ребенка нужно сочетание нескольких причин, например, генетическая предрасположенность, плохая экология и перенесенные болезни.В связи с этим профилактика данного заболевания у ребенка невозможна.
Ход васкулитов у детей совсем не отличается от подобного у взрослых. Поражается стенка сосуда, вследствие чего может образоваться тромб, а могут случиться множественные кровоизлияния. Такие сосуды уже не могут нормально функционировать. Течение болезни и ее симптомы часто связаны с тем, какие именно сосуды поражены.
Для определения этого заболевания у ребенка нужно провести массу диагностических мероприятий, сдать анализы. Подобное заболевание лечится обычно в специальных больницах. На сегодняшний день можно сказать, что подобные заболевания у детей излечимы.
Существуют методы полностью затормозить развитие болезни. Но иногда первичный васкулит у ребенка не проходит до конца жизни. Иногда ребенку необходимо длительное время принимать лекарства для поддержания организма. Ребенок может вести нормальный образ жизни, играть в футбол или заниматься плаваньем. Но это в том случае, когда за состоянием его здоровья ведется наблюдение. Ребенку не желательно жить в холодных широтах. А также делать некоторые виды прививок, особенно, содержащих живые культуры бактерий.
Васкулит аллергический
19 апреля, 2010
22
спасибо
Спасибо
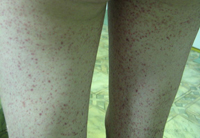 Аллергический васкулит отличается разнообразием форм и длительным возвратным ходом заболевания. Более распространены такие формы заболевания, при которых высыпания ярко выражены, красного цвета, воспаленные, с наличием мелких кровоизлияний. При этом высыпания могут не иметь четких очертаний, соединяющиеся между собой. Данное заболевание бывает четырех видов:
Аллергический васкулит отличается разнообразием форм и длительным возвратным ходом заболевания. Более распространены такие формы заболевания, при которых высыпания ярко выражены, красного цвета, воспаленные, с наличием мелких кровоизлияний. При этом высыпания могут не иметь четких очертаний, соединяющиеся между собой. Данное заболевание бывает четырех видов:Пятнистый геморрагический, при котором высыпания припухшие, с небольшими чешуйками и присутствием кровоизлияния.
Полиморфно-узелковый васкулит, при котором высыпания очень разнообразны. При этом все высыпания внутри наполнены жидкостью. Некоторые высыпания подсыхают и образуют корочки, но они не заживают, а образуют язвочки. При этом некоторые язвочки сопровождаются частичным отмиранием тканей. Такая форма заболевания дает симметричные высыпания с обеих частей тела.
Узелково-некротический васкулит образует упругие бугорки цвета коричневого, бугорки покрыты мелкими чешуйками. Бугорки могут быть как совсем крошечными, так и диаметром до одного сантиметра. При этом иногда бугорок начинает отмирать, образуя язвы.
Неклассический вариант васкулита отличается тем, что как раз явной симптоматики здесь нет.
Абсолютно любая разновидность данного заболевания всегда сопровождается и плохим самочувствием пациента. Может болеть область эпигастрии, могут болеть суставы или позвоночник. Увеличивается количество белых кровяных телец и иммунных комплексов. Лечатся все формы этих заболеваний, в том числе и аллергический одинаково.
Системные васкулиты
19 апреля, 2010
12
спасибо
Спасибо
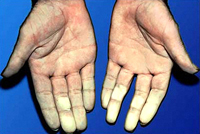 Системные васкулиты – это болезни, родственные ревматизму. К ним относятся узелковый полиартериит, гранулематоз Вегенера, облитерирующий тромбангиит, неспецифический аортоартериит, геморрагический васкулит и височный артериит.
Системные васкулиты – это болезни, родственные ревматизму. К ним относятся узелковый полиартериит, гранулематоз Вегенера, облитерирующий тромбангиит, неспецифический аортоартериит, геморрагический васкулит и височный артериит.Почему появляются такие заболевания – врачи пока сказать не могут. Чаще всего первые проявления появляются после промерзания, перенесения заразных болезней, использования некоторых прививок, медицинских препаратов.
При данных заболеваниях главную роль играет нарушение работы иммунитета. При этом усиливается гиперчувствительность организма, разрушается стенка сосудов, образуются склеротические места. Ухудшается способность к свертываемости крови, ухудшается доставка крови и кислорода по организму. При системных васкулитах в заболевание втягивается сразу несколько частей тела, большое число кровеносных сосудов. Проявление заболевания зависит в первую очередь от того, какие именно органы поражаются заболеванием.
Эти болезни развиваются очень медленно. Для развития клинической картины заболевания иногда требуется не один год. Большое количество таких болезней являются неизлечимыми заболеваниями, приводящими к ранней смерти. Но на сегодняшний день существуют методы лечения системных васкулитов, которые дают возможность избежать инвалидизации и добавить больному несколько десятков лет жизни.
Конечно же, и от поведения самого больного зависит многое. Здоровый образ жизни, соблюдение назначений врача может дать хорошие результаты.