- Что такое УЗИ брюшной полости? УЗИ брюшной полости в сравнении с другими методами исследования - (видео)
- Показания и противопоказания к УЗИ брюшной полости
- Методика проведения УЗИ брюшной полости
- Подготовка к УЗИ брюшной полости
- УЗИ здоровых органов брюшной полости. Грыжи брюшной полости на УЗИ
- Анатомия органов брюшной полости. Ультразвуковое сканирование органов брюшной полости
- УЗИ брюшной полости у женщин и мужчин
- УЗИ брюшной полости у детей (новорожденные, дети в возрасте до одного года)
- Как читают УЗИ брюшной полости? Что означают цвета на УЗИ брюшной полости?
- УЗИ мягких тканей живота
- Грыжи передней брюшной стенки на УЗИ
- УЗИ печени в норме. Ультразвуковая диагностика заболеваний печени
- УЗИ печени в норме. Анатомия и признаки ультразвуковой картины печени
- Размеры печени у взрослых и детей в норме
- Гепатомегалия на УЗИ печени
- Повышенная и сниженная эхогенность печени на УЗИ. Острый и хронический гепатит на УЗИ
- Цирроз печени на УЗИ
- Расширение портальной вены. Портальная гипертензия. Асцит (скопление жидкости в брюшной полости) на УЗИ
- Локальные изменения в ткани печени на УЗИ. Опухоли и кисты печени на УЗИ
- УЗИ желчного пузыря и желчевыводящих протоков
- УЗИ здорового желчного пузыря
- УЗИ желчевыводящих протоков и общего желчного протока в норме
- Размеры желчного пузыря у взрослых и детей в норме
- УЗИ желчного пузыря с пищевой нагрузкой (пробным завтраком)
- Дискинезия желчевыводящих путей (ДЖВП)
- Желчекаменная болезнь (холелитиаз) на УЗИ брюшной полости
- Холецистит на УЗИ желчного пузыря
- Полипы желчного пузыря на УЗИ
- Исследование поджелудочной железы на УЗИ брюшной полости
- УЗИ желудочно-кишечного тракта (ЖКТ). Болезни желудка, кишечника на УЗИ. Ультразвуковая диагностика аппендицита - (видео)
- УЗИ селезенки
- УЗИ лимфатических узлов и сосудов брюшной полости (аорты, нижней полой вены)
- Расшифровка УЗИ брюшной полости
- Где сделать УЗИ брюшной полости?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
УЗИ здоровых органов брюшной полости. Грыжи брюшной полости на УЗИ
 УЗИ брюшной полости является распространенной диагностической процедурой. УЗИ брюшной полости проводится как для изучения заболеваний определенных органов, так и при профилактическом осмотре. Из-за анатомической близости и выполнения схожих функций заболевание одного органа может затронуть соседние. Для правильной оценки состояния органов врач должен хорошо знать анатомию органов брюшной полости, их размеры и особенности. Для всех органов описаны их анатомические ориентиры, привычная локализация. Однако каждый человек является уникальным, поэтому используются определенные средние значения размеров органов.
УЗИ брюшной полости является распространенной диагностической процедурой. УЗИ брюшной полости проводится как для изучения заболеваний определенных органов, так и при профилактическом осмотре. Из-за анатомической близости и выполнения схожих функций заболевание одного органа может затронуть соседние. Для правильной оценки состояния органов врач должен хорошо знать анатомию органов брюшной полости, их размеры и особенности. Для всех органов описаны их анатомические ориентиры, привычная локализация. Однако каждый человек является уникальным, поэтому используются определенные средние значения размеров органов.Анатомия органов брюшной полости. Ультразвуковое сканирование органов брюшной полости
Брюшная полость – это пространство, расположенное между диафрагмой и полостью таза. Брюшная полость выстлана оболочкой – брюшиной, которая служит дополнительной защитой для органов брюшной полости. Она отделяет так называемое забрюшинное пространство.В брюшной полости находятся следующие органы:
В забрюшинном пространстве расположены почки, поджелудочная железа, нервные сплетения, аорта, нижняя полая вена, лимфатические узлы и сосуды. Все органы забрюшинного пространства окружены жировой клетчаткой. На УЗИ органы брюшной полости и забрюшинного пространства исследуются вместе, поскольку брюшина не видна на УЗИ.
Сканирование органов брюшной полости проводят при различных положениях ультразвукового датчика, но всегда в минимум двух плоскостях – продольной и поперечной. При уточнении некоторых образований используются косые, межреберные и другие проекции.
При сканировании правой верхней части брюшной полости на экране аппарата УЗИ можно исследовать печень, желчный пузырь, головку поджелудочной железы, двенадцатиперстную кишку. Из сосудов здесь можно увидеть воротную вену, печеночную артерию, аорту и нижнюю полую вену. При сканировании средней верхней части желудка исследуют желудок, поджелудочную железу, двенадцатиперстную кишку, аорту и ее основные ветви. Селезенка исследуется при сканировании левой верхней части брюшной полости.
УЗИ брюшной полости у женщин и мужчин
Проведение УЗИ брюшной полости у мужчин и женщин не имеет значительных особенностей, несмотря на то, что фактические различия в строении брюшной полости все же существуют. Анатомические различия заключаются в том, что у женщин полость брюшины имеет сообщение с внешней средой через яичники и маточные трубы. У мужчин полость брюшины является замкнутой.Перечисленные отличия имеют значение при исследовании органов малого таза, так как репродуктивная система у мужчин и женщин построена по-разному. Органы брюшной полости расположены одинаково и имеют примерно равные размеры у обоих полов. Поэтому методика ультразвукового исследования органов брюшной полости является одинаковой для мужчин и женщин.
УЗИ брюшной полости у детей (новорожденные, дети в возрасте до одного года)
УЗИ является быстрым, доступным и безопасным методом исследования брюшной полости у детей. УЗИ не доставляет им болезненных ощущений и дискомфорта, поэтому может проводиться с самого маленького возраста. Новорожденным УЗИ брюшной полости делают еще в роддоме. Оценка органов на УЗИ проводится с учетом существующих возрастных стандартов.У новорожденных органы брюшной полости имеют следующие средние размеры:
- толщина правой доли печени – 50 мм;
- длина желчного пузыря – 20 мм;
- толщина поджелудочной железы – 7 мм;
- длина селезенки – 40 мм.
Для детей старшего возраста показания к ультразвуковому исследованию такие же, как и у взрослых. По мере роста ребенка ультразвуковая характеристика и размеры органов должны соответствовать возрастным нормам. Ультразвуковое исследование детей лучше проводить в педиатрических учреждениях, которые специализируются на детских заболеваниях.
Как читают УЗИ брюшной полости? Что означают цвета на УЗИ брюшной полости?
При ультразвуковом исследовании на экране монитора получают изображение, состоящее из оттенков различной яркости. Показатель яркости данных структур носит название эхогенности. Он соответствует количеству ультразвуковых волн, отраженных от анатомических структур. Количество отраженных волн зависит от плотности исследуемого органа.При сканировании в наиболее распространенном В-режиме эхогенность описывается оттенками серого цвета. Чем качественнее аппаратура, тем больше оттенков серого, а значит и больше вариантов эхогенности может быть описано в ходе исследования. На практике при описании структур и составлении заключения пользуются пятью вариантами эхогенности. Это позволяет в значительной мере упростить описание ультразвукового исследования. За среднее значение эхогенности принята акустическая плотность печени.
Анэхогенность | Черный | Любые скопления жидкости в брюшной полости. Просвет сосудов, желудка, кишечника, желчного пузыря. |
Гипоэхогенность | Темно-серый | Селезенка, лимфатические узлы. |
Средняя эхогенность | Серый | Печень, поджелудочная железа. |
Повышенная эхогенность | Светло-серый | Стенка сосудов, полых органов. Капсула селезенки. Спайки брюшной полости. |
Гиперэхогенность | Ярко-белый | Камни желчного пузыря, кальцинаты поджелудочной железы, инородные тела. |
Многие образования, особенно патологические, не имеют однородной эхогенности. В таком случае она описывается как смешанная. Смешанная эхогенность на УЗИ соответствует злокачественным опухолям. Это объясняется тем, что в них наблюдаются различные процессы – образование кист, разрастание соединительной ткани, некроз и кальцинация.
УЗИ мягких тканей живота
УЗИ мягких тканей живота проводится отдельно от исследования внутренних органов брюшной стенки. Это исследование ставит целью обнаружение грыж, скоплений жидкости, опухолей в передней брюшной стенке. Так как брюшная стенка имеет небольшую толщину, исследование мягких тканей проводится на небольшой глубине с применением высокочастотных датчиков (10 МГц). Исключение составляют пациенты с избыточным весом.Передняя часть брюшной стенки состоит из двух прямых мышц живота, разделенных по центру белой линией. Боковая часть брюшной стенки включает три слоя мышц, разделенных оболочками - фасциями. Мышцы покрыты слоем подкожной жировой клетки, дермой и эпидермисом.
На УЗИ мышцы являются менее эхогенными, чем окружающие их оболочки, однако при появлении грыж, абсцессов или опухолей могут появляться необычные участки между слоями мышц. В зависимости от содержимого такие образования могут быть как анэхогенными, так и иметь повышенную эхогенность (в случае опухоли). Во время исследования мягких тканей больше диагностическое значение имеет изменение патологических образований во время дыхания (проба Вальсальвы) и при изменении положения тела.
Грыжи передней брюшной стенки на УЗИ
Грыжи передней брюшной стенки представляют собой выхождение содержимого брюшной полости через сформированное патологическое отверстие в брюшной стенке. Местом образования грыж являются места, где мышечный каркас брюшной стенки недостаточно прочен или ослаблен вследствие похудения, перенесенных операций. При этом структуры, содержащиеся в грыжевом мешке, окутаны брюшиной.Грыжи передней брюшной стенки чаще всего располагаются в следующих местах:
- по средней линии в верхней трети живота (грыжа белой линии);
- около пупочного кольца;
- в переднебоковой части живота (грыжа спигелиевой линии);
- на месте послеоперационных швов.
Грыжи обычно оперируются, для того чтобы избежать увеличения грыжевого мешка и осложнений в будущем. Кроме того, они доставляют большие неудобства пациенту. Одновременно с вправлением грыжи укрепляют брюшную стенку во избежание рецидива (повторения) ее образования. У детей образование околопупочных грыж может быть объяснено возрастной слабостью брюшной стенки. Вправление грыж, использование тугих повязок и укрепление мышечного каркаса приводит к самоизлечению грыж у детей.
УЗИ печени в норме. Ультразвуковая диагностика заболеваний печени
 Ультразвуковое исследование печени и желчевыводящих путей проводится при большинстве заболеваний названных органов. УЗИ печени проводят первым среди всех методов лучевой диагностики, поскольку такой метод исследования дает почти всю необходимую информацию без риска нанести вред пациенту. Рентгеновские методы применяют только по строгим показаниям.
Ультразвуковое исследование печени и желчевыводящих путей проводится при большинстве заболеваний названных органов. УЗИ печени проводят первым среди всех методов лучевой диагностики, поскольку такой метод исследования дает почти всю необходимую информацию без риска нанести вред пациенту. Рентгеновские методы применяют только по строгим показаниям.УЗИ печени, желчного пузыря и желчевыводящих путей проводятся при наличии следующих симптомов:
- боль в правом подреберье;
- желтушность кожных покровов;
- тошнота, рвота;
- неоправданное увеличение температуры тела;
- нарушения стула.
УЗИ печени в норме. Анатомия и признаки ультразвуковой картины печени
Печень является жизненно важным органом, выполняющим большое количество различных функций. Самыми важными из них являются обезвреживание различных токсинов, синтез белков крови и глюкозы, продукция желчи, кроветворение у плода. Печень расположена в правом подреберье и состоит из левой и правой доли, которые делятся на относительно самостоятельные сегменты. Функциональной единицей печени является печеночная долька. Кровоснабжение и отток желчи происходит в области ворот печени, где находится так называемая печеночная триада.В области ворот печени расположены три анатомических образования со следующими размерами в норме:
- воротная вена, диаметром от 0,9 до 1,4 см;
- печеночная артерия, имеющая диаметр 0,5 см;
- общий желчный проток, диаметр которого составляет 0,7 см.
На УЗИ также следует отличать квадратную и хвостатую доли печени, которые меньше левой и правой долей. Хвостатая и квадратная доли расположены спереди и сзади от ворот печени. В поперечном сечении хвостатая доля должна быть меньше 2/3 правой доли печени. Хвостатая и квадратная доли имеют среднюю эхогенность, но их можно ошибочно принять за опухоли. Ворота печени являются анэхогенными в области просвета сосудов, так как жидкость в их просвете полностью поглощает ультразвуковые колебания.
Для изучения ворот печени пациент ложится на левый бок, в то время как датчик располагается в поперечной плоскости.
Размеры печени у взрослых и детей в норме
Размеры печени имеют огромное значение в диагностике различных заболеваний. Клиническое обследование пациента обязательно включает определение ее границ и размеров путем пальпации. Однако с помощью УЗИ размеры печени определяются гораздо точнее. Увеличение печени, как и ее уменьшение, являются признаками заболеваний. Однако при оценке результатов следует учитывать большие индивидуальные различия в размерах печени, которые зависят от наследственных факторов и сложения тела пациента.Печень имеет неправильную форму, поэтому ее измеряют в нескольких местах - по средней линии тела и по среднеключичной линии. Средняя линия тела является осью симметрии тела. Среднеключичная линия ей параллельна, но проходит через середину ключицы. Длину (продольный размер печени) определяют от высшей точки купола диафрагмы до нижнего края печени.
Врачи пользуются следующими средними значениями печени, соответствующими норме:
- продольный размер по среднеключичной линии - 10,5 см;
- продольный размер по средней линии тела – 8,3 см;
- переднезадний размер по среднеключичной линии - 8,1 см;
- переднезадний размер по средней линии – 5,7 см.
Гепатомегалия на УЗИ печени
Гепатомегалией называют состояние, при котором печень увеличена в размере. На УЗИ признаком гепатомегалии является определение ее продольного размера по среднеключичной линии более 12 сантиметров. Гепатомегалия встречается при большом количестве заболеваний и может быть вызвана большим количеством причин.- Острый гепатит. Обычно для острого гепатита также является характерным неоднородность паренхимы, наряду с увеличением печени. Кроме того, при наличии желтухи с помощью УЗИ можно выявить возможное наличие обструкции (закупорки) желчевыводящих путей.
- Хронический гепатит. Нарушение оттока желчи в результате хронических воспалительных процессов приводит к интоксикации и гибели клеток печени. При этом нарушается однородный рисунок эхогенности печени, поскольку в ней встречается соединительная ткань.
- Цирроз. Данный дегенеративный процесс приводит к почти полному замещению ткани печени соединительной тканью, из-за чего печень практически не выполняет свою функцию. Вначале печень увеличена в размере, но впоследствии она уменьшается, становясь в длину около 7 см по среднеключичной линии.
- Жировой гепатоз. Это заболевание печени сопровождается накоплением в клетках печени гранул жира. Оно вызывается нарушением диеты, употреблением слишком жирной пищи, алкоголя. На УЗИ появляется неоднородность паренхимы печени.
- Опухоли печени. Отличаются большим разнообразием, поэтому для уточнения диагноза зачастую выполняют забор кусочка опухолевой ткани и исследуют его под микроскопом.
- Сердечная недостаточность. В этом случае увеличение размеров печени вызвано переполненностью венозного русла. При этом однородность паренхимы на УЗИ сохранена, но определяется расширение воротной вены.
Повышенная и сниженная эхогенность печени на УЗИ. Острый и хронический гепатит на УЗИ
В норме эхогенность печени является однородной. Это позволяет считать ее эталоном и сравнивать с плотностью структур других органов брюшной полости. Изменение эхогенности печени говорит об изменениях в ее клеточной структуре. Этот признак имеет наибольшее значение в выявлении заболеваний печени с помощью ультразвука.Диффузные изменения эхогенности печени наблюдаются при следующих заболеваниях:
- жировой гепатоз;
- острый и хронический гепатит;
- цирроз печени;
- фиброз печени;
- саркоидоз;
- множественные абсцессы;
- метастазы опухолей в печени.
Хронический гепатит вызывается вирусной инфекцией, передающейся через кровь. Длительное течение хронического гепатита отличается бессимптомным течением, но приводит в большинстве случаев к циррозу или к формированию злокачественных опухолей печени. Грубость рисунка печени на УЗИ зависит от длительности течения хронического гепатита и наличия обострений. Хронический гепатит отличает незначительное расширение воротной вены (более 15 мм в диаметре) и выраженный дольчатый рисунок печеночной паренхимы. Она объясняется уплотнением соединительной ткани, находящейся между дольками печени. В здоровой печени соединительная ткань очень тонкая и не видна на УЗИ.
Цирроз печени на УЗИ
Цирроз печени представляет собой хроническое заболевание, которое выражается в замещении паренхимы печени фиброзной тканью. Это происходит в результате действия различных факторов, но всегда приводит к одинаковому исходу – полной печеночной недостаточности. Для предотвращения цирроза печени требуется лечение заболеваний печени на более ранних стадиях.Причинами, приводящими к циррозу печени, являются:
- алкоголизм;
- хронические вирусные гепатиты B, C, D;
- паразитарные инфекции;
- застойная сердечная недостаточность;
- лекарственные интоксикации.
Признаками цирроза печени на УЗИ являются:
- пятнистая структура паренхимы;
- повышение эхогенности паренхимы;
- дефекты капсулы печени (прерывистость);
- дольчатость паренхимы;
- гепатомегалия, а в поздней стадии – уменьшение размеров печени;
- расширение печеночных вен и нижней полой вены;
- отсутствие изменения просвета печеночных вен при дыхании;
- увеличение селезенки;
- асцит (скопление свободной жидкости в брюшной полости).
Расширение портальной вены. Портальная гипертензия. Асцит (скопление жидкости в брюшной полости) на УЗИ
Кровь попадает в печень по двум сосудам – портальной (воротной) вене и печеночной артерии. Воротная вена является сосудом, в который впадает венозный кровоток от всех органов брюшной полости. Проходя в печени фильтрацию, венозная кровь по печеночным венам попадает в нижнюю полую вену и направляется в сердце.При заболеваниях печени (например, при хроническом гепатите) происходит гибель печеночных клеток и их замена на соединительную ткань. Это приводит к затруднению кровотока в печени, из-за чего в воротной вене повышается давление и она расширяется. Это явление носит название портальной гипертензии. Без устранения фактора, вызвавшего гибель гепатоцитов (клеток печени) такое состояние не поддается лечению.
Признаками портальной (воротной) гипертензии на УЗИ печени являются:
- расширение портальной вены более 11 мм внутри печени и более 15 мм вне печени;
- отсутствие вариации просвета воротной вены при дыхании и пробе Вальсальвы;
- расширение и ригидность вен, впадающих в портальную вену (желудочных, брыжеечных);
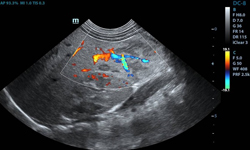
- скорость кровотока в портальной вене на дуплексном УЗИ с цветовым допплеровским картированием (ЦДЭ) уменьшается до 10 см/с (в норме составляет 18 – 20 см/с).
Асцит представляет собой выход свободной жидкости из венозного кровотока в брюшную полость. Ее объем может составлять до 25 литров. На УЗИ асцит выглядит как обширная анэхогенная область с редкими эхогенными включениями. Эта жидкость может спонтанно инфицироваться, однако даже ее извлечение не приносит облегчения, поскольку она образуется вновь. Для лечения необходимо устранить причину повреждения печени или выполнить ее трансплантацию.
Локальные изменения в ткани печени на УЗИ. Опухоли и кисты печени на УЗИ
На УЗИ печени могут быть выявлены локальные изменения различной эхогенности. Они могут быть различных форм и размеров. Для уверенного различия между ними нужно обладать данными общего анализа крови, а также при необходимости проводить дополнительные исследования.Локальные изменения печени на УЗИ могут быть объяснены следующими структурами:
- Кисты печени. Это полости в ткани печени, которые являются анэхогенными структурами темного цвета. Могут быть врожденными или приобретенными в результате воспалительных или инфекционных процессов.
- Аневризма почечной артерии. Представляет собой врожденное расширение почечной артерии. На УЗИ выглядит как анэхогенная область.
- Абсцесс печени. Скопление гноя в ткани печени, которое может быть неоднородной структуры, от гипоэхогенной до гиперэхогенной.
- Местная жировая инфильтрация (гепатоз). Представляет собой участки, где ткань печени имеет участки жировых включений. Чаще всего они расположены у ворот печени и имеют гипоэхогенную окраску на УЗИ.
- Опухоли печени (карцинома, аденома, гемангиома и другие). Опухоли печени имеют различную характеристику на УЗИ. Они могут быть как гипоэхогенными, так и гиперэхогенными. Злокачественные опухоли часто имеют неровные границы и могут проникать в область ворот печени или в соседние органы.
- Камни и кальцинаты. Могут встречаться как внутри печени, так и в выводном печеночном протоке. Они выглядят как гиперэхогенные образования и оставляют после себя акустическую тень. Акустическая тень - это место, куда не проникают ультразвуковые волны из-за высокой плотности самого камня.
УЗИ желчного пузыря и желчевыводящих протоков
 Желчный пузырь считается частью печени из-за анатомической близости и наличия общей функции. Желчный пузырь помогает печени выполнять пищеварительную функцию. Однако заболевания желчного пузыря выделяются в отдельную группу и лечатся самостоятельно. Необходимо учитывать, что заболевания желчного пузыря очень часто приводят к различным нарушениям печени. Воспаление с желчного пузыря легко переходит на печень, так как они вплотную прилегают вдруг к другу. Наличие камней в желчном пузыре приводит к тому, что клетки печени поражаются компонентами желчи.
Желчный пузырь считается частью печени из-за анатомической близости и наличия общей функции. Желчный пузырь помогает печени выполнять пищеварительную функцию. Однако заболевания желчного пузыря выделяются в отдельную группу и лечатся самостоятельно. Необходимо учитывать, что заболевания желчного пузыря очень часто приводят к различным нарушениям печени. Воспаление с желчного пузыря легко переходит на печень, так как они вплотную прилегают вдруг к другу. Наличие камней в желчном пузыре приводит к тому, что клетки печени поражаются компонентами желчи.С помощью УЗИ можно диагностировать многие заболевания желчного пузыря. Самыми распространенными среди них являются холецистит, желчекаменная болезнь, полипы. УЗИ является основным методом диагностики состояний желчного пузыря ввиду высокой доступности и информативности. Дискинезии (нарушения опорожнения) желчного пузыря можно диагностировать с помощью УЗИ с пищевой нагрузкой.
УЗИ здорового желчного пузыря
Желчный пузырь находится под печенью, на ее нижней поверхности. Это полый орган, который является коллектором желчи. Печень вырабатывает желчь практически постоянно, но в желудочно-кишечный тракт она поступает только при необходимости путем сокращения мышечной стенки желчного пузыря. Она возникает во время приема пищи. Все время между приемами пищи желчь скапливается в желчном пузыре.УЗИ желчного пузыря проводится, как и УЗИ печени, при положении пациента на спине или на левом боку. Исследование желчного пузыря должно проводиться очень тщательно, чтобы не пропустить наличие желчных камней в пузыре. Желчный пузырь – полый орган, поэтому на УЗИ он является анэхогенным, то есть темно-черного цвета. Однако стенка желчного пузыря, состоящая из мышц и соединительной ткани, на УЗИ выглядит как четкий гиперэхогенный ободок светло-яркого цвета. Желчный пузырь имеет грушевидную форму на поперечных срезах и овальную при продольном изучении.
УЗИ желчевыводящих протоков и общего желчного протока в норме
Желчные протоки составляют определенную замкнутую систему. Из правой и левой долей печени выходят правый и левый печеночный протоки. Они объединяются в общий печеночный проток. К нему подходит извилистый пузырный проток. Печеночный и пузырный проток объединяются в общий желчный проток. Вне приема пищи желчь поступает из печеночного протока в желчный пузырь, а уже оттуда – в желудочно-кишечный тракт.Печеночные протоки визуализируются при тщательном исследовании как тонкие анэхогенные полоски. Общий желчный проток измеряется в продольной плоскости спереди от правой ветви нижней полой вены. Нормальный диаметр его составляет до 4 мм. С возрастом диаметр протока увеличивается до 10 мм. При удалении желчного пузыря просвет протока также становится шире.
Размеры желчного пузыря у взрослых и детей в норме
Изменение размеров желчного пузыря чувствительно к нарушению его функции. Поэтому при ультразвуковом исследовании врачи обязательно определяют его размеры. Они находятся в зависимости от приема пищи, поэтому очень важно сообщить врачу о времени последней трапезы. Длина желчного пузыря у взрослых составляет от 10 до 12 см, а ширина равняется 4 – 5 сантиметрам. Толщина стенки желчного пузыря определяется в области, которая прилежит к печени. Средняя толщина стенки должна быть не больше 3 мм. Если она имеет большую толщину, это говорит о воспалении или патологическом образовании.У детей размеры желчного пузыря зависят от возраста. Метод исследования и ультразвуковая картина желчного пузыря у детей не отличается от изображения желчного пузыря на УЗИ взрослых. Однако последний прием пищи перед исследованием у детей младшего возраста может быть проведен не за 6 часов, как у взрослых, а за 3 – 4 часа.
УЗИ желчного пузыря с пищевой нагрузкой (пробным завтраком)
УЗИ желчного пузыря является единственным методом оценить его состояние, не вмешиваясь во внутренние среды организма. С помощью ультразвукового исследования можно оценить функциональное состояние органа. Оно заключается в способности стенки желчного пузыря сокращаться после приема пищи, выделяя желчь в тонкий кишечник. Иногда проблемы с желчным пузырем выявляются только после приема пищи, а в состоянии покоя соответствуют норме. Для оценки функционального состояния органа применяется специальный метод ультразвукового исследования – УЗИ желчного пузыря с пищевой нагрузкой.Вначале проводят обычное исследование желчного пузыря и желчевыводящих путей. Предполагается, что пациент правильно соблюдал диету и принимал пищу в последний раз за 8 часов до исследования. Врач замеряет размеры органа, которые должны составлять в длину 12 см, в ширину 2 – 4 см. Толщина стенки составляет до 3 мм.
Исследование проводят как минимум в двух положениях - лежа на спине и на боку.
После этого пациент съедает принесенные с собой два яйца, кефир или сметану с высокой жирностью. Это делается, для того чтобы желчный пузырь сократился и выделил желчь, что, как известно, происходит в ответ на употребление пищи, содержащей жиры (в том числе холестерин). УЗИ повторяется через 10, 25 и 50 минут после приема пищи. При каждом исследовании замеряются размеры органа. В норме желчный пузырь должен уменьшиться на 60 – 70% через 50 минут, то есть его длина должна составить около 5,5 см.
Во время УЗИ желчного пузыря с пищевой нагрузкой оценивают следующие параметры:
- скорость желчевыделения;
- степень сокращения стенок желчного пузыря;
- тонус сфинктера Одди, находящегося между желчевыводящим протоком и двенадцатиперстной кишкой.
Дискинезия желчевыводящих путей (ДЖВП)
Дискинезия желчевыводящих путей представляет собой нарушение моторики желчевыводящих путей. В норме желчь должна выделяться при любом приеме пищи. Если желчь не выделяется, то из-за этого страдают другие органы желудочно-кишечного тракта, а организм не усваивает все необходимые элементы из продуктов питания, в первую очередь, незаменимые жирные кислоты. ДЖВП сопровождается болями в области правого подреберья, связанной с приемом пищи, периодической тошнотой, горечью во рту.В развитии ДЖВП виновны следующие факторы:
- различные заболевания желчного пузыря (например, холецистит);
- нарушение нервной регуляции желчевыделения.
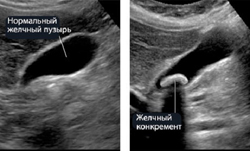
Желчекаменная болезнь (холелитиаз) на УЗИ брюшной полости
Желчекаменная болезнь является заболеванием, при котором в желчном пузыре образуются различного рода камни. Камни могут состоять из холестерина, билирубина, кальциевых солей. Заболевание является очень распространенным, встречается у 10% населения, причем у женщин в несколько раз чаще, чем у мужчин. В образовании камней в желчном пузыре большую роль играют особенности питания, а именно жирная и богатая белками пища.Формирование камней в желчном пузыре в течение долгого времени может не вызывать никаких симптомов, но с течением времени повышает риск развития воспалительных заболеваний желчного пузыря. Попадание камня в желчевыводящие пути приводит к нарушению оттока желчи, сильной боли, механической желтухе и требует оперативного лечения.
На УЗИ камни могут выглядеть по-разному. Это во многом зависит от их размера и состава. Преимущество ультразвукового исследования заключается в том, что с помощью УЗИ можно обнаружить зарождающиеся камни в виде осадка и предпринять профилактические меры.
На УЗИ определяются следующие признаки желчекаменной болезни:
- Осадок кристаллов холестерина и билирубина. Представляет собой эхогенную однородную массу, которая смещается при изменении положения тела пациента. От сформированных камней его отличает отсутствие акустической тени.
- Песок. Представляет собой скопление зернистых эхо-сигналов, более эхогенных, чем осадок. Также может смещаться относительно стенки желчного пузыря во время движения тела.
- Одиночный камень. Представляет собой плотное гиперэхогенное образование. Оставляет после себя акустическую тень – полностью черный участок, куда не проникают ультразвуковые волны.
- «Каменный» желчный пузырь. В результате прогрессирования желчекаменной болезни весь желчный пузырь заполняется камнями. Визуализация отдельных камней затруднена, так как все вместе они дают плотную акустическую тень.
Холецистит на УЗИ желчного пузыря
Холецистит представляет собой воспаление стенки желчного пузыря и чаще всего проявляется при желчекаменной болезни. При нарушении оттока желчи происходит активизация патогенных микроорганизмов, которые вызывают воспаление. Холецистит в зависимости от длительности развития патологических процессов может быть острым и хроническим.Острый холецистит протекает с сильной болевой симптоматикой и носит название печеночной колики. На УЗИ выявляется слоистость и утолщение стенок желчного пузыря, а в просвете желчевыводящих протоков обнаруживается камень, из-за которого и появляются боли и воспаление. Желчный пузырь увеличивается в размере, так как желчь не имеет путей оттока и скапливается в желчном пузыре, растягивая его. Рядом с пузырем может быть обнаружена свободная жидкость.
Хронический холецистит протекает без закупорки желчевыводящих путей, боли при нем тупые и непостоянные. Иногда процесс может обостряться и проходить по типу острой печеночной колики. При хроническом холецистите обнаруживается большое скопление камней в желчном пузыре, ограниченное или диффузное утолщение стенок пузыря, вызванное патогенной микрофлорой. Иногда при длительном течении хронического холецистита обнаруживается уменьшение размеров пузыря, его сморщивание. Стенки могут иметь повышенную эхогенность из-за отложения солей кальция (так называемый «фарфоровый» желчный пузырь). Прогноз в данном случае неблагоприятен, заболевание может привести к раку.
Лечение холецистита обычно хирургическое. Консервативное лечение не всегда эффективно, поэтому при повторных обострениях проводят лапароскопическую операцию по удалению желчного пузыря. При этом совершается небольшой разрез (до 5 см в длину) передней брюшной стенки и удаление желчного пузыря под контролем специальной внутрибрюшной камеры. Без желчного пузыря рекомендуется придерживаться определенной диеты, однако его отсутствие не влияет на качество жизни.
Полипы желчного пузыря на УЗИ
Полипы желчного пузыря представляют собой разрастания слизистой оболочки желчного пузыря, которые выступают в его просвет. Они обычно не вызывают симптомов и не приводят к осложнениям. Обнаруживаются полипы случайно при ультразвуковом исследовании брюшной полости.Выделяют следующие разновидности полипов желчного пузыря:
- Холестериновый полип. Такой вид полипа образуется из-за того, что слизистая оболочка накапливает отложения холестерина.
- Папиллома. Представляет собой доброкачественную опухоль слизистой оболочки, имеющую ножку и выглядящую в виде сосочков.
- Аденоматозный полип. Также является доброкачественной опухолью, но состоит из железистой ткани.
- Грануляционный полип. Грануляции образуются при травме слизистой, например, желчными камнями. Их образование говорит о наличии воспаления в желчном пузыре.
Исследование поджелудочной железы на УЗИ брюшной полости
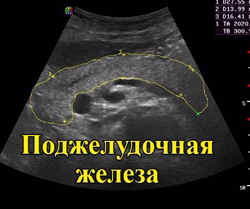 Поджелудочная железа представляет собой орган, выполняющий функции пищеварения и синтеза гормонов. В поджелудочной железе образуются практически все ферменты, необходимые для переваривания белков и углеводов (трипсин, амилаза и другие), а также инсулин - гормон, регулирующий уровень сахара в крови.
Поджелудочная железа представляет собой орган, выполняющий функции пищеварения и синтеза гормонов. В поджелудочной железе образуются практически все ферменты, необходимые для переваривания белков и углеводов (трипсин, амилаза и другие), а также инсулин - гормон, регулирующий уровень сахара в крови.При проведении УЗИ брюшной полости всегда исследуется размер, форма поджелудочной железы. Огромное внимание уделяется строению поджелудочной железы. Исследование поджелудочной железы представляет особую важность, поскольку ее заболевания говорят о серьезных нарушениях во всем желудочно-кишечном тракте. К заболеваниям поджелудочной железы, которые можно диагностировать на УЗИ относятся острый и хронический панкреатит, опухоли, кисты, врожденные аномалии.
УЗИ здоровой поджелудочной железы
Поджелудочная железа расположена позади желудка. В строении поджелудочной железы выделяют головку и хвост. Головка расположена чуть левее оси симметрии человеческого тела, она окружена двенадцатиперстной кишкой. Хвост поджелудочной железы находится левее, выше и тянется к корню селезенки. Между головкой и хвостом выделяют тело поджелудочной железы. Протоки, по которым пищеварительные ферменты поступают в желудочно-кишечный тракт, открываются вместе с общим желчным протоком в двенадцатиперстную кишку.Поджелудочная железа исследуется в верхней продольной и поперечной плоскости брюшной полости. УЗИ поджелудочной железы выполняется с небольшим давлением датчика, которое в норме не должно вызывать неприятных болевых ощущений. При глубокой пальпации орган является подвижным, эластичной консистенции. Если поджелудочная железа закрыта воздухом, то можно выпить 500 мл жидкости небольшими глотками для улучшения визуализации.
На УЗИ поджелудочная железа представляет собой узкий продолговатый S-образный орган, ограниченный двенадцатиперстной кишкой и селезенкой. В норме она имеет однородную структуру на УЗИ, чуть более эхогенную по сравнению с печенью. Эхогенность поджелудочной железы повышена у пожилых людей. Изменения эхогенности обусловлены жировыми включениями в клетках поджелудочной железы, что наблюдается при старении организма.
Размеры поджелудочной железы в норме
Поджелудочная железа имеет небольшие размеры, но продолговатую форму. Размеры поджелудочной железы измеряют в продольной и поперечной плоскости. В качестве ориентиров используют сосуды верхнего этажа брюшной полости. Например, головку поджелудочной железы измеряют в области прохождения нижней полой вены. Головка имеет размеры 25 – 30 мм в диаметре, тело – 15 – 20 мм, а хвост – около 10 мм.Проток поджелудочной железы выглядит как трубчатая структура с эхогенными стенками. Проток является более широким в области головки и уменьшается в направлении хвоста поджелудочной железы. Проток поджелудочной железы имеет диаметр 2 – 3 мм, а в концевой части – 1,5 мм. Иногда диаметр протока увеличивается до 1 мм во время глубокого вдоха.
Острый панкреатит на УЗИ
Острый панкреатит представляет собой заболевание, при котором ткань поджелудочной железы разрушается под действием собственных ферментов. При остром панкреатите происходит преждевременная активация пищеварительных ферментов, повреждение и некроз клеток печени. Острый панкреатит в абсолютном большинстве случаев связан с приемом алкоголя. Реже острый панкреатит вызывается заболеваниями желчевыводящих путей, отравлениями или травмами.Острый панкреатит является опасным заболеванием, которое может привести к быстрому летальному исходу. При остром панкреатите появляются жалобы на сильную боль в животе, тошноту, рвоту, вздутие живота. Ультразвуковое исследование является не единственным, но информативным методом диагностики острого панкреатита.
При остром панкреатите на УЗИ отмечаются следующие признаки:
- увеличение размеров поджелудочной железы;
- снижение эхогенности ткани поджелудочной железы;
- анэхогенные включения, которые представляют собой участки некроза или кровоизлияния;
- расширение протока поджелудочной железы;
- может наблюдаться отек или свободная жидкость в ткани поджелудочной железы (анэхогенные полости).
Хронический панкреатит на УЗИ
Хронический панкреатит является поражением ткани поджелудочной железы, протекающим на основе длительно воздействующих факторов. При этом поджелудочная железа сморщивается, функциональные клетки погибают, в ней образуются полости, камни и рубцы. Хронический панкреатит очень часто связан с хроническим холециститом, язвой двенадцатиперстной кишки и другими заболеваниями желудочно-кишечного тракта.Признаками хронического панкреатита на УЗИ являются:
- уменьшение размеров поджелудочной железы или нормальные размеры;
- гиперэхогенная структура неправильной формы;
- неровные края контура поджелудочной железы;
- наличие кист в виде анэхогенных структур;
- окаменелости в виде округлых гиперэхогенных структур с акустической тенью;
- расширение протока поджелудочной железы более 3 мм.
Сахарный диабет на УЗИ брюшной полости
Сахарный диабет является гормональным заболеванием, при котором поражается часть поджелудочной железы, вырабатывающая инсулин. Диагностика сахарного диабета должна проводиться как можно раньше, для того чтобы вовремя начать заместительную терапию препаратами инсулина. УЗИ брюшной полости для диагностики сахарного диабета не применяется, поскольку более важными являются показатели сахара в крови. Кроме того, изменения в ткани поджелудочной железы, характерные для сахарного диабета, проявляются только после длительного течения заболевания.В начале сахарного диабета на УЗИ обнаруживается поджелудочная железа нормальной внутренней структуры. Ее размеры незначительно увеличены. Эти изменения не позволяют с уверенностью поставить диагноз сахарного диабета по данным ультразвукового сканирования. При длительном течении сахарного диабета выявляются определенные дистрофические изменения структуры поджелудочной железы.
На УЗИ выявляются следующие признаки поражения поджелудочной железы сахарным диабетом при его длительном течении:
- уменьшение размеров органа;
- неоднородная эхогенность поджелудочной железы;
- появление разрастаний соединительной ткани – склерозирование;
- наличие гипоэхогенных жировых включений в ткани железы – липоматоз.
Кисты и опухоли поджелудочной железы
Самыми частыми локальными изменениями поджелудочной железы являются кисты и опухоли поджелудочной железы. Они могут быть как врожденными, так и приобретенными. Кисты и опухоли сопровождают течение как острого, так и хронического панкреатита. Опухоли могут быть доброкачественными, не представляющими угрозы для организма и злокачественными, которые опасны метастазированием и разрушением внутренних органов.Кисты на УЗИ выглядят как анэхогенные образования. Они представляют собой полость в ткани поджелудочной железы, ограниченную эпителиальной стенкой. Содержимым кист поджелудочной железы является кровь, серозная жидкость с содержанием ферментов. Иногда в ней можно обнаружить камни. Кисты при хроническом панкреатите имеют размер до 4 мм. Опухоли, как доброкачественные, так и злокачественные, могут включать кисты.
Карцинома поджелудочной железы является шестой злокачественной опухолью по распространенности в организме человека. УЗИ традиционно считается привычным исследованием для диагностики данного заболевания, однако ультразвуковое исследование эффективно не в 100% случаев. Трудности заключаются в ее обнаружении и отличии от доброкачественных опухолей. Для диагностики карциномы поджелудочной железы также применяются рентгеновские методы (компьютерная томография), лабораторная диагностика крови.
Карцинома на УЗИ создает выпячивания в контуре поджелудочной железы. Она представляет собой равномерное эхогенное образование. На агрессивный инфильтративный рост указывают периферические выросты карциномы. При прорастании в окружающие сосуды с уверенностью можно говорить о злокачественности опухоли. С помощью цветового допплеровского картирования можно увидеть усиленный кровоток вокруг опухоли.