Последние новости
Кал с кровью у грудничка – повод для беспокойства?
13 марта, 2011
26
спасибо
Спасибо
 Каждая молодая мамочка все время находит для себя причины лишний раз побеспокоиться. Нередко тревога возникает и тогда, когда у малыша наблюдается жидкий стул. Так как стул малыша беспокоит практически всех женщин, о нем стоит поговорить более подробно.
Каждая молодая мамочка все время находит для себя причины лишний раз побеспокоиться. Нередко тревога возникает и тогда, когда у малыша наблюдается жидкий стул. Так как стул малыша беспокоит практически всех женщин, о нем стоит поговорить более подробно.Для начала отметим, что стул младенца поначалу наделен зеленовато-черным цветом, что принято считать нормальным явлением. Именно так должен выглядеть первородный кал новорожденного. Уже через семь дней его цвет становится желто-оранжевым и кал приобретает кисломолочный запах. Начать беспокоиться следует в том случае, если у малыша отмечается зеленый либо жидкий стул. Чаще всего он является следствием дисбактериоза. Помимо того, что стул будет зеленым, от него будет исходить еще и достаточно неприятный резкий запах. До трех месяцев жизни младенца в его стуле может присутствовать и слизь. Она является результатом приспосабливания желудочно-кишечного тракта малыша к тем или иным продуктам питания, которые он получает через грудное молоко.
Кал с кровью у грудничка – повод для беспокойства?
Беспокоиться по поводу кала с кровью нужно лишь в том случае, если малыш до этого не ел свеклу, помидоры, большое количество мяса, чернику и другие продукты питания, которым свойственно окрашивать опорожнения в красный цвет. Темный кал может быть отмечен и вследствие употребления ребенком тех или иных медикаментов, в состав которых входит достаточно большое количество железа.
Порой все же данный факт обязан насторожить родителей. Дело в том, что кал с кровью может сигнализировать и о развитии какой-то достаточно серьезной патологии либо о внутреннем кровотечении. Во всех таких случаях помимо этого признака о себе дадут знать и некоторые другие симптомы, так что особое внимание уделите общему самочувствию ребенка. Если Вы видите, что он все время плачет без причины либо морщиться во время дефекации, тогда, скорее всего, что-то не в порядке. Лучше всего малыша показать специалисту, который проведет обследование и укажет на истинную причину происходящего.
Если же малыш продолжает играть, при этом он чувствует себя достаточно бодро, тогда не паникуйте раньше времени. На первом месте, прежде всего, всегда стоит бодрость и здоровье младенца, а никак не содержимое его подгузника!
98
спасибо
Спасибо
 Под кровотечением из нижних отделов желудочно-кишечного тракта скрывается кровотечение, которое берет начало ниже связки Трейтца. В большинстве случае данное явление отмечается из толстой кишки. В случае если кровотечение начинается между илеоцекальным клапаном и связкой Трейтца, тогда оно носит название тонкокишечного кровотечения. И, наконец, если кровотечение берет старт из желудка, пищевода либо двенадцатиперстной кишки, тогда оно именуется кровотечением верхних отделов желудочно-кишечного тракта.
Под кровотечением из нижних отделов желудочно-кишечного тракта скрывается кровотечение, которое берет начало ниже связки Трейтца. В большинстве случае данное явление отмечается из толстой кишки. В случае если кровотечение начинается между илеоцекальным клапаном и связкой Трейтца, тогда оно носит название тонкокишечного кровотечения. И, наконец, если кровотечение берет старт из желудка, пищевода либо двенадцатиперстной кишки, тогда оно именуется кровотечением верхних отделов желудочно-кишечного тракта.Современные специалисты выделяют два вида кровотечений из нижних отделов желудочно-кишечного тракта – это массивное и скрытое. В первом случае кровь в кале может иметь как алый, так и темно-бордовый цвет. Во втором случае кал с кровью вообще не наблюдается, то есть кровь в кале имеется, просто увидеть ее без специальных приборов невозможно. В таких случаях на помощь приходят специальные химические тесты. В их числу можно отнести как тест с импрегнированным гваяколом, так и тест с использованием карточек.
Если говорить о частоте развития таких кровотечений, то в данном случае стоит отметить, что они наблюдаются примерно в 0,4 процентах случаев среди всех пациентов, которые попадают в больницу с диагнозом желудочно-кишечного кровотечения, при котором рвоты не наблюдается. В ходе проведенных исследований удалось установить еще и тот факт, что у пятнадцати таких пациентов наблюдается не только кал с кровью, но еще и свежая кровь, которая остается на туалетной бумаге.
Кал с кровью именуют в медицине одним-единственным термином, а именно гематошезисом. В данном случае речь может идти как о крови, которая покрывает кал, так и о чистой крови, кровянистой диареи либо сгустках крови. Существует в медицине и такое понятие как мелена. Под ним скрывается дегтеобразный стул, а именно кал черного цвета, характеризующийся достаточно липкой жидкой консистенцией. В большинстве случаев данному стулу присущ еще и весьма неприятный специфический запах. Кал с кровью может наблюдаться и при кровотечении в толстой кишке, преимущественно в правых ее отделах.
Кал с кровью – это достаточно важный признак, на который каждый человек обязан обратить внимание при любых обстоятельствах. Чтобы установить точное месторасположение кровотечения, придется сдать целый ряд анализов, а также пройти многочисленные исследования. Очень важно в таких случаях установить и тяжесть кровотечения, чтобы знать, как именно с ним следует бороться. Тяжесть кровотечения определяется на основе не только объективного обследования, но и анамнестических данных, а также лабораторных исследований. В случае если речь идет о крайне тяжелом кровотечении из нижних отделов желудочно-кишечного тракта, тогда никак не обойтись без помощи интенсивного инфузионного лечения, посредством которого удается восстановить нарушенное количество циркулирующей крови. Помимо этого данный метод терапии помогает откорректировать анемию. Чем раньше будет начато такое лечение, тем больше шансов на скорейшее излечение. Таким же методом терапии рекомендуют останавливать кровотечения и у лиц, чей возраст перешагнул через пятидесятилетний рубеж.
Кал с кровью у ребенка
13 марта, 2011
41
спасибо
Спасибо
 Кал с кровью чаще всего наделен красным цветом. В случае же если кровь успела потемнеть, тогда стул приобретает черный окрас. Черный окрас фекалий может наблюдаться после употребления в пищу свеклы, приема медикаментов железа либо висмута, на фоне извращенного аппетита, при котором ребенок может съесть даже древесный уголь и землю. Очень важно в таких случаях, чтобы родители уделили особое внимание количеству крови в испражнениях, а также имеется ли в них слизь либо непонятные пятна. Немаловажно в данном случае пронаблюдать и за общим состоянием малыша. Дело в том, что кал с кровью может сопровождаться еще и рвотой, кровотечением из носа, болевыми ощущениями в области живота, поносом, повышением температуры тела и тому подобное.
Кал с кровью чаще всего наделен красным цветом. В случае же если кровь успела потемнеть, тогда стул приобретает черный окрас. Черный окрас фекалий может наблюдаться после употребления в пищу свеклы, приема медикаментов железа либо висмута, на фоне извращенного аппетита, при котором ребенок может съесть даже древесный уголь и землю. Очень важно в таких случаях, чтобы родители уделили особое внимание количеству крови в испражнениях, а также имеется ли в них слизь либо непонятные пятна. Немаловажно в данном случае пронаблюдать и за общим состоянием малыша. Дело в том, что кал с кровью может сопровождаться еще и рвотой, кровотечением из носа, болевыми ощущениями в области живота, поносом, повышением температуры тела и тому подобное.Нередко кал с кровью наблюдается у детей при развитии такой патологии как дизентерия. Испражнения в данном случае являются жидкими либо слизистыми. Крови в кале немного, причем в большинстве случаев она перемешана со слизью либо гноем. Малыш при развитии данной патологии может жаловаться как на ощущение распирания в животе, так и на частые позывы на дефекацию, а также схваткообразные болевые ощущения. Довольно часто отмечается и повышение температуры тела. При подозрении на дизентерию родителям необходимо как можно быстрее показать ребенка врачу. Очень важно сохранить кал с кровью, чтобы врач мог его обследовать. При данной патологии ребенка необходимо изолировать от общества. Помимо этого немаловажно тщательно дезинфицировать все предметы его обихода. Влажную уборку в комнате рекомендуется проводить ежедневно. Кал с кровью может быть отмечен и при сальмонеллезе, а также при полипах прямой кишки.
Если говорить непосредственно о полипах прямой кишки, то в данном случае кровь в кале всем своим внешним видом напоминает пятна либо полоски. Кроме этого она является свежей, то есть ей присущ достаточно яркий красный цвет, так что разглядеть ее будет несложно. В таких случаях малыша следует отвести на ректоскопию, то есть исследование прямой кишки при помощи зонда.
Трещины анального отверстия – еще одна патология, сопровождающаяся калом с кровью. Кровь при данной патологии выделяется в небольших количествах и обладает ярко красным окрасом. Помимо данного симптома у ребенка может наблюдаться и боль при акте дефекации. В принципе, данное явление можно обнаружить и без помощи специалиста. Очень важно в борьбе с анальными трещинами изменить, прежде всего, рацион питания ребенка. В его ежедневном рационе в обязательном порядке должны присутствовать отруби, которые следует добавлять по одной – трем столовым ложкам в любую пищу. Нередко в таких случаях прибегают к помощи и глицериновых свечей с анестезином.
Черный стул из-за наличия в нем крови наблюдается у детей преимущественно при обострении язвы желудка или двенадцатиперстной кишки. Черный окрас стула в таких случаях объяснить несложно: в желудочно-кишечном тракте кровь сначала подвергается целому ряду химических изменений и только после этого попадает в прямую кишку. В случае если помимо кала с кровью у ребенка наблюдается еще и побледнение кожных покровов, а также некоторые другие признаки гастрита, тогда ребенка нужно немедленно отвести на консультацию специалиста.
Кал с кровью и причины его возникновения
13 марта, 2011
168
спасибо
Спасибо
 Оглавление
Оглавление- Каким образом проявляется наличие крови в фекалиях?
- К какому врачу обращаться при кале с кровью?
- Какие анализы может назначить врач при кале с кровью?
Кровь в кале может наблюдаться как в своем первоначальном виде, так и в видоизмененном. Огромное количество патологий, при которых может наблюдаться кал с кровью, сопровождаются еще и многими другими признаками, согласно которым специалистам удается установить истинную причину происходящего. Бывают и такие недуги, при которых кал с кровью остается единственным признаком патологии.
Каким образом проявляется наличие крови в фекалиях?
К числу самых частых причин, которым свойственно провоцировать возникновение крови в каловых массах, можно отнести в самую первую очередь кровотечение в области пищеварительного тракта. Учитывая тот факт, что общая длина пищеварительного тракта составляет около десяти метров, а также то, что в данном тракте имеется достаточно большое количество бактерий, которым свойственно видоизменять кровь, присутствие крови в стуле только в очень редких случаях проявляется буквально. Кал со свежей кровью можно наблюдать только тогда, когда кровотечение начинается в области, расположенной недалеко от анального отверстия. Это может быть как один из последних отделов толстого кишечника, так и прямая кишка. Во всех других случаях кровь просто-напросто изменяет окрас стула. Чаще всего он приобретает черный цвет.
При таких патологических состояниях как геморрой, злокачественное образование прямой кишки либо трещины в анальном отверстии, кровь может быть отмечена не только в кале, но и на нижнем белье, а также на туалетной бумаге. Кал с кровью в виде прожилок либо сгустков, которые наделены темно-красным окрасом, в большинстве случаев указывает на факт развития какого-либо хронического недуга кишечника. К числу таких патологий можно отнести как дисбактериоз, так и болезнь Крона, а также неспецифический язвенный колит. В случае если на лицо жидкий кал с кровью, при развитии которого у больного отмечается еще и повышение температуры тела, а также болевые ощущения в области живота, тогда, скорее всего, у пациента развился какой-то инфекционный недуг кишечника типа сальмонеллеза либо дизентерии.
Нередко в медицинской практике отмечаются случаи и скрытой крови в кале, то есть увидеть ее невооруженным глазом не под силу. В таких случаях никак не обойтись без помощи специального анализа на скрытую кровь. Немаловажно отметить и о существующем ложном проявлении крови в стуле. Отмечается оно чаще всего при употреблении в пищу некоторых продуктов питания типа черники, свеклы, смородины и помидор. Все эти продукты в своем полупереваренном виде напоминают вкрапления крови.
В случае если Вы отметили кал с кровью, для начала несколько дней посидите на диете, исключающей все вышеперечисленные продукты питания. В случае если это было все же ложное проявление крови, тогда переживать не стоит, а вот если после такой диеты кал с кровью продолжает отмечаться, тогда как можно быстрее обсудите данный факт со специалистом. Рекомендуется обратить внимание и на некоторые фармацевтические средства, которые также могут быть причиной изменения цвета стула. Особенно часто темный кал наблюдается после приема медикаментов железа и активированного угля.
К какому врачу обращаться при кале с кровью?
Кал с кровью – это всегда симптом кровотечений в органах пищеварительного тракта. Соответственно, наличие любой крови в каловых массах (скрытой или явной, видимой) свидетельствует об опасном для жизни состоянии, которое в любой момент при усилении кровотечения может стать критическим. Поэтому при появлении признаков крови в кале (черный, дурно пахнущий стул или фекалии с каплями и прожилками крови) нужно обязательно в кратчайшие сроки обращаться к врачу.
Так, если у человека выделяется черный, дурно пахнущий кал, в котором присутствует скрытая кровь, то вне зависимости от сопутствующей симптоматики следует в кратчайшие сроки обращаться к врачу-хирургу (записаться) либо к гастроэнтерологу (записаться) в условиях стационара (больницы). Это необходимо делать потому, что скрытая кровь в кале свидетельствует о внутреннем кровотечении из верхних отделов пищеварительного тракта, и для устранения этого кровотечения необходима хирургическая операция. Если человек не будет своевременно прооперирован, он умрет от кровопотери, несовместимой с жизнью. Причем смертельный исход в таких ситуациях – вопрос времени: либо он наступит быстрее, либо несколько медленнее.
Если у человека присутствует понос с примесью видимой и идентифицируемой невооруженным глазом крови, который сочетается с повышенной температурой тела, болями в животе, урчанием, вздутием живота, частыми походами в туалет, не приносящими облегчения, а также иногда тошнотой и рвотой, то следует обращаться к врачу-инфекционисту (записаться), так как в подобной ситуации речь идет о кишечной инфекции, например, дизентерии или сальмонеллезе.
Если у человека в течение дня происходит частое опорожнение кишечника небольшими порциями мягкого стула с прожилками или сгустками крови, сочетающееся с болями в животе, вздутием живота, метеоризмом, тошнотой, урчанием в животе, то ему следует обращаться к врачу-гастроэнтерологу, так как подобная симптоматика свидетельствует о воспалительном заболевании кишечника (язвенный колит или болезнь Крона).
Если у человека видны капельки свежей крови на каловых массах, а иногда кровь пачкает нижнее белье, и при этом присутствуют сильные боли в области анального отверстия, то ему следует обращаться к врачу-проктологу (записаться), так как подобные симптомы могут свидетельствовать о геморрое или анальной трещине.
Если в течение длительного времени фиксируется примесь относительно свежей (бардовой или алой, хорошо заметной глазом) крови, имеются нарушения опорожнения кишечника (запоры, ленточный кал и т.д.), а также боли в животе, необъяснимое похудение, длительно непроходящее плохое общее самочувствие, то следует обращаться к врачу-онкологу (записаться), так как при подобной симптоматике подозревается злокачественное новообразование в толстой кишке.
Если же у человека выделился черный кал или кал с каплями, прожилками/сгустками красной крови и одновременно резко ухудшилось самочувствие, появилась слабость, бледность кожных покровов, тошнота, возможно боли в животе или обмороки, снизилось давление или возникла вдруг непонятная тупость, когда нормальный еще несколько часов назад человек вдруг не может ответить на простейшие вопросы, не может сориентироваться (как дойти от дома до остановки и т.д.), то следует немедленно вызывать "Скорую помощь" или самостоятельно в кратчайшие сроки добираться до ближайшей больницы. В такой ситуации нельзя медлить ни минуты, так как внезапная тупость и другие указанные симптомы свидетельствуют о внутреннем кровотечении, которое обязательно приведет к смерти человека, если его не прооперируют в течение ближайших нескольких часов. Вызывая "Скорую помощь", нужно обязательно сказать диспетчеру, что подозревается внутреннее кровотечение, так как в это случае будет направлена специализированная или хирургическая бригада, которую, возможно, снимут с другого, менее срочного вызова.
Вообще, нужно знать, что кал с явной или скрытой кровью – всегда признак кровотечения, но в одних случаях можно просто в ближайшие сутки госпитализироваться в больницу и прооперироваться планово, а в других – следует экстренно, буквально в течение часа оказаться на операционном столе, чтобы хирурги смогли спасти человека от смерти. Такие экстренные случаи можно вполне надежно на бытовом уровне отличить по симптому внезапной тупости человека, так как зачастую именно этот признак присутствует при тяжелом кровотечении и хорошо заметен. Соответственно, при появлении внезапной тупости нужно срочно ехать в больницу, чтобы успеть спасти жизнь человека.
Какие анализы может назначить врач при кале с кровью?
Поскольку кал с кровью может быть спровоцирован кровотечениями из разных отделов пищеварительного тракта, при разнообразных вариантах крови (скрытой или явной) в фекалиях, врачи назначают разные анализы и обследования, необходимые для выявления источника кровотечения.
Когда кал со скрытой кровью – черный, дурно пахнущий, то вне зависимости от сопутствующей симптоматики врач может назначить следующие анализы и обследования для выяснения причин такого явления:
- Общий анализ крови. Главным образом, оценивают показатели гемоглобина, эритроцитов (СОЭ и гематокрита), так как они изменяются при скрытом кровотечении. Так, если у человека действительно имеется внутреннее кровотечение, то количество эритроцитов и концентрация гемоглобина ниже нормы, гематокрит также снижен, а СОЭ повышена.
- Биохимический анализ крови. При кровотечении обычно повышен уровень мочевины.
- Коагулограмма (записаться) для определения степени нарушений свертывающей системы крови.
- Определение объема циркулирующей крови ускоренным методом с применением меченого альбумина (это исследование проводится только при наличии технической возможности).
- Рентген органов брюшной полости (записаться) с контрастным веществом, который позволяет выявить источник кровотечения.
- Компьютерная томография. Позволяет выявить источник кровотечения из органов пищеварительного тракта.
- Эзофагогастродуоденоскопия (ЭГДС) (записаться). Применяется для выявления возможного источника кровотечения в верхних отделах пищеварительного тракта: пищеводе, желудке и двенадцатиперстной кишке.
- Селективная мезентериальная артериография.
- Бронхоскопия (записаться). Применяется для выявления возможного источника кровотечения в бронхах или легких.
Как правило, в первую очередь врачи при скрытой крови в кале назначают общий анализ крови, биохимический анализ крови, коагулограмму и либо рентген в сочетании с ЭГДС, либо компьютерную томографию. В большинстве случаев этих методов вполне достаточно для выявления источника кровотечения и оценки общего состояние организма. Селективная мезентериальная артериография назначается в качестве альтернативы эзофагогастродуоденоскопии, когда последнюю невозможно произвести вследствие сильного кровотечения.
Бронхоскопия назначается только в тех случаях, когда все ранее проведенные исследования не позволили обнаружить источник кровотечения, так как иногда скрытая кровь в кале может появляться на фоне кровотечения из бронхов или легких вследствие заглатывания крови и ее попадания в желудок. В таких случаях происходит имитация кровотечения из верхних отделов пищеварительного тракта.
Когда имеются примеси крови в жидком кале, причем дефекация происходит часто, сочетается с повышенной температурой тела, болями в животе, урчанием, вздутием живота, походами в туалет, не приносящими облегчения, а также иногда с тошнотой и рвотой, врач подозревает кишечную инфекцию и назначает следующие анализы и обследования:
- Общий анализ крови;
- Бактериологический посев кала, рвотных масс или промывных вод для выявления возбудителя кишечной инфекции;
- Анализ крови на наличие антител к возбудителям различных кишечных инфекций, дающих примеси крови в кале (сальмонеллы (записаться), шигеллы и т.д.), методами ИФА и РНГА;
- Анализ на выявление ДНК возбудителей кишечных инфекций методом ПЦР в кале, рвотных массах, промывных водах, крови;
- Колоноскопия (записаться) или ректороманоскопия (записаться);
- Ирригоскопия (записаться).
В первую очередь врач назначает бактериологический посев или анализ крови на возбудителей кишечных инфекций. Если есть технические возможности, то проводят выявление возбудителей методом ПЦР в крови, рвотных массах, кале и промывных водах. Если же такой возможности нет, то, как правило, проводят бактериологический посев для выявления возбудителя. Методы колоноскопии, ректороманоскопии и ирригоскопии назначаются и применяются только в тех случаях, когда врач подозревает, что имеется повреждение стенки кишечника. А общий анализ крови назначается всегда для оценки общего состояния и степени обезвоживания.
Когда имеются прожилки или сгустки крови в кале, причем происходит частое опорожнение кишечника мягким стулом, сочетающееся с болями и урчанием в животе, вздутием живота, метеоризмом, тошнотой, врач подозревает воспалительное заболевание кишечника (болезнь Крона, язвенный колит) и назначает следующие анализы и обследования:
- Общий анализ крови;
- Анализ кала на яйца глист;
- Копрологический анализ кала;
- Анализ кала на дисбактериоз (записаться);
- Посев кала или анализ крови на клостридии;
- УЗИ органов брюшной полости (записаться);
- Колоноскопия/ректороманоскопия;
- Ирригоскопия (рентгеновский снимок кишечника с контрастом);
- Компьютерная или магнитно-резонансная томография (записаться);
- Анализ кала на кальпротектин;
- Анализ крови на наличие антинейтрофильных цитоплазматических антител;
- Анализ крови на наличие антител к сахаромицетам.
Весь указанный перечень анализов не назначается врачом одновременно, так как в большинстве случаев достаточного гораздо меньшего количества обследований для постановки диагноза. Поэтому врачи в первую очередь назначают общий анализ крови, анализы кала на яйца глист и копрологию, УЗИ органов брюшной полости и колоноскопию/ректороманоскопию, так как этих обследований в большинстве случаев достаточно для постановки диагноза. Ирригоскопия и компьютерная томография являются дополнительными методами, которые назначаются и выполняются, когда после предыдущих обследований диагноз не ясен. Анализ кала и крови на клостридий проводится только, если имеются подозрение, что колит спровоцирован приемом антибиотиков. Анализы кала на кальпротектин, крови на антитела к сахаромицетам и на антинейтрофильные цитоплазматические антитела назначаются только тогда, когда у пациента подозревается язвенный колит или болезнь Крона, но человек по каким-либо причинам не может пройти колоноскопию, ректороманоскопию, ирригоскопию и компьютерную томографию.
Когда у человека видны капли крови на каловых массах и имеются боли в области анального отверстия, врач назначает пальцевое исследование прямой кишки и ректороманоскопию. Этих простых исследований обычно достаточно для диагностики анальной трещины и геморроя.
Когда в каловых массах присутствует примесь крови, имеются нарушения опорожнения кишечника (запоры, ленточный кал и т.д.), боли в животе, извращения вкуса, не проходит очень плохое общее самочувствие, врач подозревает злокачественное новообразование в области толстой кишки. В таком случае назначают колоноскопию, или ирригоскопию, или компьютерную томографию. Наилучшей диагностической ценностью обладает колоноскопия, поэтому именно этот метод диагностики предпочтителен. Однако если колоноскопию провести невозможно по каким-либо причинам, назначают ирригоскопию или компьютерную томографию. Указанные методы позволяют выявить опухоль в толстой кишке. Помимо этого, после подтверждения наличия рака врач-онколог назначает дополнительно довольно большой перечень анализов (общий и биохимический анализы крови, коагулограмма, онкомаркеры (записаться) и т.д.), которые необходимы для оценки общего состояния организма.
Острый простатит, симптомы - боль при мочеиспускании
12 марта, 2011
11
спасибо
Спасибо
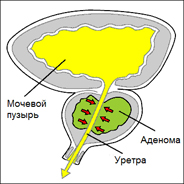 Острый бактериальный простатит может дать о себе знать, вызвав как местные, так и общие признаки. Что касается местных симптомов, то самым частым из них принято считать боль при мочеиспускании, а также нарушение процесса опорожнения мочевого пузыря. Месторасположение болевых ощущений напрямую зависит от локализации очага воспаления в области предстательной железы по отношению не только к прямой кишке, но и к уретре, а также шейке мочевого пузыря. Боль при мочеиспускании может быть как острой, так и ноющей. Чувство жжения также может быть различной интенсивности. Кроме этого при наличии простатита больные жалуются и на болевые ощущения в промежности, а также над лоном. Порой боль беспокоит только во время акта дефекации либо в сидячем положении. Сразу же отметим, что процесс мочеиспускания может быть нарушен как по обструктивному, так и по ирритативному типу.
Острый бактериальный простатит может дать о себе знать, вызвав как местные, так и общие признаки. Что касается местных симптомов, то самым частым из них принято считать боль при мочеиспускании, а также нарушение процесса опорожнения мочевого пузыря. Месторасположение болевых ощущений напрямую зависит от локализации очага воспаления в области предстательной железы по отношению не только к прямой кишке, но и к уретре, а также шейке мочевого пузыря. Боль при мочеиспускании может быть как острой, так и ноющей. Чувство жжения также может быть различной интенсивности. Кроме этого при наличии простатита больные жалуются и на болевые ощущения в промежности, а также над лоном. Порой боль беспокоит только во время акта дефекации либо в сидячем положении. Сразу же отметим, что процесс мочеиспускания может быть нарушен как по обструктивному, так и по ирритативному типу.Порой вследствие значительно отечности простаты, а также нарушения процесса опорожнения мочевого пузыря отмечается еще и острая задержка мочи. В случае если процессу воспаления удастся атаковать еще и стенку мочевого пузыря, а также клетчатку, которая его окружает, тогда о себе дадут знать и частые позывы-тенезмы. В случае если в процесс будет вовлечены еще и стенки прямой кишки либо жировая клетчатка вокруг данной области, тогда разовьется еще и проктит либо парапроктит. Обе эти патологии вызывают боль уже ни при мочеиспускании, а при акте дефекации. Довольно часто спазмы в области анального отверстия настолько выражены, что из-за них невозможно даже провести пальцевое ректальное обследование.
К числу общих признаков, которые могут возникнуть при простатите, можно причислить как лихорадку, так и общее недомогание, слабость, а также интоксикацию. Чаще всего наблюдается все же повышение температуры тела. Симптомы общей интоксикации организма дают о себе знать только в том случае, если воспалительный процесс переходит на ткани, которые окружают предстательную железу. При физикальном исследовании удается обнаружить как побледнение, так и чрезмерную влажность кожных покровов, тахикардию, болезненность внизу живота, сухость языка. Оценить общее состояние предстательной железы удается посредством пальцевого ректального исследования, во время которого врач отмечает те или иные изменения в данной области. Самым явным признаком в таких случаях принято считать чрезмерную болезненность данной области.
В случае катарального воспаления предстательной железы ее размеры могут остаться и неизменными. Более того, не отмечается никаких изменений и в четкости ее контуров. А вот если на лицо фолликулярная форма данной патологии, тогда наблюдается значительное увеличение простаты. Более того, данный орган становится неоднородным из-за образования в нем плотных участков. При остром паренхиматозном простатите также отмечается значительное увеличение предстательной железы, она становится плотной, но при этом остается однородной. В случае абсцедирования один из участков выпадает. Если же воспаление атакует и стенку прямой кишки, а также параректальную клетчатку, тогда во время пальпации удается обнаружить тестоватое, пастозное образование, которому не присущи четкие границы.
Боль при мочеиспускании – один из симптомов многих патологий
12 марта, 2011
10
спасибо
Спасибо
 Боль при мочеиспускании может быть сигналом как гонореи, так и трихомоноза, кандидоза, а также многих других патологий, причем не только боль, но и чувство жжения, резь и тому подобное. Поговорим о каждом из данных недугов подробнее.
Боль при мочеиспускании может быть сигналом как гонореи, так и трихомоноза, кандидоза, а также многих других патологий, причем не только боль, но и чувство жжения, резь и тому подобное. Поговорим о каждом из данных недугов подробнее.Под гонореей скрывается инфекционная патология, которая возникает при воздействии на организм гонококков рода Neisseria. Данной патологии свойственно передаваться половым путем. Гонококки в данном случае поражают практически все органы мочеполовой системы, а именно шейку матки, мочеиспускательный канал, нижнюю часть прямой кишки и тому подобное. У представительниц слабого пола данный недуг в семидесяти процентах случаев развивается без каких-либо симптомов. Во всех же остальных тридцати процентах случаев женщины обращаются за помощью к специалисту с жалобами как на частое мочеиспускание, так и на боль, а также жжение при мочеиспускании. Помимо этого у них наблюдаются еще и выделения с гноем. Порой на фоне данного заболевания отмечается и чрезмерная отечность половых губ и все потому, что данный недуг развивается воспалительный процесс в половых железах.
Что касается трихомоноза, то данной патологии также свойственно передаваться во время полового контакта от больного партнера к здоровому. К числу возбудителей данного недуга можно отнести как простейших паразитов, так и трихомонады, которые проживают во влагалище, простате либо семенных пузырьках. Как только трихомонады проникают в организм, они тут же начинают атаковать мочеиспускательный канал, провоцируя развитие в нем воспалительного процесса. У представительниц слабого пола при данной патологии отмечается воспаление влагалища и шейки матки. Более того, данный недуг поражает и железы, которым свойственно вырабатывать слизистую смазку. Курс терапии данной патологии предусматривает использование антибиотических медикаментов.
О кандидозе наверняка слышали многие. На самом деле это молочница, которая в самую первую очередь дает о себе знать, вызывая не только зуд, но еще и раздражение в области половых органов. Зуд при кандидозе настолько изнуряет, что, порой, он провоцирует развитие невротического состояния. При молочнице отмечается отечность, а также болезненность и половых губ, а также влагалищной стенки. Выделения при данном заболевании наделены белым окрасом, а также весьма специфическим запахом. Всем своим внешним видом они напоминают свернувшееся молоко. Именно этот факт стал толчков возникновения второго названия данного недуга. В случае если кандидоз вовремя не начать лечить, данный факт становится причиной развития жжения и боли при мочеиспускании. В таких случаях женщина может испытывать боль и во время полового акта. Сразу же отметим, что молочница может наблюдаться не только у женщин, но и у мужчин, только у представителей сильного пола данное патологическое состояние чаще всего не сопровождается никакими признаками. Даже если кандидоз был выявлен только у женщины, курс лечения в обязательном порядке должен пройти и мужчина.
Какие именно медикаменты следует использовать в борьбе с той или иной патологией, Вы сможете узнать на консультации гинеколога, уролога, венеролога либо андролога.
Народная медицина в борьбе с болью при мочеиспускании
12 марта, 2011
31
спасибо
Спасибо
 В борьбе с болью при мочеиспускании люди нередко обращаются за помощью не только к традиционной, но и к народной медицине. Прямо сейчас вниманию читателей будут представлены некоторые рецепты из народа, помощью которых можно воспользоваться в борьбе с данным неприятным ощущением.
В борьбе с болью при мочеиспускании люди нередко обращаются за помощью не только к традиционной, но и к народной медицине. Прямо сейчас вниманию читателей будут представлены некоторые рецепты из народа, помощью которых можно воспользоваться в борьбе с данным неприятным ощущением.Первый рецепт таков: необходимо взять семена огурца и тщательно измельчить их до порошкообразной формы. Две чайные ложки полученного сырья заливаем одним стаканом кипяченой воды и оставляем на слабом огне в течение пятнадцати минут. После этого отвар оставляем еще на полчаса настаиваться, процеживаем его и принимаем внутрь по половине стакана утром, в обед и вечером. Очень важно осуществлять прием данного отвара за тридцать минут до приема пищи.
Чтобы приготовить другое средство для лечения боли при мочеиспускании, нужно взять пять частей корня алтея, тщательно измельчить его, залить ста частями холодной воды и оставить на сто двадцать минут. Через два часа полученное средство нужно будет процедить и принимать его по одной столовой ложке через каждые сто двадцать минут.
Существуют и другой рецепт с использованием данного лекарственного растения, который также можно применять при болевых ощущениях во время опорожнения мочевого пузыря. Для приготовления данного средства следует взять одну чайную ложку измельченных корней алтея, залить их одним стаканом кипяченой воды и оставить на слабом огне в течение пяти – десяти минут. Принимается данное средство также как и первое. Кстати, его можно давать и детям по одной чайной ложке четыре – пять раз в день.
В случае если помимо боли Вас беспокоят еще и рези при мочеиспускании, тогда приготовьте себе следующий отвар: возьмите одну столовую ложку листьев липы, залейте их одним стаканом кипяченой воды и оставьте на водяной бане в течение пятнадцати минут. После этого отвар рекомендуется настоять в течение двух часов, процедить его и принимать по половине стакана утром, в обед и вечером.
Латук – еще одно лекарственное растение, которое можно использовать в борьбе с болью при мочеиспускании. Готовят из него настой. Рецепт его приготовления достаточно прост: берем половину чайной ложки листьев данного растения, заливаем их одним стаканом кипяченой воды и оставляем настаиваться в течение ста двадцати минут. После этого настой нужно будет процедить и принимать его по одной столовой ложке трижды в день.
Существует и другое средство от боли и рези при мочеиспускании. В данном случае нам понадобится одна чайная ложка осиновых почек, которые необходимо запарить в течение шестидесяти минут в одном стакане кипяченой воды. Через час настой процеживаем и принимаем его внутрь по одной – две столовых ложки пять – шесть раз в день.
К огромному удивлению справиться с данного рода неприятными симптомами может и сирень. Нужно взять одну столовую ложку цветков данного растения и запарить их в одном стакане кипяченой воды в течение шестидесяти минут. После этого настой процеживаем и принимаем его внутрь по одной столовой ложке утром, в обед, вечером и перед сном.
Боль при мочеиспускании при мочекаменной болезни
12 марта, 2011
11
спасибо
Спасибо
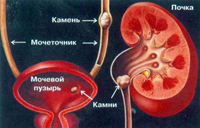 Под мочекаменной болезнью подразумевается патология, сопровождающаяся формированием камней как в почках, так и в других органах мочеполовых путей. Данный недуг поражает людей любых возрастов, начиная с младенцев и заканчивая пожилыми гражданами. Тип мочевого камня определяется как раз таки возрастом пациента. У людей постарше наблюдаются преимущественно мочекислые камни, а вот у молодежи чаще всего встречается песок в почках. При всем при этом в шестидесяти процентах случаев камни являются смешанными.
Под мочекаменной болезнью подразумевается патология, сопровождающаяся формированием камней как в почках, так и в других органах мочеполовых путей. Данный недуг поражает людей любых возрастов, начиная с младенцев и заканчивая пожилыми гражданами. Тип мочевого камня определяется как раз таки возрастом пациента. У людей постарше наблюдаются преимущественно мочекислые камни, а вот у молодежи чаще всего встречается песок в почках. При всем при этом в шестидесяти процентах случаев камни являются смешанными.Что касается причин, которым свойственно провоцировать развитие мочекаменной болезни, то в их список в самую первую очередь можно занести нарушение обмена веществ, в частности изменения химического, а также водно-солевого состава крови. Сразу же отметим, что развитие данной патологии невозможно без наличия тех или иных предрасполагающих факторов. К числу таких факторов можно отнести как хронические патологии желудочно-кишечного тракта, так и остеопороз, регулярный недостаток ультрафиолетовых лучей, наследственную предрасположенность, недуги мочеполовой системы, остеомиелит, нехватку витаминов группы Д и тому подобное. Нередко данная патология возникает и вследствие регулярного употребления в пищу продуктов питания, которым свойственно повышать кислотность мочи. Это касается не только соленых, но и острых, а также кислых блюд.
Что касается признаков мочекаменной болезни, то в данном случае в самую первую очередь следует указать на болевые ощущения в области поясницы, которые особенно сильно дают о себе знать в момент физических нагрузок либо при изменении положения тела. Помимо болевых ощущений в пояснице больной может жаловаться и на боль при мочеиспускании. Боль при мочеиспускании принято считать сигналом наличия камня в мочеточнике либо мочевом пузыре. Кроме боли во время мочеиспускания может наблюдаться также прерывание струи мочи, несмотря на то, что мочевой пузырь до конца опорожниться не успел. Данное явление в медицине именуют синдромом «закладывания». Стоит слегка изменить положение тела, как процесс мочеиспускания тут же возобновится.
Другими явными признаками мочекаменной болезни является помутнение мочи, отечность, кровь в моче, повышение температуры тела выше тридцати восьми градусов, повышение давления. Какие именно симптомы данной патологии дадут о себе знать в Вашем случае, зависит непосредственно от типа и размеров камня. Чтобы выявить данную патологию, нужно будет сдать целый ряд анализов и пройти все необходимые обследования, а именно экскреторную урографию, ультразвуковое исследование (УЗИ) почек и тому подобное.
Если говорить о терапии данного патологического состояния, то она основывается на консервативных и оперативных методах лечения. Что касается консервативной терапии, то она предусматривает соблюдение специальной диеты и применение целого ряда фармацевтических средств. Если говорить об оперативной терапии, то в данном случае чаще всего специалисты обращаются за помощью к дистанционно-волновой литотрипсии.
В случае длительного отсутствия лечения мочекаменной болезни, она может перерасти в пиелонефрит, что в конечном итоге может стать причиной полного удаления почки.
Боль при мочеиспускании при беременности
12 марта, 2011
38
спасибо
Спасибо
 Во время беременности будущая мамочка может отмечать как частое мочеиспускание, так и болевые ощущения во время опорожнения мочевого пузыря. Что касается непосредственно частого мочеиспускания, то данное явление принято считать нормой. Обусловлено оно постоянным ростом матки, которая давит на мочевой пузырь, при этом провоцируя частые позывы к опорожнению. В большинстве случаев данное явление наблюдается в первом и третьем триместре беременности. В третьем триместре оно возникает из-за опущения в тазовую область головки плода.
Во время беременности будущая мамочка может отмечать как частое мочеиспускание, так и болевые ощущения во время опорожнения мочевого пузыря. Что касается непосредственно частого мочеиспускания, то данное явление принято считать нормой. Обусловлено оно постоянным ростом матки, которая давит на мочевой пузырь, при этом провоцируя частые позывы к опорожнению. В большинстве случаев данное явление наблюдается в первом и третьем триместре беременности. В третьем триместре оно возникает из-за опущения в тазовую область головки плода.А вот если помимо частых позывов женщина чувствует еще и боль, а также жжение, покалывание либо зуд при мочеиспускании, тогда ей следует как можно быстрее получить консультацию гинеколога, так как все эти признаки могут сигнализировать о развитии такой патологии как цистит.
Почему именно цистит?
Дело в том, что именно это заболевание в большинстве случаев идет рука об руку с беременностью. Все будущие мамочки входят в группу риска развития именно этой патологии и все потому, что гормонам беременности свойственно вызывать некоторые изменения в мочевых путях, которые являются благоприятным условием для возникновения цистита. Под циститом скрывается воспаление мочевого пузыря.
Помимо того, что мочевые пути видоизменяются, на них давит еще и растущая матка, что в конечном итоге мешает выходу всей мочи из женского организма. Оставшаяся моча является своего рода очагом инфекции. В случае длительного отсутствия лечения цистита данная патология может спровоцировать развитие еще и пиелонефрита, то есть инфекционного недуга почек. Об этом следует помнить всегда и не запускать данное воспалительное заболевание.
Каким образом можно распознать цистит при беременности?
К числу типичных признаков данной воспалительной патологии можно отнести как боль при мочеиспускании, так и неспособность задержать выход мочи, осложнения при опорожнении мочевого пузыря, судороги либо жжение в нижней части живота или спины, частое мочеиспускание и мутный цвет мочи. Сразу же отметим, что моча в таких случаях не только становится мутной, но еще и приобретает весьма специфический неприятный запах.
Каковы меры профилактики цистита при беременности?
В самую первую очередь беременная женщина должна запомнить, что промежность следует вытирать только сверху вниз и никак не наоборот. Помимо этого каждая будущая мамочка обязана выпивать в сутки не менее восьми стаканов воды. Очень важно как можно чаще менять прокладку на каждый день. Носить нужно только белье из хлопка. Ванну во время беременности принимать не следует. Замените ванну душем. Ни в коем случае нельзя носить тесное белье и чулки. Перед каждым половым контактом влагалище следует тщательно промывать теплой водой. Как до, так и после полового сношения необходимо опорожнять мочевой пузырь. Влагалище при помощи душа мыть не рекомендуется. И еще, в случае если при половом контакте отмечается чрезмерная сухость влагалища, тогда воспользуйтесь помощью смазки, но только на водной основе. Только четко следуя всем этим рекомендациям, Вы сможете предупредить развитие этого далеко не самого приятного недуга.
Боль при мочеиспускании у детей
12 марта, 2011
13
спасибо
Спасибо
 В случае если Ваш малыш стал проситься в туалет очень часто, раньше времени пугаться не стоит. Для начала вспомните, сколько он пил до этого. А может, он просто съел достаточно большое количество дыни либо арбуза? Если же причина кроется ни в этом, тогда вполне возможно, что у малыша имеется какая-то патология. Для начала напомним, что каждый ребенок – это никак не маленький взрослый человек, так как строение его тела, а также работоспособность его органов наделены многочисленными отличительными чертами.
В случае если Ваш малыш стал проситься в туалет очень часто, раньше времени пугаться не стоит. Для начала вспомните, сколько он пил до этого. А может, он просто съел достаточно большое количество дыни либо арбуза? Если же причина кроется ни в этом, тогда вполне возможно, что у малыша имеется какая-то патология. Для начала напомним, что каждый ребенок – это никак не маленький взрослый человек, так как строение его тела, а также работоспособность его органов наделены многочисленными отличительными чертами.Сразу же отметим, что строение почек у детей утроено таким образом, что малыши ходят в туалет намного чаще, нежели взрослые. Так, к примеру, новорожденные мочатся около четырех – пяти раз в сутки. А вот дети в возрасте одного года – от пятнадцати – до шестнадцати раз в течение двадцати четырех часов, что является нормой. В общем, частота мочеиспускания напрямую зависит от возраста ребенка. Более того, одно лишь частое мочеиспускание чаще всего совершенно ни о чем не говорит. Если же помимо частого мочеиспускания отмечаются еще и другие далеко не самые приятные признаки, тогда данный факт без должного внимания оставлять уже не стоит.
К числу таких не самых приятных признаков можно отнести в самую первую очередь боль при мочеиспускании. Дети могут испытывать боль во время опорожнения как на фоне воспалительных процессов в области нижних мочевых путей, так и вследствие воспаления наружных половых органов, а также в результате выделения крупных кристаллов солей. Чаще всего дети в возрасте от трех до семи лет могут указать на наличие боли при мочеиспускании. Если же данного рода признак наблюдается у совсем еще крохотных детишек, тогда при его наличии они при опорожнении мочевого пузыря чаще всего кряхтят, морщатся и плачут. Обратим внимание родителей и на то, что ребенок может кряхтеть и плакать не обязательно во время мочеиспускания, но и до либо после этого.
Другим явным признаком тех или иных патологий у ребенка принято считать ложные позывы к мочеиспусканию. Выявить их несложно, так как дети в таких случаях просятся в туалет уже через несколько минут после предыдущего опорожнения, при этом ничего не делают.
Порой у детей наблюдается еще и боль в области живота либо поясницы. О таких болевых ощущениях обязательно расскажет малыш в возрасте от трех до семи лет. Если же ребенок совсем маленький, тогда о боли расскажут его болезненные гримасы, плач без особой причины, дерганье ножками. Болевые ощущения в таких случаях могут носить как схваткообразный, так и тупой либо ноющий характер.
Нередко о наличие той или иной патологии можно заподозрить и в том случае, если у ребенка отмечается энурез, то есть недержание мочи. Чаще всего данное явление наблюдается при таких патологиях как цистит, пиелонефрит и уретрит. Бывают и такие случаи, когда данное состояние отмечается и при психических недугах либо при патологиях центральной нервной системы.
К числу других признаков, которые могут наблюдаться совместно с частым мочеиспусканием, можно отнести головную боль, бессонницу, чрезмерную слабость, частое срыгивание, общее недомогание, рвоту, потерю аппетита и так далее.
Боль при мочеиспускании и после опорожнения мочевого пузыря
12 марта, 2011
32
спасибо
Спасибо
 Мочеиспускание представляет собой процесс опорожнения мочевого пузыря. В случае если сразу же после такого опорожнения человек ощущает боль, тогда, скорее всего, у него имеется в наличии та или иная инфекционно-воспалительная патология мочевого пузыря. На самом деле таких патологий предостаточно. Одной из них принято считать цистит. В большинстве случаев цистит наблюдается у женщин и все потому, что именно их половой системе присущи некоторые анатомические особенности, которые как бы предрасполагают к возникновению данного недуга.
Мочеиспускание представляет собой процесс опорожнения мочевого пузыря. В случае если сразу же после такого опорожнения человек ощущает боль, тогда, скорее всего, у него имеется в наличии та или иная инфекционно-воспалительная патология мочевого пузыря. На самом деле таких патологий предостаточно. Одной из них принято считать цистит. В большинстве случаев цистит наблюдается у женщин и все потому, что именно их половой системе присущи некоторые анатомические особенности, которые как бы предрасполагают к возникновению данного недуга.У всех представительниц слабой половины человечества отмечается достаточно короткий мочеиспускательный канал, которой при этом является еще и достаточно широким. Немаловажно отметить и тот факт, что его выход располагается вблизи с влагалищем. Такое месторасположение мочеиспускательного канала является весьма благоприятным для проникновения в почки и мочевой пузырь любых патогенных микроскопических организмов. Самой частой причиной развития цистита принято считать переохлаждение организма, в особенности органов малого таза. Помимо этого воспалительный процесс может развиться и вследствие гинекологических, венерологических либо урологических заболеваний, которые по каким-либо причинам до конца излечить не удалось. Цистит может дать о себе знать и в том случае, если женщина не соблюдает все необходимые правила половой гигиены либо личной гигиены. Независимо от того, что именно стало причиной развития данного недуга в любом случае с болью после мочеиспускания и другими неприятными симптомами данной патологии нужно бороться, причем, чем раньше будет начата данная борьба, тем лучше. Очень важно обратить внимание женщин на тот факт, что данному недугу свойственно провоцировать развитие достаточно опасных осложнений, так что шутить с ним не стоит.
Боль после мочеиспускания может наблюдаться и у мужчин на фоне такой патологии как уретрит, то есть воспаление мочеиспускательного канала вследствие воздействия на него тех или иных вирусов либо бактерий. В случае если у мужчин возникли данного рода болевые ощущения, ему следует как можно быстрее получить консультацию уролога, который сможет обследовать его и взять все необходимые анализы. Это важно, так как боль при мочеиспускании или после мочеиспускания может сигнализировать и о других патологиях, среди которых нередко встречаются и венерические недуги. К числу таких патологий можно причислить как туберкулез, так и мочекаменную болезнь, урогенитальный хламидиоз, гонорею и тому подобное.
Так, к примеру, хламидиоз является очень опасным заболеванием, так как он в течение длительного промежутка времени может протекать без каких-либо явных признаков, при этом, провоцируя развитие большого количества осложнений, одним из которых является бесплодие. Лечение в таких случаях должно быть прописано сразу же двум половым партнерам. Боль при мочеиспускании может наблюдаться и при простатите, то есть воспалении предстательной железы. В общем, патологий, при которых может отмечаться данный симптом, очень много, так что во всех случаях необходима помощь специалиста, который сможет поставить поистине точный диагноз.
Боль при мочеиспускании на фоне уретрита
12 марта, 2011
22
спасибо
Спасибо
 По своей распространенности уретрит у мужчин стоит на первом месте среди всех инфекционных патологий. Возникновение данного заболевания в большинстве случаев связано с одним из инфекционных агентов. Это могут быть как вирусы, так и грибы, микробы и тому подобное. Современные специалисты выделяют несколько форм данной патологии, а именно аллергические, токсические, лучевые и некоторые другие уретриты. Сразу же отметим, что данные формы этого недуга встречаются в медицинской практике довольно редко, так что рассказывать о них в подробностях не имеет смысла.
По своей распространенности уретрит у мужчин стоит на первом месте среди всех инфекционных патологий. Возникновение данного заболевания в большинстве случаев связано с одним из инфекционных агентов. Это могут быть как вирусы, так и грибы, микробы и тому подобное. Современные специалисты выделяют несколько форм данной патологии, а именно аллергические, токсические, лучевые и некоторые другие уретриты. Сразу же отметим, что данные формы этого недуга встречаются в медицинской практике довольно редко, так что рассказывать о них в подробностях не имеет смысла.Если брать в учет тот факт, какая именно инфекция спровоцировала возникновение уретрита, данную патологию можно подразделить на две формы – это специфический и неспецифический уретрит. Что касается специфического уретрита, то он во всех случаях возникает вследствие половой инфекции типа хламидий, микоплазм, гарднерелл, трихомонад, гонококков. А вот неспецифический уретрит возникает вследствие условно-патогенной микрофлоры. Особой разницы в развитии, а также проявлении и лечении данных форм этой патологии нет. Единственным их отличием принято считать то, что при специфическом уретрите первые признаки возникают практически сразу же после полового контакта. А вот если речь идет о неспецифической форме данной патологии, то в этом случае поначалу возникает баланопостит и только после этого уретрит.
К числу предрасполагающих факторов, которые могут спровоцировать развитие уретрита, можно отнести как травмы полового члена, так и тяжелые физические нагрузки, переохлаждение, нерегулярную половую жизнь, мочекаменную болезнь, нерегулярный режим мочеиспускания. Нередко развитие данного недуга спровоцировано и погрешностями в диете либо недостаточным употреблением воды. Хронические воспалительные недуги организма также могут стать толчком для его развития.
Каковы признаки уретрита?
Самым первым признаком данной патологии принято считать боль при мочеиспускании. Помимо боли при мочеиспускании может быть отмечена и резь, зуд либо жжение. Другим типичным признаком данной патологии являются выделения из мочеиспускательного канала. Выделяться в таких случаях может как кровь, так и сперма, секрет предстательной железы, моча либо смазка.
Выявить данную патологию удается посредством специальных анализов. Что касается методов ее терапии, то они направлены, прежде всего, на борьбу с инфекцией мочеиспускательного канала, а также восстановление его стенки. В борьбе с болью при мочеиспускании и другими неприятными ощущениями используются, как правило, антибактериальные медикаменты. Помимо этого пациенту могут быть назначены витамины и иммуномодуляторы.
В целях профилактики данной патологии представителям мужского пола рекомендуется избегать всех тех факторов, которым свойственно провоцировать ее развитие. Немаловажно в таких случаях четко следовать и всем правилам здорового образа жизни, особенно важно отказаться от употребления спиртных напитков. Нежелательно употреблять и большое количество не только маринованной, но и кислой, жареной, острой, а также пряной пищи.
Боль при мочеиспускании у женщин
12 марта, 2011
47
спасибо
Спасибо
 Гонорея занимает лидирующую позицию среди всех бактериальных недугов, которым свойственно передаваться половым путем. Возникает данная патология в результате воздействия на организм человека гонококков. Поначалу данные бактерии атакуют слизистую оболочку половых органов и уретры, после чего за достаточно короткий промежуток времени они достигают самых глубоких уголков тканей организма человека. Сразу же отметим, что инфицирование в данном случае возможно не только во время полового контакта, но и при использовании одних средств личной гигиены. Это может быть как полотенце, так и мочалка, мыло, губка и тому подобное. В принципе, вне организма человека гонококки долго не живут, при всем при этом они могут заразить человека даже в высохшем виде. Нередко переносчиками гонореи являются и дети. Происходит это в том случае, если в момент родов молодая мамочка была инфицирована гонококками.
Гонорея занимает лидирующую позицию среди всех бактериальных недугов, которым свойственно передаваться половым путем. Возникает данная патология в результате воздействия на организм человека гонококков. Поначалу данные бактерии атакуют слизистую оболочку половых органов и уретры, после чего за достаточно короткий промежуток времени они достигают самых глубоких уголков тканей организма человека. Сразу же отметим, что инфицирование в данном случае возможно не только во время полового контакта, но и при использовании одних средств личной гигиены. Это может быть как полотенце, так и мочалка, мыло, губка и тому подобное. В принципе, вне организма человека гонококки долго не живут, при всем при этом они могут заразить человека даже в высохшем виде. Нередко переносчиками гонореи являются и дети. Происходит это в том случае, если в момент родов молодая мамочка была инфицирована гонококками.Выявить наличие гонореи женщинам удается за счет признаков, которым свойственно сопровождать данный недуг. К числу таких симптомов можно отнести как жжение и зуд в области органов половой системы, так и боль при мочеиспускании. Помимо этого нередко данное заболевание сопровождается и незначительными выделениями из влагалища, наделенными желтовато-белым окрасом. Инкубационный период занимает не больше четырнадцати дней. В случае если гонококкам удалось пробраться в организм женщины во время классического полового контакта, тогда они поражают поначалу уретру, а затем и шейку матки, матку, маточные трубы, а также яичники. При оральном контакте данная инфекция возникает в области носоглотки. В случае анального контакта она атакует прямую кишку.
У женщин боль при мочеиспускании может наблюдаться и при наличии такой патологии как вульвит. Возникает данное заболевание в результате чрезмерного раздражения наружных половых органов. А раздражают их выделения, которым свойственно вытекать из мочеиспускательного канала. Помимо болевых ощущений во время мочеиспускания женщина может наблюдать также отечность наружных половых органов, их зуд и жжение.
Еще одним заболеванием, при развитии которого вполне возможно возникновение боли при мочеиспускании, является вестибулит. Данная патология сопровождается воспалением не только шейки матки, но и ее шеечного отдела. Помимо боли при мочеиспускании женщина отмечает также болевые ощущения внизу живота, выделения из влагалища, повышение температуры тела, озноб.
Сальпингит – еще одна патология, при которой поражению подвергается не только матка, но и маточные трубы, яичники, а также окружающие их ткани. К числу симптомов данного недуга можно отнести как болевые ощущения в области поясницы и живота, так и повышение температуры тела, тошноту, отечность половых органов, нерегулярные, но при этом частые кровотечения, а также боль при мочеиспускании.
Нередко у женщин отмечается и проктит. При данной патологии гонококки атакуют не только мочеиспускательный канал, но и шейку матки, прямую кишку, а также бартолиниевые железы. Явными признаками данной патологии принято считать не только гной и капли крови в кале, но и жжение в области заднего прохода, а также боль при мочеиспускании и испражнении.
Боль при мочеиспускании и причины ее возникновения
12 марта, 2011
11
спасибо
Спасибо
 На сегодняшний день выделяют три типичных признака инфекционных патологий мочевыводящей системы. К числу таких признаков можно отнести как зуд либо жжение половых органов, так и сильный позыв к мочеиспусканию, а также боль во время мочеиспускания. Что касается непосредственно болевых ощущений при мочеиспускании, то они могут наблюдаться как у представителей сильной половины человечества, так и у представительниц слабого пола. Сразу же отметим и тот факт, что заболеваний, при которых о себе может дать знать данного рода признак, предостаточно. В их список можно занести как хламидиоз, так и простатит, уретрит, цистит, трихомониаз, гонорею и многие другие. Нередко боль при мочеиспускании беспокоит и тех больных, у которых имеются камни в мочевом пузыре либо в простате. Различные венерические патологии также могут спровоцировать развитие болевых ощущений во время мочеиспускания.
На сегодняшний день выделяют три типичных признака инфекционных патологий мочевыводящей системы. К числу таких признаков можно отнести как зуд либо жжение половых органов, так и сильный позыв к мочеиспусканию, а также боль во время мочеиспускания. Что касается непосредственно болевых ощущений при мочеиспускании, то они могут наблюдаться как у представителей сильной половины человечества, так и у представительниц слабого пола. Сразу же отметим и тот факт, что заболеваний, при которых о себе может дать знать данного рода признак, предостаточно. В их список можно занести как хламидиоз, так и простатит, уретрит, цистит, трихомониаз, гонорею и многие другие. Нередко боль при мочеиспускании беспокоит и тех больных, у которых имеются камни в мочевом пузыре либо в простате. Различные венерические патологии также могут спровоцировать развитие болевых ощущений во время мочеиспускания.Поговорим вкратце о каждой из данных патологий. Начнем с хламидиоза, под которым скрывается инфекционная венерическая патология, возникающая вследствие воздействия на половые органы и мочевыводящие пути хламидий. Опасность данного недуга скрыта в его возможных осложнениях, в число которых входит и бесплодие.
Под гонореей скрывается все та же инфекционная патология, которая возникает под воздействием уже не хламидий, а гонококков. Передается данный недуг также половым путем, при этом поражая не только уретру, но и нижнюю треть прямой кишки, шейку матки, а также конъюнктиву. В борьбе с данными патологиями используются преимущественно антибиотические медикаменты.
Что касается мочекаменной болезни, которая сопровождается болью при мочеиспускании, то она представляет собой патологию, при которой камни могут наблюдаться в любом отделе мочевыделительной системы. Поражает данная патология людей различных возрастов. Помимо боли во время мочеиспускания пациент может жаловаться и на болевые ощущения внизу живота, которые особенно остро ощущаются во время передвижения. К методам терапии данного патологического состояния можно отнести как консервативное и инструментальное лечение, так и хирургические вмешательства.
Такое заболевание как цистит сопровождается воспалительным процессом в области мочевого пузыря. Данную патологию принято считать одной из самых распространенных. Поражает она преимущественно женщин. Сразу же отметим, что данный недуг требует квалифицированной помощи, так как при несвоевременно начатом либо неправильном лечении ему свойственно переходить в хроническую форму.
Под уретритом подразумевается воспалительный процесс в области мочеиспускательного канала, при котором в самую первую очередь больной отмечает именно боль при мочеиспускании. Сразу же отметим, что у некоторых пациентов болевые ощущения отмечаются постоянно, при этом они носят достаточно мучительный и резкий характер.
Заболевание под названием трихомониаз возникает вследствие воздействия на организм трихомонад. В большинстве случаев данный недуг возникает у мужчин, при этом поражая семенные пузырьки и предстательную железу. Проникнув в женский организм, им свойственно атаковать влагалище. Инфицирование данной патологией происходит во время полового контакта.
Вегетарианство и дети
12 марта, 2011
9
спасибо
Спасибо
 Следует ли детям придерживаться вегетарианской диеты?
Следует ли детям придерживаться вегетарианской диеты?Однозначного ответа на этот вопрос нет. С одной стороны подобное питание позволяет уменьшить количество триглицеридов и холестерина в организме, притормозить образование атеросклеротических наростов (заболевание это иногда поражает даже маленьких детей). Малыши, питающиеся вегетарианской пищей, имеют гармоничное телосложение, не страдают ожирением. Данный факт очень важен, например, для американского общества, где ожирение практически является эпидемией среди подростков и детей.
Есть мнение о том, что при растительном питании детям не хватает калорий для роста и формирования основных систем. Если ребенок-вегетарианец питается достаточно скудно и однообразно, он медленнее растет.
Противники вегетарианства говорят о том, что при обычном образе питания проще соблюдать баланс питательных веществ в рационе ребенка и обеспечить его всеми необходимыми веществами. К тому же, из овощей и злаков практически невозможно получить достаточное количество кальция, железа, витаминов Д, А, В12. Так как ни один ребенок не сможет съесть в день пятьсот граммов капусты брокколи, чтобы получить необходимое количество кальция. Дети, не употребляющие мясо, всегда испытывают нехватку цинка. Это вещество нужно для формирования половой системы, работы защитных сил организма.
По некоторым исследованиям, если ребенок в детстве употреблял пищу без холестерина, его организм в будущем не выделяет нужный объем пищеварительных ферментов. Поэтому нельзя переводить ребенка на вегетарианскую диету в год или в два. В молоке и мясе присутствует линолевая кислота, нормализующая количество холестерина в крови и предотвращающая злокачественные новообразования.
Не следует переводить ребенка на вегетарианскую диету без предварительной консультации педиатра. Такому малышу будут требоваться периодические осмотры у доктора.
Лактовегетарианство
12 марта, 2011
25
спасибо
Спасибо
 Лактовегетарианство является достаточно популярной системой питания. Она представляет собой разновидность вегетарианства, при которой кроме растительных продуктов разрешается употреблять любые молочные изделия кроме сычужных сыров и продуктов, включающих в свой состав желатин (йогурты).
Лактовегетарианство является достаточно популярной системой питания. Она представляет собой разновидность вегетарианства, при которой кроме растительных продуктов разрешается употреблять любые молочные изделия кроме сычужных сыров и продуктов, включающих в свой состав желатин (йогурты).Можно сказать, что главным побудительным моментом у лактовегетарианцев является гуманное отношение к животным. То есть они употребляют лишь те продукты животного происхождения, которые получены ненасильственным методом. Но куриные яйца не входят в перечень продуктов, употребляемых приверженцами данного стиля питания, так как, по их мнению, в яйцах есть куриный эмбрион и поедание его является убийством эмбриона.
Очень большое количество приверженцев данной системы питания среди буддистов и индуистов. Так как подобный рацион на сто процентов соответствует требованиям ненасилия – главным требованиям индуизма и буддизма. Люди, исповедующие ведическую религию, почти не ели мяса. Мясо вошло в рацион индусов лишь после завоевания Индии моголами, португальцами и англичанами. Тем не менее, на сегодняшний день в Индии до сих пор почти семьдесят процентов населения являются вегетарианцами.
Если человек отказался от мяса с точки зрения отказа от насилия, он может считать, что поедание неоплодотворенных яиц – это не является насилием. Но по ведическим канонам поедание плоти человеком не разрешено. А яйца, даже не оплодотворенные, являются плотью. Таким образом, для индуистов лактовегетарианство является философской системой.
С точки зрения диетологов эта методика питания тоже достаточно приемлема, особенно для людей, желающих уменьшить количество холестерина в крови (отсутствие в рационе мяса и яиц). Одновременно с этим, наличие молочных продуктов дает возможность избежать нехватки витамина Д и витамина В12. Таким образом, подобный метод питания обеспечивает организм человека практически всеми необходимыми веществами, полноценным белком.
При соблюдении подобного вида питания следует выбирать молочные продукты с малым содержанием жиров, потому что в молочных продуктах их обычно намного больше, чем в растительных.
Вегетарианство в России
12 марта, 2011
16
спасибо
Спасибо
 В старину вегетарианство в России как такового не существовало. Лишь религиозные посты соблюдались верующими людьми, да в некоторых сектах практиковался полных отказ от мясоедения.
В старину вегетарианство в России как такового не существовало. Лишь религиозные посты соблюдались верующими людьми, да в некоторых сектах практиковался полных отказ от мясоедения.При этом нужно сказать, что большинство жителей страны волей-неволей практиковало отказ от мяса в связи с его дороговизной. При этом активно употреблялись в пищу молочные продукты и яйца.
Началом вегетарианского движения в России можно назвать зарю двадцатого столетия. Первое в стране общество приверженцев растительной пищи было официально основано в Санкт-Петербурге в 1901 году. И уже через несколько лет в целом ряде населенных пунктов страны стали открываться вегетарианские школы, столовые, детские сады. В Москве таких столовых было шесть, в Киеве семь, а в Санкт-Петербурге пять. Появились даже отдельные колонии-поселения вегетарианцев. Большую роль в развитии данного движения в стране сыграл Лев Толстой, который последние годы жизни стал приверженцем здорового образа жизни и питался исключительно растительной пищей.
Толстой был избран почетным членом Московского вегетарианского общества.
Все это движение приостановилось и пошло на спад после революции, так как официально вегетарианство было запрещено. Интересно то, что даже сам термин этот полностью исключили из жизни советского человека, его не вводили в словари и использовали исключительно в ругательных целях.
Сегодня рост интереса к данному стилю жизни наблюдается во всем мире, в том числе и в России. Отчасти это связано возросшей заботой населения о своем здоровье, отчасти с экономическим кризисом, поднявшим цены на продукты питания.
Сырое вегетарианство
12 марта, 2011
10
спасибо
Спасибо
 Сырое вегетарианство, называемое еще сыроедением – это методика употребления в пищу только не обработанных термически продуктов. В некоторых источниках сырое вегетарианство называется еще витарианизмом от латинского «vita» - жизнь. Таким образом, сыроедение представляет собой употребление в пищу «живой» пищи.
Сырое вегетарианство, называемое еще сыроедением – это методика употребления в пищу только не обработанных термически продуктов. В некоторых источниках сырое вегетарианство называется еще витарианизмом от латинского «vita» - жизнь. Таким образом, сыроедение представляет собой употребление в пищу «живой» пищи.Сыроедение – это достаточно нечасто встречаемое явление даже среди строгих вегетарианцев. Чаще применяются методики смешанного питания, при которых используют как сырые, так и приготовленные продукты.
Сырое вегетарианство подразумевает употребление не только растительной пищи, но и молочной, которая не проходит тепловую обработку. Приверженцы этого стиля питания совершенно не едят мясо, рыбу. В их кулинарии никогда не встретишь сахар, уксус, соль, спиртное и ряд приправ.
С точки зрения сыроедов данный способ питания несет следующие идеи:
- предупреждает развитие тяжелых недугов
- в организм не попадают с пищей ядовитые вещества
- с помощью этой системы питания можно излечиться от ряда заболеваний (после консультации гастроэнтеролога).
В частности сыроедение иногда помогает излечиться от проявлений аллергии. Так, ряд лиц страдает аллергией на молочные продукты, куриные яйца, клубнику, цитрусовые, яблоки или семечки. Иные люди наблюдают у себя аллергические проявления после поедания жареной или печеной пищи. Именно от таких форм аллергии и помогает сыроедение.
Необходимо учитывать, что существует ряд лиц, психологически не переносящих некоторые продукты, например, мясо или морепродукты. Для таких людей сырое вегетарианство может быть очень полезным.
Бодибилдинг и вегетарианство
12 марта, 2011
12
спасибо
Спасибо
 Никакие из существующих разновидностей вегетарианства не являются причиной для отказа от увеличения мышечной массы. Далее будут приведены практические рекомендации по включению в вегетарианский рацион всех необходимых веществ, обеспечивающих стабильное увеличение мышечной массы.
Никакие из существующих разновидностей вегетарианства не являются причиной для отказа от увеличения мышечной массы. Далее будут приведены практические рекомендации по включению в вегетарианский рацион всех необходимых веществ, обеспечивающих стабильное увеличение мышечной массы.Протеин
Для того чтобы мышечная масса увеличивалась в объемах, употреблять следует от 1,5 до 5 граммов протеина на килограмм «сухого» веса тела, то есть приблизительно двести - триста граммов чистого белка каждый день. При этом в белке должны присутствовать восемь незаменимых аминокислот.
Сложностью для веганов является нехватка в растительных белках ряда аминокислот. Так, многие белковосодержащие растения включают в себя больше тридцати процентов белка, но белок этот является неполноценным по набору аминокислот. Для этого в рацион строгого вегетарианца-бодибилдера вводятся растительные протеины, включающие эти недостающие аминокислоты.
Так, если одновременно съесть суп из чечевицы и цельнозерновой хлеб, в организм попадет тот самый необходимый набор аминокислот. Еще можно сочетать бобы и рис, кукурузу и фасоль. Такая еда одновременно включает все необходимые вещества, к тому же является источником углеводов, что полезно во время проработки рельефа мускулатуры.
Можно включать в рацион соевый белок, так как в нем присутствуют все необходимые аминокислоты, одновременно рацион не перегружается углеводами.
Проще обстоит дело с рационом лактовегетарианцев. Замечательный продукт для них – это обезжиренный творог. Некоторые вегетарианцы-бодибилдеры съедают в сутки до килограмма этого продукта.
Еще один отличный продукт – это обезжиренное молоко и иные молочные изделия, не содержащие много жира. В ста граммах обезжиренного молока присутствует три с половиной грамма белка, при этом почти нет жира.
Куриные яйца – отличный продукт для наращивания мышечной массы. Употреблять можно до пяти яиц в сутки, больше не стоит из-за достаточно большого количества холестерина. Конечно, только пять яиц это мало для пополнения белкового рациона. Поэтому к пяти целым яйцам можно присоединить еще два или даже три десятка белков. В белке содержится приблизительно два с половиной грамма протеина, который усваивается на девяносто семь процентов.
В вегетарианский рацион бодибилдера следует вводить только ненасыщенные жиры, содержащиеся в орехах, семечках, оливковое масло.
Вегетарианцам-бодибилдерам следует внимательно следить за уровнем углеводов в рационе. Так как основу вегетарианской диеты составляют именно углеводы. Поэтому следует уменьшить долю сладких фруктов. Для нормального увеличения мышечной массы, достаточно от двух до четырех граммов углеводов на килограмм веса тела в сутки. Желательно употреблять это количество между девятью часами утра и шестью часами вечера.
Для поддержания нормального уровня железа в крови вегетарианцу, занимающемуся бодибилдингом, вполне достаточно употреблять шпинат, сухофрукты и иные продукты, в которых много этого элемента. При этом не следует принимать препараты железа без особой необходимости, так как они могут навредить здоровью.
Вегетарианство: витамины и питательные вещества
12 марта, 2011
34
спасибо
Спасибо
 Вегетарианство может стать первым шагом к здоровому образу жизни, но только если меню тщательно выверено. Если правильно сочетать между собой растительные продукты, можно полностью восполнить недостаток всех элементов питания даже без использования молочных изделий.
Вегетарианство может стать первым шагом к здоровому образу жизни, но только если меню тщательно выверено. Если правильно сочетать между собой растительные продукты, можно полностью восполнить недостаток всех элементов питания даже без использования молочных изделий.Вегетарианцам нужно питаться разнообразно, тогда организм будет получать все нужные вещества. О чем не следует думать приверженцам этого вида питания, так это о сложных углеводах, насыщенных жирах и нехватке клетчатки.
Основу рациона вегетарианца должны составлять крупы, макароны, хлеб. Совсем немного в рационе должно быть растительных жиров. Второе по объему место занимают фрукты и овощи и для обогащения рациона в нем должны присутствовать бобовые и орехи.
Каждый день следует съедать три - четыре порции крупяных блюд, четыре - пять порций овощей или фруктов, две - три порции фасоли, гороха, сои, семян или орехов, две порции молочных продуктов, яиц или соевых изделий, а также немного растительного масла. Кроме этого, для введения в рацион витамина В12 следует употреблять экстракт дрожжей.
В грамотно составленном вегетарианском рационе должны присутствовать все необходимые для жизни человека витамины.
- Витамин А есть во всех плодах и овощах оранжевого и красного цвета, а также в зеленых листовых овощах, абрикосах, сливе и персиках.
- Практически все витамины группы В за исключением В12 есть в цельнозерновых крупах, дрожжах, пророщенной пшенице, семечках, орехах, фасоли, горохе, некоторых овощах. Витамин В12 присутствует в яйцах и молочных изделиях. Поэтому люди, исповедующие веганство, должны употреблять специальные витаминные комплексы, обогащенные дрожжи или специальную выпечку.
- Витамин С или аскорбиновая кислота присутствует почти во всех свежих овощах и плодах, корнеплодах.
- Витамин Д не находится в растениях. Он продуцируется в коже при наличии ультрафиолета. Кроме этого, данный витамин есть в сыре, молоке и сливочном масле.
Здоровый взрослый человек может довольствоваться молочными продуктами. Однако, малышам и старикам необходимо принимать комплексные витамины с содержанием витамина Д.
- Витамин Е присутствует в постном масле, яйцах и цельном зерне.
- Витамин К есть в цельном зерне и овощах.
Вегетарианский рацион может быть несбалансирован и по минеральным веществам, основными из которых являются:
- Кальций – он нужен для крепости зубов и костей. Этот элемент очень нужен детям и источником его являются молочные изделия, сыр, хлеб, орехи семена кунжута. Без витамина Д кальций усваивается очень плохо.
- Железо – необходимо для выработки нормального состава крови. Железо присутствует в ряде зеленых листовых овощей, яйцах, черной патоке, цельнозерновой выпечке, сухофруктах, фасоли, горохе. Без витамина С железо усваивается плохо.
- Цинк нужен для нормальной работы органов желудочно-кишечного тракта и защитных сил организма. Присутствует он в сыре, листовых овощах, кунжуте, бобовых, тыквенных семенах, кашах из цельного зерна.